Resumen: Introducción: El Síndrome de Parry-Romberg es un trastorno neurocutáneo, muy raro , caracterizado por hemiatrofia facial progresiva, su primer signo clínico es la asimetría facial, se presenta frecuentemente de manera simultánea con la esclerodermia lineal. Presentación de caso: Femenina de 54 años de edad, con antecedente de hemiatrofia facial y alteración oftalmológica izquierda desde los 14 años. Discusión: El Síndrome de Parry-Romberg inicia entre las primeras décadas de la vida con hiperpigmentación, atrofia de la dermis, grasa subcutánea, músculo y huesos subyacentes. La atrofia afecta la hemicara siguiendo la distribución del nervio trigémino y sus ramas; este caso coincidió con la edad de inicio, la lesión se limitó a la hemicara izquierda. Conclusión: Debe tenerse presente como diagnóstico diferencial en pacientes con alteración en la simetría facial de larga evolución sin causa aparente, el diagnóstico temprano evita las complicaciones graves, se recomienda un manejo multidisciplinario para mejorar la calidad de vida de los pacientes.
Palabras clave:Síndrome de Parry-RombergSíndrome de Parry-Romberg,Hemiatrofia facialHemiatrofia facial,Trastorno neurocutáneoTrastorno neurocutáneo.
Abstract: Introduction: Parry-Romberg Syndrome is a neurocutaneous disorder, very rare and characterized by progressive facial hemiatrophy, the first clinical sign is facial asymmetry. SPR occurs simultaneously with high frequency with linear scleroderma. Case presentation: A 54-year-old female,with a history of left facial hemiatrophy since she was 14 years old, presented a left ophthalmological alteration. Discussion: Parry-Romberg Syndrome begins in the first decades of life with hyperpigmentation, atrophy of the dermis, subcutaneous fat, muscle and underlying bones. Atrophic affects the hemicara with distribution of the trigeminal nerve and its branches; this case coincided with the age of onset and the lesion was limited to the left hemicra. Conclusion: It should be borne in mind as a differential diagnosis in patients with long-standing facial symmetry alteration without apparent cause, early diagnosis avoids serious complications, multidisciplinary management is recommended to improve the quality of life of patients.
Keywords: Parry-Romberg Syndrome, Facial hemiatrophy, Neurocutaneous disorder.
Casos Clinicos
SÍNDROME DE PARRY-ROMBERG: HEMIATROFIA FACIAL PROGRESIVA. REPORTE DE CASO
PARRY-ROMBERG SYNDROME: PROGRESSIVE FACIAL HEMIATROPHY. CASE REPORT

Recepción: 06 Mayo 2020
Aprobación: 26 Diciembre 2020
El Síndrome de Parry-Romberg (SPR) es un trastorno neurocutáneo degenerativo muy raro, de etiología desconocida1,2, descrito por primera vez por Caleb Parry, médico inglés en 1825; posteriormente fue desarrollada en 1846 por Moritz Romberg 3.
El SPR se caracteriza clínicamente por hemiatrofia facial progresiva del tejido celular subcutáneo, piel, tejido conectivo, músculo o hueso, su primer signo clínico es la asimetría facial, evidente y progresiva4,5. Frecuentemente se presenta junto a una condición llamada esclerodermia lineal "en estocada de sable", afectando el cuero cabelludo fronto-parietal y la frente en forma de placas escleróticas6.
El SPR puede acompañarse con anormalidades dentarias (50%), migraña/dolor facial (45%), espasmos mandibulares (35%), atrofia de la lengua (25%), hemiatrofia de brazo, tronco o pierna ipsilateral o contralateral (20%) o anormalidades oculares como enoftalmos, uveítis, anormalidades en la pupila, epilepsia (10%), en algunas ocasiones se asocia con cambios cerebrales ipsilaterales a la lesión cutánea, visibles en imagen de resonancia magnética 6.
Su inicio es lento y sutil, afecta principalmente a mujeres en una proporción de 3:2 en relación a hombres, su incidencia es de 1 por cada 700.000 individuos, su comienzo ocurre durante la primera y segunda década de la vida, progresa durante varios años y luego se detiene, se observa con mayor frecuencia en el lado izquierdo de la cara7,8.
En relación a la etiología del SPRexisten varias teorías, como ser neurovasculitis autoinmune persistente, neuritis trigeminal, infección crónica ocasionada por un virus neurotrópico como el herpes con incremento en la actividad nerviosa simpática que induce el desarrollo de la atrofia facial. Otras teorías menos aceptadas incluyen alteraciones en el metabolismo de la grasa, trauma, mielopatía, déficit de vitaminas B12 o E, enfermedades endócrinas, neuropatía desmielinizante, aunque ninguna ha logrado explicar específicamente las manifestaciones clínicas de esta enfermedad9. En la actualidad existe un debate sobre si el SPR y esclerodermia lineal son procesos diferentes o son parte de un solo10.
El diagnóstico de este síndrome es principalmente clínico, siendo la característica más importante la presencia de atrofia facial idiopática unilateral apoyándose con estudios de imagen e histopatología 11.
El SPR debe ser tratado por un equipo médico multidisciplinario3. Cuando la enfermedad se estabiliza por uno o dos años, se considera cirugías estéticas para restaurar la simetría de los rasgos faciales10,12.
Se han considerado algunos procedimientos reconstructivos para corregir la asimetría facial y éstos incluyen: injertos de grasa, inyección de silicón, injertos de cartílago y hueso, colgajos musculares, cutáneos o musculo cutáneos, inyección de grasa y colgajos libres10,13.
Una investigación realizada por el Instituto de Cirugía Plástica y Reconstructiva del estado de Jalisco (México), ha propuesto una clasificación que sugiere cuatro tipos de tratamiento para pacientes con el SPR según el grado del tejido afectado: Para los tipos 1 y 2 que comprometen únicamente tejido facial blando, se sugiere utilizar injertos de grasa. Para los tipos 3 y 4 en los que ocurre alteración del tejido facial blando y tejido óseo, se propone una técnica combinada con injertos de cartílago y hueso, injertos de dermis y grasa, incluyendo colgajos galeales9.
Debido que esta es una enfermedad muy rara, con pocos casos descritos en la literatura médica, se presenta este caso sobre SPR en una mujer de 54 años de edad para aportar evidencia sobre las características de la patología.
Se presenta caso de paciente femenina, 54 años de edad, raza mestiza, procedente de zona rural, con antecedente patológico personal de atrofia hemifacial izquierda de 40 años de evolución y diabetes mellitus tipo 2 (DM2), no insulinodependiente de dos años de evolución.
La hemiatrofia facial inició a los 14 años de edad con evolución progresiva durante 13 años, en ese momento asistió al servicio de cirugía plástica y reconstructiva del Hospital Escuela en Tegucigalpa, Honduras, donde se le diagnosticó "Síndrome de Parry-Romberg" y se realizó un injerto óseo en la hemicara afectada, no tuvo seguimiento médico posterior..
Durante el examen físico (Figura N°1) se observó depresión ósea y de tejidos blandos en la región parietal izquierda del cráneo, se encontró en oftalmos izquierdo por pérdida de tejido graso alrededor de la órbita izquierda, disfunción lagrimal con resequedad del ojo izquierdo, eritema conjuntival y fotosensibilidad, tratado con lágrimas artificiales diariamente. También presentó hemiatrofia facial izquierda con desviación del tabique nasal hacia el lado de la lesión, presentó lesiones de hiperpigmentación en línea media del hueso frontal, en región periorbitaria izquierda e inferior del hueso cigomático.
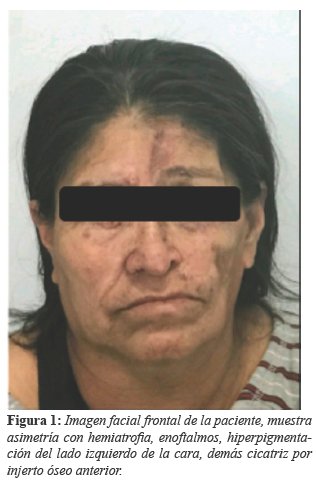
La evaluación odontológica no mostró alteraciones en piezas dentales ni atrofia de la lengua o desviación de la úvula, estas son algunas alteraciones que pueden acompañar al síndrome. En el examen neurológico fue dentro de parámetros normales, paciente negó cefaleas y convulsiones por lo tanto no se realizó estudios de neuroimagen. En la evaluación psicológica se encontró rasgos de trastorno depresivo como ser tristeza, labilidad emocional, poco apego al tratamiento y rasgos de trastorno de ansiedad como insomnio o trastorno de sueño.
El SPR es una enfermedad poco corriente, afectando con mayor frecuencia a las mujeres, se manifiesta unilateralmente en 85% de los casos(usualmente en el lado izquierdo) y es bilateral en 10% de casos9, inicia entre la primera y segunda década de la vida generalmente7. Estas características clínico-epidemiológicas se presentaron en este caso.
Este síndrome se caracteriza por hiperpigmentación, atrofia de la dermis, grasa subcutánea, músculo y ocasionalmente los huesos subyacentes, también puede presentar dermatomas de una o múltiples ramas del nervio trigémino14, en este caso la lesión se limitó a la hemicara izquierda, teniendo una distribución concordante con el nervio trigémino (Figura N°2).
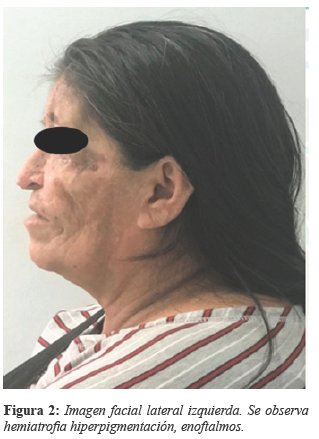
Hay muchas manifestaciones oftalmológicas asociadas, incluyen enoftalmos, vasculitis retiniana, paresia / parálisis del tercer nervio, glaucoma o atrofia del párpado15. En este caso se presentó enoftalmos izquierdo (Figura N°3), acompañado con el síndrome de ojo seco ipsilateral, eritema conjuntival, provocado por atrofia y disfunción de las glándulas lagrimales, con fotosensibilidad. El SPR se puede acompañar de alteraciones neurológicas: patología vascular cerebral, epilepsia refractaria, cefalea intensa, trastornos del movimiento o síntomas neuropsicológicos6,14:las cuales no se manifestaron en la paciente.

En el aspecto psicológico, la alteración de la estructura facial afecta negativamente, ya que es una condición adquirida y se convierte en un estigma social15, esta paciente presentó rasgos de trastorno depresivo y de ansiedad, como tristeza y falta de apego al tratamiento, entre otros, con repercusión directa en el control inadecuado de su DM2, siendo apoyada por el servicio de psicología de la institución.
El SPR es considerado una enfermedad incurable, por lo que la necesidad de su tratamiento surge del intento de detener su progresión14. El tratamiento en este caso fue sintomático y paliativo, para mejorar la calidad de vida de la paciente.
De los diversos procedimientos descritos para la corrección de la hemiatrofia facial en el SPR en casos severos las técnicas que muestran mejores resultados terapéuticos son colgajos libres o pediculados, para casos leves a moderados el trasplante libre de grasa ofrece excelentes resultados15; en este caso a la paciente le realizó el servicio de cirugía plástica y reconstructiva un procedimiento quirúrgico el cual consistió en un injerto de hueso de cadera en hemicara izquierda, pero la paciente refirió que no siguió acudiendo a sus controles médicos por lo tanto se perdió la continuidad y control de evolución.
En este caso no se confirmó su etiología, debido a la poca disponibilidad de estudios complementarios.
El SPR es una patología rara pero debe tenerse presente como diagnóstico diferencial en pacientes con alteraciones en la simetría facial de larga evolución sin una causa aparente, el diagnóstico temprano evita las complicaciones que pueden ser graves, y se recomienda un manejo multidisciplinario por servicios de cirugía plástica y estética, dermatología, neurología, psicología, psiquiatría; para mejorar la calidad de vida de los pacientes.
Correo electrónico: karinamejiaesc@gmail.com
Telefono: 70202563


