Aportaciones originales
Reorganización y manejo clínico para el control de la hipertensión en el primer nivel*
Reorganization and clinical management for hypertension control at primary healthcare
Reorganización y manejo clínico para el control de la hipertensión en el primer nivel*
Revista Médica del Instituto Mexicano del Seguro Social, vol. 56, 1, pp. 26-37, 2018
Instituto Mexicano del Seguro Social
Recepción: 15 Agosto 2017
Aprobación: 15 Noviembre 2017
Resumen:
en México, 40% de hipertensos observan la tensión arterial (TA) bajo control. La evidencia de intervenciones para controlar la hipertensión (HTA) es aún escasa, particularmente en adultos mayores que tienen mayor prevalencia y uso de servicios de salud. El objetivo fue determinar el impacto de una doble intervención para incrementar la proporción de pacientes con cifras de TA controladas y estimar las diferencias en el control de la TA entre adultos y adultos mayores.
Métodos: estudio cuasi experimental que incluyó reorganización gerencial y capacitación clínica a médicos de cuatro unidades del IMSS. Se incluyeron adultos y adultos mayores que participaron en el grupo intervención (GI) o en el grupo control no equivalente (GCNE). Se usaron modelos de regresión para datos longitudinales para las variables de tensión arterial sistólica y diastólica y proporción con cifras TA controladas.
Resultados: hubo 530 participantes, 272 en el GI y 258 en GCNE, 57.5% mayores de 60 años. En el GI disminuyó la TAS, β = −5.93 (IC al 95% entre −9.59 y −2.28) e incrementó la proporción con TA en control entre los adultos jóvenes RM 1.48 (IC al 95% 1.02-2.14); en el grupo de adultos mayores, la intervención redujó niveles de TA diastólica de aquellos con HTA y otras comorbilidades, β = −3.57(IC 95% entre −6.72 y −0.41), p < 0.05.
Conclusión: las intervenciones redujeron la TA sistólica en adultos jóvenes y la TA diastólica en ancianos con HTA y otras comorbilidades. Son necesarias acciones de prevención secundaria para cada grupo de edad a fin de lograr el control de la HTA en el IMSS.
Palabras clave: Hipertensión, Atención Primaria de Salud, Servicios de Salud, Medicina Familiar.
Abstract:
In Mexico, 40% of hypertensive patients see their blood pressure under control. The evidence to keep hypertension (HT) under control is scarce, particularly in older adults who have the highest prevalence and require more health services. The objective was to determine the impact of a double intervention to increase the percentage of hypertensive patients with blood pressure levels under control and estimate differences among adults and older adults.
Methods: Quasi-experimental design including reorganization and training to physicians using clinical guidelines in four primary healthcare units at the Instituto Mexicano del Seguro Social (IMSS). We included adults who participated whether in the intervention group (IG) or in the control group without equivalence (CGNE). We used regression models for longitudinal data for systolic pressure (SP) and diastolic pressure (DP) variables and proportion of patients with hypertension under control.
Results: 530 participants, 272 in the IG; 57.5% were ≥ 60 years. In the IG decreased the SP, β= −5.93 (95%CI −9.59, −2.28) and increased the proportion with blood pressure under control in young adults (OR 1.48, 95%CI 1.02, 2.14). In the elderly the intervention decreased the DP among those with HT and other comorbidities, β= −3.57(95%CI −6.72, −0.41), p < 0.05.
Conclusion: The interventions reduced SP among adults and DP among older adults with hypertension and other comorbidities. Actions of secondary prevention addressed to each group of age are needed to achieve the control of hypertension at IMSS.
Keywords: Hypertension, Primary Health Care, Health Services, Family Practice.
Introducción
El aumento de enfermedades crónico-degenerativas (ECD), como la hipertensión, ha provocado un cambio en el patrón del uso de servicios de salud, lo cual ha aumentado la demanda de servicios y los gastos en salud tanto directos (consultas, medicamentos, hospitalización, etcétera),1 como indirectos (muerte prematura, incapacidad permanente o temporal).2,3,4
La hipertensión (HTA) es un problema de salud pública en el mundo, especialmente en países con ingresos medios y bajos, en donde implica una mayor carga de morbilidad con una prevalencia de 40%, mientras que en países de ingresos altos esta prevalencia es del 30%.5,6 Las prevalencias de HTA incrementan conforme la edad avanza debido a la rigidez de las arterias, pues mientras que en los grupos menores de 60 años las prevalencias van de 8.3 a 39.8%, en los adultos mayores las prevalencias fluctúan entre 55.9 y 66.3%.7 Esta situación es relevante, puesto que, según estimaciones del Consejo Nacional de Población (CONAPO), en 2017 los adultos de 60 años o más representaban el 10.5% de la población en México; en tanto, se espera que para 2050 esta cifra aumente a 21.5%. Este incremento de adultos mayores ocasionará desafíos importantes en todos los ámbitos, tanto políticos y sociales como económicos y de salud.8
El envejecimiento combinado con un aumento en la prevalencia de enfermedades crónico-degenerativas demandará una mayor atención en la prestación de servicios médicos especializados, lo cual incrementará los costos de atención médica y las innovaciones tecnológicas.9
En instituciones prestadoras de servicios de salud, como el Instituto Mexicano del Seguro Social (IMSS), donde se otorgan 16.2 millones de consultas anualmente,10,11 se cuenta con un equipo multidisciplinario que está conformado por médicos, nutriólogos y trabajadores sociales, quienes brindan el manejo a los pacientes diagnosticados con HTA por medio de programas de prevención y autocuidado.11 Sin embargo, en el caso de consultas de medicina familiar, los adultos mayores son la población que más demanda la atención a este servicio (40.1% del total de consultas de este servicio) para el tratamiento de enfermedades del corazón; en tanto que para las consultas de especialidad, la demanda es del 10%.9
A pesar de los beneficios demostrados por alternativas efectivas para la prevención, control y tratamiento de la hipertensión arterial,12,13su control se encuentra aún por debajo de los niveles óptimos.14 Incluso se ha observado que la proporción de pacientes hipertensos con cifras de tensión arterial controladas fluctúa entre el 10 y el 55%.5,6En México, mientras tanto, solo el 40% de pacientes hipertensos atendidos en el primer nivel de atención observan cifras de tensión arterial en niveles de control.15,16Sin embargo, es aún escasa la información sobre el nivel de control que se observa entre los pacientes hipertensos adultos mayores y el resto de la población adulta, quienes representan el 36.7% de la población.8
En los programas nacionales de primer nivel de atención, bajo el esquema de medicina de familia, la atención integral de este padecimiento constituye uno de los retos más importantes para el Sistema Nacional de Salud en México.10 No obstante, se han identificado deficiencias en el adecuado manejo de este padecimiento, debido a un bajo nivel de conocimiento y práctica de los proveedores de salud.16,17 Entre los principales obstáculos destacan consultas médicas breves, escasa exploración física, o prescripciones médicas rápidas, en las que el tiempo destinado puede limitar la adhesión a las guías clínicas, el control del padecimiento y la satisfacción de los pacientes.18 Estas condiciones clínicas se suman a componentes de la organización y del proceso gerencial relacionado con las funciones de los directivos, las cuales pueden influir también en el desempeño de los médicos familiares (MF),16,17 como una limitada auditoría de expedientes clínicos y revisión de notas médicas electrónicas, acciones que a su vez pueden influir en el control de la HTA de los pacientes que son atendidos en las unidades de medicina familiar (UMF).18 A esto se suma una estructura institucional en el IMSS que ha sido etiquetada como particularmente burocrática.17
Por tanto, en el contexto del primer nivel de atención,19 la evidencia de intervenciones en salud para lograr el control de la HTA de pacientes en países de ingresos medios a partir de un enfoque integral o multidisciplinario es aún escasa y el control de la hipertensión arterial sigue siendo un problema para los sistemas de salud,16 y en particular ante el reto del envejecimiento poblacional, que implica un desafío ante el incremento de la prevalencia de la hipertensión y, consecuentemente, del uso de servicios de salud. Por tanto, en el presente estudio se propuso evaluar el impacto de una doble intervención que incluyó una reestructuración organizacional, diseñada con la participación de los directivos y personal operativo de las UMF y la utilización de las guías clínicas por MF sobre el nivel de control de la HTA y las diferencias observadas entre el grupo de adultos y adultos mayores en el IMSS.
Métodos
Diseño y lugar del estudio
Estudio cuasi experimental, con grupo control no equivalente, denominado “Evolución de la hipertensión arterial y la efectividad de su tratamiento en el IMSS: una cohorte para la evaluación de resultados en salud”. Este estudio fue realizado en la delegación Morelos del Instituto Mexicano del Seguro Social entre 2009 y 2011.
Para el estudio se consideró una medición pre- (T0) y postintervención (T1), en dos grupos de estudio: grupo de intervención (GI) y un grupo control no equivalente (GCNE). Dos UMF, una de zona urbano-rural y una de zona urbana, participaron en cada uno de los grupos GI y GCNE, para un total de cuatro UMF del IMSS que fueron la base de este estudio.
Las actividades de investigación incluyeron la puesta en marcha de una doble intervención, en la que se diseñó una estrategia de reorganización gerencial (intervención gerencial) y una capacitación con una guía clínica actualizada (intervención clínica). En este proyecto se contó con la participación de los MF, personal de salud involucrado en la atención del paciente con HTA en las UMF del IMSS (enfermeras, trabajadores sociales, asistentes médicos, nutricionistas, facilitadores de grupo de apoyo, etcétera) y directivos médicos adscritos a las UMF del IMSS que formaron parte del GI y del GCNE. En el componente gerencial se contó con la participación de los mandos medios y altos a nivel de la delegación (estatal) del IMSS. Además, participaron pacientes hipertensos adultos cuya edad oscilaba entre los 18 y los 59 años, y adultos mayores de 60 años que recibían servicios de salud en las cuatro UMF que conformaron el GI y el GCNE, los cuales estuvieron expuestos a ambas intervenciones por un periodo de 24 meses, y en quienes se evaluaron indicadores del estado de salud para medir el impacto de las intervenciones.
Intervención gerencial e intervención clínica
En cuanto a las intervenciones, el personal de las dos unidades de medicina familiar que conformó el GI recibió una intervención gerencial y una intervención clínica.
La intervención gerencial fue diseñada a partir de la percepción sobre estructura, cultura y funciones organizacionales, investigada mediante cuestionarios autoaplicados al personal médico operativo y a los funcionarios médicos de tres diferentes niveles en la Delegación Morelos. De manera adicional se realizó un taller con directivos y jefes de los distintos servicios de la UMF para analizar y plantear de manera conjunta mejores alternativas de funcionamiento diferentes a la habitual. Esto concluyó en una propuesta de reorganización gerencial: una mejor forma de supervisión gerencial para organizar, dirigir y coordinar los servicios que se brindan al paciente hipertenso, en el primer nivel de atención, para mejorar la prestación de servicios en el IMSS.
Por otro lado, la intervención clínica se llevó a cabo mediante la actualización e implementación de una “Guía Clínica para el Manejo Integral del Paciente Prehipertenso e Hipertenso”,20 según los criterios de la JNC 7.12 Esta guía fue elaborada por 10 médicos expertos en medicina familiar y medicina interna. La guía actualizada sirvió como pilar en la capacitación práctica para mejorar el manejo clínico del paciente con HTA; dicha capacitación fue grupal (en sesión con otros MF) e individual (con un especialista de medicina interna que asistió directamente al consultorio médico durante la atención a pacientes hipertensos).
Reclutamiento de pacientes
Los participantes fueron seleccionados por muestreo probabilístico del listado nominal de pacientes hipertensos de cada una de las unidades del primer nivel de atención de las UMF de la Delegación Morelos del IMSS.
Para la población de estudio se consideraron los siguientes criterios de inclusión: adultos de ambos sexos, mayores de 18 años, con diagnóstico de HTA en cualquier estadio de la enfermedad, usuarios de los servicios de salud del IMSS en alguna de las cuatro UMF incluidas en el estudio. Se excluyeron hombres o mujeres participantes que tuvieran mediciones incompletas de las variables de interés en algunas de las dos mediciones del estudio. En el caso de las mujeres se excluyó a las que estaban embarazadas o a las que se embarazaron durante el periodo de estudio.
Los pacientes seleccionados se asignaron al GI o al GNCE, según su UMF de adscripción.
Recolección de datos
Los datos se colectaron en dos momentos: una medición basal o preintervención (T0) y una medición final o postintervención (T1) que tuvo lugar 24 meses después de la doble intervención clínica y gerencial.
Mediante visitas domiciliarias, personal capacitado colectó información de los pacientes a través de entrevistas personales estructuradas y mediciones clínicas y antropométricas. La información se registró en un formato diseñado para tal fin en ambos momentos (T0 y T1).
Medición y definición de las variables
En relación con las cifras de presión arterial, fueron obtenidas siguiendo los procedimientos estandar de la JNC 7,12 después de por lo menos cinco minutos de reposo, con el paciente sentado en un asiento con soporte para la espalda. La medición se realizó en el brazo derecho, en un ambiente tranquilo dentro de la casa del paciente. Se usaron esfingomanómetros calibrados aneroides (Welch Allyn) con brazaletes apropiados para recircular al menos 80% del brazo.
En cuanto a los pacientes, estos se clasificaron de acuerdo con los criterios de la JNC 7.12 Se consideró paciente hipertenso controlado sin diabetes a quien tuviera una tensión arterial (TA) < 140/90 mmHg, y al paciente hipertenso con diabetes o con enfermedad renal crónica con cifras de TA < 130/80 mmHg.
En relación con el índice de masa corporal, se crearon tres categorías utilizando los criterios de categorización propuestos por la Organización Mundial de la Salud (OMS): peso normal (18.5-24.9 kg/m2), sobrepeso (25-29.9 kg/m2) y obesidad (≥ 30 kg/m2).21
En cuanto a la actividad física, se clasificó de acuerdo con la duración de la actividad física (< 150 minutos o > 150 minutos por día).22
En el formato también se colectó información de la siguiente índole:
-
Sociodemográfica: sexo, edad, estado civil, escolaridad, ocupación, si el paciente vivía solo o acompañado.
-
Antropométrica: peso, talla, circunferencia de cintura.
-
Relacionada con comorbilidades: si el paciente recibió atención médica por diabetes mellitus, hipercolesterolemia, insuficiencia renal, cardiopatía o enfermedad vascular cerebral.
-
Relacionada con estilos de vida: si el paciente incurría en consumo de tabaco, consumo de alcohol, si tenía actividad física y hábitos alimenticios como el consumo de sal, embutidos, frutas y verduras.
Análisis estadístico
Se realizó análisis descriptivo de comparabilidad entre el GI y GCNE por grupo de edad adultos (18-59 años) y adultos mayores de 60 años, para estimar diferencias basales de las variables continuas, mediante medidas de tendencia central y de dispersión, prueba de T o de Mann-Whitney para variables sin distribución normal, y diferencias de proporciones para variables categóricas.
Se usaron modelos de regresión para datos longitudinales con medidas repetidas en la medición basal (T0) y al final del estudio (T1), a fin de evaluar las diferencias entre el GI y el GCNE, considerando el grupo de edad de adultos y adultos mayores de 60 años. Los modelos lineales de regresión se condujeron para las variables principales y continuas de resultado (tensión arterial sistólica y diastólica) y los modelos de regresión logística para la variable de resultado de proporción de pacientes con cifras de tensión arterial en niveles de control. Los análisis de ajustaron por variables sociodemográficas (sexo, escolaridad, estado civil y ocupación).
Los datos fueron analizados en el programa estadístico Stata, versión 12.23 Los valores se consideraron estadísticamente significativos cuando el valor p fue < 0.05.
Aspectos éticos
El protocolo de estudio, los cuestionarios, los procedimientos de recolección de información y la carta de consentimiento informado fueron aprobados por la Comisión Nacional de Investigación Científica del Instituto Mexicano del Seguro Social, proyecto con número de registro 2006-785-016.
Resultados
De un total de 540 pacientes que se seleccionaron como posibles participantes del estudio, se excluyó a quienes no contaron con medición de la TA, a aquellos con datos incompletos (n = 8), a mujeres embarazadas (n = 1) y a menores de 18 años (n = 1) (figura 1).
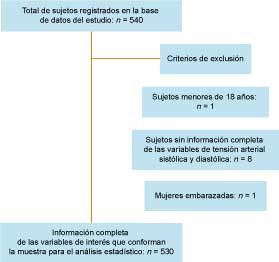
Figura 1
Diagrama de flujo de los criterios de exclusión de pacientes hipertensos que participaron el estudio
Los 530 pacientes hipertensos identificados como participantes se clasificaron en los dos grupos de estudio: el grupo intervenido (GI) estuvo conformado por 272 pacientes (de los cuales solo 197 fueron evaluados después de la intervención) y el grupo de control no equivalente (GCNE), que estuvo conformado por 258 sujetos (solo 190 se evaluaron después de la intervención). La pérdida de seguimiento de los pacientes fue por cambio de domicilio, por ya no querer seguir participando o por fallecimiento durante el periodo del estudio (24 meses).
En la medición inicial del estudio del total de participantes (530), 225 (42.5%) reportaron que tenían entre 18 y 59 años y 305 (57.5%) 60 años o más. Entre los adultos (18-59 años) 53.3% participaron en el GI y 46.7% en el GCNE, mientras que en los adultos mayores (≥ 60 años) esta proporción fue de 49.8% y 50.2%, respectivamente.
Las características basales (T0) en aspectos sociodemográficos, clínicos y de evolución de la enfermedad fueron similares en ambos grupos (GC y GCNE) tanto en los adultos como en los adultos mayores, aunque se observaron algunas diferencias significativas en el tiempo de evolución de la enfermedad entre el GI y el GCNE tanto en los adultos como en los adultos mayores (p < 0.05) (cuadro I). Cabe señalar que la proporción más alta de pacientes hipertensos con cifras de TA controladas al inicio del estudio se observó en adultos (18-59 años), de los que 51.7% del GI de ese grupo de edad tenían la TA controlada. Mientras que para estilos de vida como actividad física y el consumo diario de frutas y verduras, el grupo de adultos mayores (≥ 60 años) reportaron mejores valores en la medición basal; sin embargo, las diferencias no fueron estadísticamente significativas, p > 0.05 (cuadro I).
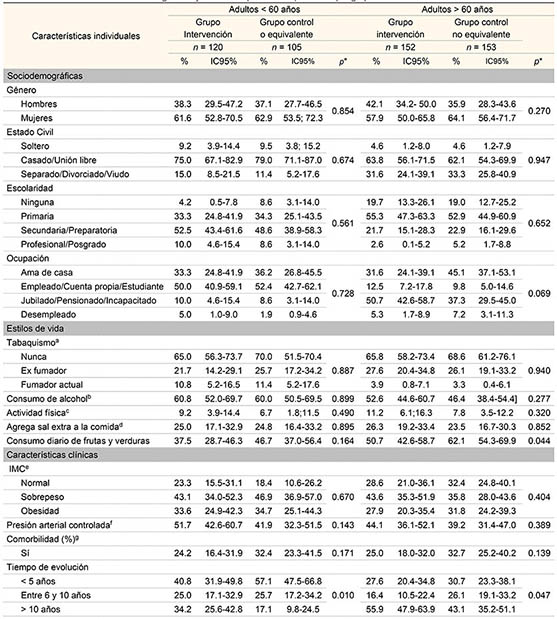
Cuadro I
Características basales demográficas y clínicas de pacientes hipertensos por grupo de estudio
*El valor de p se obtuvo con chi cuadrada, entre el grupo de intervención y el grupo control no equivalente entre adultos y adultos de 60 años o mayores
*El valor de p se obtuvo con chi cuadrada, entre el grupo de intervención y el grupo control no equivalente entre adultos y adultos de 60 años o mayores
aHa fumado 100 cigarrillos o más en toda su vida
bPorcentaje de participantes que indicaron que consumían bebidas alcohólicas
cParticipantes que dedican 150 minutos o más por semana a realizar actividad física durante su tiempo libre
dProporción de participantes que informaron que le ponían sal extra a los alimentos “algunas veces” o “frecuentemente”
eÍndice de masa corporal definido como normal < 25 kg/m2, sobrepeso 25-29 kg/m2, obesidad ≥ 30 kg/m2
fPresión arterial controlada: sistólica/diastólica < 140/90 y < 130/80 mmHg para participantes que reportaron que padecían diabetes mellitus o enfermedad renal según criterios de la JNC VII
gParticipantes que reportaron que padecían diabetes mellitus o enfermedad renal
IC95% = intervalo de confianza al 95%; IMC = índice de masa corporalEn el cuadro II se muestran los cambios longitudinales de las variables de interés entre el GI y el GCNE, entre los adultos (18-59 años) y los adultos mayores (≥60 años). Se observó que entre los adultos las mediciones de TA sistólica entre el T0 y T1 disminuyeron y fueron estadísticamente significativas si se compara el GI frente al GCNE, β = −5.93 (intervalo de confianza al 95% [IC95%] entre −9.59 y −2.28) mm Hg (p < 0.01), los cuales se mantuvieron estadísticamente significativos en el modelo ajustado. Mientras tanto, los valores de TA diastólica fueron marginalmente significativos: β = −2.35 (IC95% entre −4.74 y −0.04) mm Hg. Cabe señalar que las diferencias en la TA sistólica y diastólica no fueron significativas entre el T0 y el T1 en el grupo de adultos mayores (cuadro II).
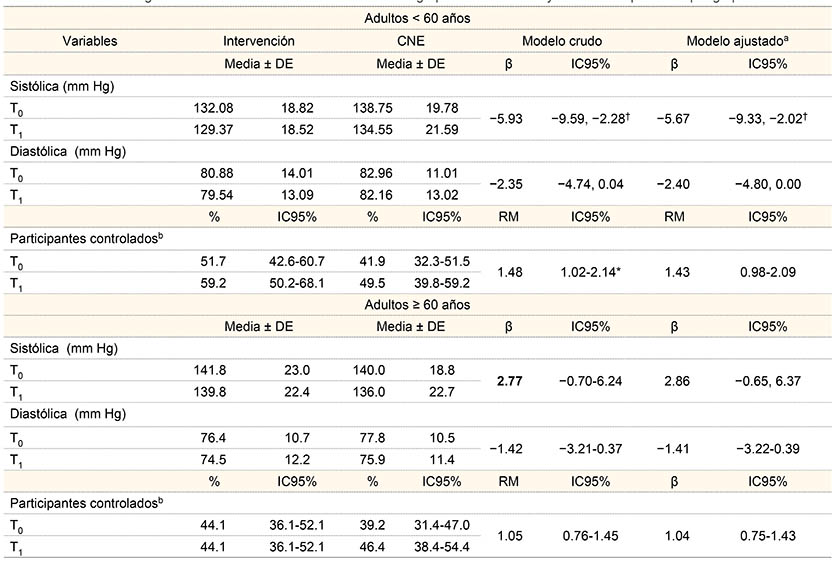
Cuadro II
Cambios longitudinales de las variables de interés entre el grupo de intervención y control no equivalente por grupo de edad
CNE = control no equivalente; DE = desviación estándar; IC95% = intervalo de confianza al 95%
aModelo ajustado por sexo, escolaridad, estado civil y ocupación. La presión arterial no controlada es la categoría de referencia
bTensión arterial controlada: < 140/90 mm Hg y < 130/80 mm Hg para pacientes con diabetes mellitus o enfermedad renal crónica (JNC VII)
*Valor de p < 0.05
†Valor de p < 0.01
En el cuadro II también se observa el análisis de cambios longitudinales en la proporción de pacientes controlados (TA < 140-90 y < 130-80 para pacientes hipertensos con comorbilidad). En los modelos realizados en adultos de 18-59 años se observaron cambios en las mediciones basales y finales entre el GI y el GCNE, con una razón de momios [RM] de 1.48 (IC95%, 1.02-2.14), la cual solo se mantiene estadísticamente significativa (p < 0.05) en el modelo sin ajuste.
Los análisis de cambios longitudinales entre pacientes hipertensos que presentan o no comorbilidad (diabetes y enfermedad crónica renal) se muestran en el cuadro III. De acuerdo con estos resultados podemos observar que la intervención tiene efecto en la reducción de los niveles de TA sistólica solo para aquellos pacientes adultos (18-59 años) sin comorbilidad, β = −6.34 (IC95% entre −10.7 y −1.99) mm Hg, p < 0.01. Los coeficientes indican la misma dirección de la asociación para los adultos con comorbilidad; sin embargo, no son estadísticamente significativos. Por su parte estos análisis muestran un patrón diferente de asociación en los adultos mayores (≥ 60 años). La intervención mostró impacto en la reducción de los niveles de TA diastólica solo para aquellos ancianos con comorbilidad β = −3.57 (IC95% entre −6.72 y −0.41) mm Hg, p < 0.05 (cuadro III).
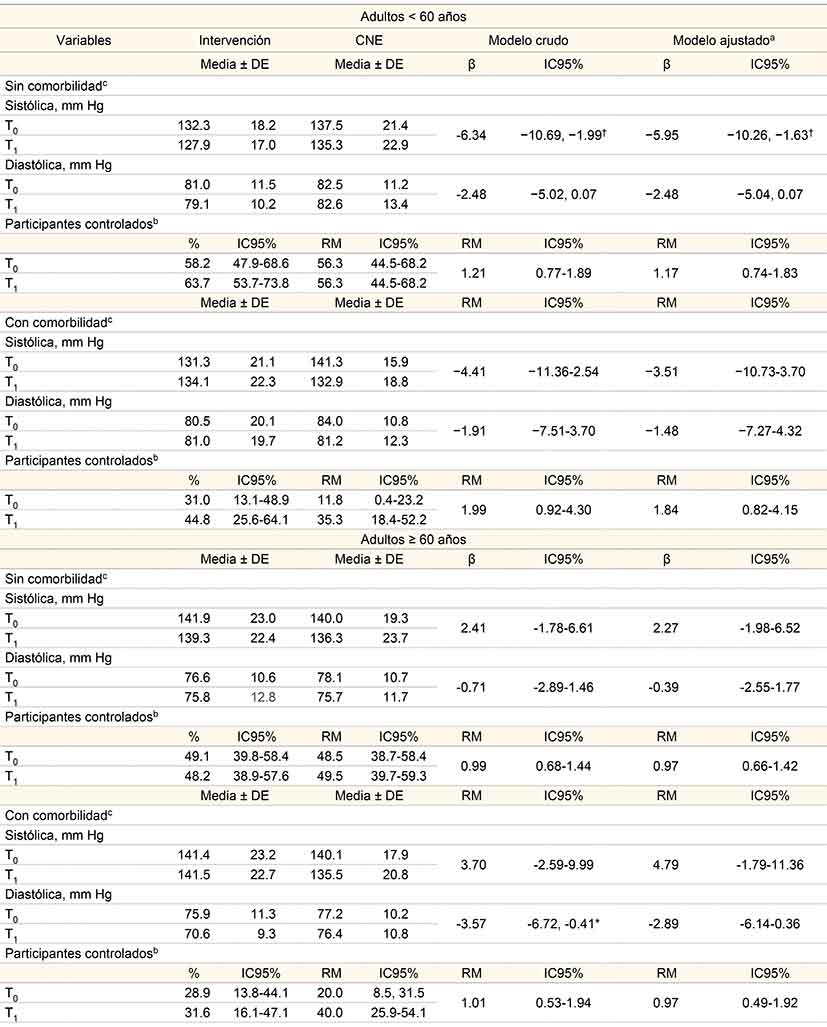
Cuadro III
Cambios longitudinales de las variables de interés entre el grupo de intervención y control no equivalente por grupo edad y comorbilidad
aModelo ajustado por sexo, escolaridad, estado civil y ocupación. La presión arterial no controlada es la categoría de referencia
bPresión arterial controlada: sistólica/diastólica < 140/90 y < 130/80 mmHg para participantes que reportaron que padecían diabetes mellitus o enfermedad renal según criterios de la JNC VII
cComorbilidad = Participantes que reportaron que padecían diabetes mellitus o enfermedad renal.
*Valor de p < 0.05; †valor de p < 0.01
Discusión
Los resultados de este estudio sugieren que una doble intervención clínica y organizacional, en el marco de unidades médicas de primer nivel de atención del IMSS para mejorar los niveles de control de las cifras de tensión arterial en pacientes hipertensos, muestra un impacto diferencial para reducir los niveles de tensión arterial. Entre la población de adultos (18-59 años) la intervención redujo los niveles de TA, pero solo para aquellos sin comorbilidades, mientras que en los adultos mayores fueron los que tienen comorbilidades (diabetes y enfermedad renal), los que observaron una disminución de los niveles de TA entre la pre- y la postintervención.
Este estudio, para el cual se diseñó una doble intervención clínica y gerencial en UMF de medios urbano y urbano-rural en el IMSS, dirigida a la población de hipertensos mayores de 18 años en general, mostró que las características particulares de los adultos y de adultos mayores influyeron en el impacto de la intervención. Estos resultados sugieren que las acciones para el control y tratamiento de la HTA requieren el diseño de programas y acciones específicas que dependan del grupo de edad al que están dirigidos y también adaptados al patrón de morbilidad que presenta la población que es atendida por los servicios de salud.
Los niveles de TA sistólica entre los adultos mayores del GC y GCNE tanto en la pre- como en la postintervención fueron mayores que en el grupo de 18-59 años, como ya ha sido observado por otros estudios.24 Las cifras halladas en nuestro estudio respecto al porcentaje de pacientes hipertensos controlados (58.2%) en la población intervenida de adultos (18-59 años) al término de la intervención son mayores a las reportadas en la literatura médica actual, las cuales oscilan entre 45.8% y 54%,5,6 así como a las reportadas por el IMSS en su Informe de Labores 2012-2013, que constituyen el 40%.15 No obstante, en los adultos mayores pudimos observar que estos niveles de control se mantuvieron en el mismo nivel en el GI (44.7%), aunque en el GCNE sí se observó un incremento en la proporción de pacientes controlados, pese a que no fue significativo.
Como se observó en este estudio, los factores asociados a la falta de nivel de control en las cifras de TA de los adultos mayores dejan ver que no estan relacionados con el proceso de atención, dado que la intervención que incluyó la implementación de una guía clínica actualizada y un proceso de reorganización gerencial no influyó para que los adultos mayores tuvieran un mejor nivel de control de la TA; incluso otros factores no considerados por este estudio pudieron haber influido, debido a que en el grupo control no equivalente se observaron mejores cifras de control al término del periodo de estudio. Por lo tanto, para entender estas diferencias es necesaria una investigación que considere recolectar información más detallada sobre el proceso de atención y las características individuales de los pacientes, como el apoyo social y los grupos de autoayuda.
En el caso de los adultos mayores con hipertension en el contexto mexicano, esa sola condición de salud parece no haber influido en una mayor conciencia de la enfermedad, como ya se ha observado en adultos mayores de otros países, de acuerdo con lo que indica la American Heart Association,14 lo cual puede haber influido en el control del padecimiento. No obstante, una condición agregada de salud, como lo muestran los resultados de este estudio, influyó para reducir los niveles de tensión arterial diastólica de los adultos mayores que además de hipertensión arterial padecían diabetes mellitus o enfermedad renal crónica. Esto no es consistente con la literatura previa, dado que Piskorz,25 en su estudio sobre factores asociados a un inadecuado control de la presión arterial en pacientes hipertensos, encontró que la diabetes mellitus es una “condición de predicción” para el fracaso del tratamiento.
Sin embargo, este hallazgo permite sugerir que entre esta poblacion de adultos mayores se presenta un patrón diferente relacionado con la forma en la que se percibe el proceso de salud-enfermedad. Según esta percepción, se requiere de un mayor gradiente para influir sobre el nivel de conciencia del cuidado de su salud. Es por ello que, a fin de entender las diferencias observadas, son necesarios estudios sobre autocuidado en pacientes hipertensos en México. Ya se ha documentado en países como Colombia que es posible influir positivamente en el autocuidado del adulto mayor hipertenso en el marco de la atención primaria.26
Existen otros elementos que pueden haber influido en las diferencias de los resultados de esta intervención de acuerdo con la edad, pues, como se observó, esta es un factor no modificable que interacciona con los factores modificables de la HTA, tal y como reportan Cohen et al., cuya relación se describe a continuación.27
En este estudio, en el que poco más de la mitad de los participantes fueron mayores de 60 años (57.5%), lo esperado entonces es que los cambios fisiológicos del envejecimiento (mayor sensibilidad del sistema nervioso simpático [SNS], mayor rigidez arterial, etcétera)27 desempeñen una asociación débil con los factores modificables, específicamente con aquellos relacionados con el estilo de vida, dado que, por ejemplo, puede ser que no se consigua el mismo beneficio de la dieta baja en sal, como estrategia de reducción de la TA en relación con personas jóvenes. Además, se observa una atenuación de los beneficios otorgados por el ejercicio,27 por lo que existe una mayor prevalencia de comorbilidades y, consecuentemente, se espera una mayor resistencia para lograr el control de la enfermedad.
Respecto al perfil de los participantes, hubo una mayor proporción de sexo femenino, tendencia que ha sido consistentemente observada particularmente entre los adultos mayores de sexo femenino, en quienes esta condición de salud es más frecuente.14 Los resultados de la ENSANUT 2012,28 sobre el análisis de las enfermedades crónicas degenerativas, indican también que, al igual que la obesidad, la hipertensión arterial también es distinta en las mujeres, principalmente por los factores sociales y ambientales. Es por ello que todo programa que se destine al control y la prevención de las enfermedades debe considerar el efecto del género.
Otra de las características poblacionales de este estudio, cuyos resultados también guardan consistencia con lo observado en otras investigaciones,16,19 es la asociación entre valores altos del índice de mása corporal (IMC) y la obesidad abdominal con la hipertensión arterial.
Es importante mencionar que no fue posible comparar el efecto de cada una de las estrategias llevadas a cabo en la intervención de este estudio, es decir, la reorganización gerencial contra la capacitación clínica. El diseño original contempló en forma conjunta ambas estrategias y hacer un contraste entre las dos podría aportar más elementos sobre la importancia que tiene la organización para el desempeño clínico del médico tratante sobre el control de la HTA.
Respecto a los resultados de intervenciones en atención primaria para reducir los niveles de TA, podemos señalar que los hallazgos del presente proyecto son, en cierta forma, consistentes con otros estudios que buscaron lograr el control de la HTA a partir de la mejora de la calidad con el uso de guías clínicas, cuya reducción en los niveles de TA sistólica y diastólica fue de 8.16 y 3.71 mm Hg,26 que son unidades de cambio mayores que las observadas en este estudio. Cabe mencionar que la diferencia en el tiempo de duración de la intervencion fue de seis meses en el estudio de Gómez-Marcos29 y de 24 meses en este proyecto; por lo tanto, hacer mediciones intermedias a los seis, 12 y 28 meses hubiera sido de utilidad para estimar el efecto del tiempo en el impacto de la intervención. Otras intervenciones dirigidas a cambiar los estilos de vida de los pacientes hipertensos también han mostrado cambios en los niveles de TA > 7 mmHg; no obstante que también han sido en atencion primaria, su enfoque de eficacia a través de un diseño clínico aleatorizado30 o que la atención fue por médicos especialistas en cardiología en lugar de un médico familiar,31 puede haber tenido mayor impacto a diferencia de esta, que fue una intervención de diseño cuasi experimental y en el contexto de una institucion de seguridad social en México.
Otros estudios de diseño cuasi experimental en México32 ya han evaluado la efectividad de la participación de enfermeras en la atención primaria de pacientes con hipertensión arterial y diabetes mellitus tipo 2 (DM2). En este estudio se logró un aumento del 14% al 19% en el control de la TA sistólica y diastólica, respectivamente, superior a lo alcanzado por esta intervención. Al respecto, cabe mencionar que en este proyecto se planteó una doble intervencion simultánea y por ello no fue posible comparar el efecto de cada una de las estrategias: la reorganización gerencial contra la capacitación clínica. El haber podido realizar un contraste entre las dos hubiera aportado más elementos sobre la importancia de cada uno de los componentes (clínico y gerencial) en el desempeño del médico tratante sobre el control de la HTA.
Sobre el componente gerencial, Betanzos y Paz-Rodríguez refieren que33 la deficiencia en el compromiso organizacional (CO) de los médicos puede obstaculizar el alcance de los objetivos y la eficiencia de su desempeño laboral, y que el CO depende de variables personales (personalidad resistente, estrés), el perfil del profesional (edad, antigüedad, ingresos, nivel de preparación) y los factores organizacionales (apoyo percibido, satisfacción laboral, recompensas), entre otras. Sin embargo, Alonso et al.34 mencionan que el médico tiene una conducta pasiva (inercia terapéutica) para modificar el tratamiento farmacológico en los pacientes con descontrol de la HTA. En un estudio sobre los factores asociados ante el mal control de la HTA, se modificó el tratamiento en cuatro de 10 pacientes mal controlados por percibir, la mayor parte de las veces, que el paciente se encontraba bien controlado, cuando las guías de práctica clínica y la realidad del paciente indican lo inverso.
Las características encontradas en nuestra población pueden aportar elementos que expliquen la falta de respuesta de la doble intervención entre los adultos mayores para mejorar el control de la HTA.
Fortalezas y limitaciones del estudio
En el sentido de la inclusión de los pacientes, los resultados del presente estudio representan a la población derechohabiente del IMSS, por tratarse de una población con particularidades semejantes y propias de este subsistema de salud en México. Los pacientes fueron seleccionados por muestreo probabilístico del listado nominal de pacientes hipertensos de cada una de las unidades del primer nivel de atención.
La plausibilidad de la doble intervención es una consideración que debe hacerse con reserva; dos años en busca del cambio en la organización pudieron asociarse con la posible difusión de la intervención, ya que el estado de Morelos es pequeño y existe gran comunicación y rotación de personal médico en la delegación. Esta condición pudo crear un efecto del tipo Hawthorne, que se refleja en algunos resultados del GCNE, que, si bien no fueron significativos, sí fueron indicativos.
En el proyecto no se consideraron mediciones intermedias debido a problemas de financiamiento, motivo por el que nos enfrentamos con la limitación de contar solamente con la medición final a los dos años de iniciado el proyecto. Asimismo, tampoco fue posible comparar el efecto de cada una de las estrategias llevadas a cabo en la intervención de este estudio (la reorganización gerencial frente a la capacitación clínica), en función de que el diseño contempló en forma conjunta ambas estrategias. Si se emplearan recursos adicionales para incluir un brazo que evalúe cada intervención por separado para efectuar un contraste entre las dos estrategias, se podrían aportar más elementos sobre la importancia que tiene la organización y el desempeño clínico del médico tratante sobre el control de la HTA.
Por otra parte, la investigación se enfocó en aspectos clínicos de la atención y tal vez tendría mayor efecto si hubiera considerado elementos modificables a nivel del paciente (estilos de vida).
Otra limitación encontrada fue la pérdida de seguimiento de los pacientes, dado que la información se recabó en el domicilio de los participantes, los cuales estaban ubicados tanto en el medio urbano-rural como en el urbano; por tal motivo, los cambios de domicilio durante el periodo de 24 meses influyeron en la pérdida de seguimiento. Otro aspecto que tuvo que ver fue la disposición del paciente a participar una vez que había perdido su estatus de derechohabiente en ese lapso de tiempo.
Conclusiones
Los hallazgos de este estudio ponen en evidencia una vez más la brecha que existe para el control de la HTA. Encontramos efectos diferenciales por grupo de edad entre aquellos pacientes hipertensos adultos y los mayores de 60 años. No obstante, los resultados son prometedores en función de haber observado cambios en los niveles de TA y en la proporción de estos con cifras de TA en control entre adultos más jóvenes, lo que representa una área de oportunidad para la prevención secundaria en el contexto institucional que prevalece en el IMSS.
Agradecimientos
Agradecemos al Fondo de Investigación en Salud del Instituto Mexicano del Seguro Social, con número de registro 2006-785-016 y 2006/1B)/I/003, y al Fondo Sectorial de Investigación en Salud y Seguridad Social del Consejo Nacional de Ciencia y Tecnología, número SALUD2-2004-C02-019.
Referencias
1. Contreras-Loya D, Reding-Bernal A, Gómez-Dantés O, Puentes-Rosas E, Pineda-Pérez D, Castro-Tinoco M, et al. Abasto y surtimiento de medicamentos en unidades especializadas en la atención de enfermedades crónicas en México en 2012. Salud Publica Mex. 2013;55(6):618-26.
2. Sánchez-Herrera B, Carrillo-González G, Barrera-Ortiz L, Chaparro-Diaz L. Carga del cuidado de la enfermedad crónica no transmisible. Aquichan. 2013; 13 (2):247-60.
3. Lozano R, Gómez H, Garrido F, Jiménez A, Campuzano JC, Franco F, et al. La carga de enfermedad, lesiones, factores de riesgo y desafíos para el sistema de salud en México. Salud Publica Mex. 2013; 55(6):580-94.
4. Arredondo A, Avilés R. Hypertension and its effects on the economy of the health system for patients and society: suggestions for developing countries. Am J Hypertens. 2014;27(4):635-6.
5. Chen R, Dharmarajan K, Kulkarni VT, Punnanithinont N, Gupta A, Bikdeli B, et al. Most important outcomes research papers on hypertension. Circ Cardiovasc Qual Outcomes. 2013;6:e26-e35.
6. Merai R, Siegel C, Rakotz M, Basch P, Wright J, Wong B, et al. CDC grand rounds: a public health approach to detect and control hypertension. MMWR Morb Mortal Wkly Rep. 2016;65(45):1261-4.
7. Instituto Nacional de Salud Pública. Encuesta Nacional de Salud y Nutrición de Medio Camino 2016 - Informe final de resultados. Cuernavaca, México: Salud Publica Mex; 2016.
8. Instituto Nacional de Estadística, Geografía e Informática (INEGI). Estadísticas a propósito del Día Mundial de la Población (datos nacionales). México: INEGI; 2017.
9. Instituto Mexicano del Seguro Social (IMSS). Informe al Ejecutivo Federal y al Congreso de la Unión sobre la Situación Financiera y los Riesgos del Instituto Mexicano del Seguro Social 2012-2013. Distrito Federal, México: IMSS; 2013.
10. Aguilar-Salinas C. Las enfermedades crónicas no transmisibles, el principal problema de salud en México. Salud Publica Méx. 2013;5 Suppl 2:S347-50.
11. Instituto Mexicano del Seguro Social (IMSS). Informe al Ejecutivo Federal y al Congreso de la Unión sobre la situación financiera y los riesgos del Instituto Mexicano del Seguro Social 2011-2012. Distrito Federal, México: IMSS; 2012.
12. US Department of Health and Human Services. The Seventh Report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. Bethesda (MD): US. National Library of Medicine; 2004. Disponible en http://www.nhlbi.nih.gov/files/docs/guidelines/jnc7full.pdf [Consultado el 31 de octubre de 2016].
13. James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, et al. 2014 Evidence-Based Guideline for the Management of High Blood Pressure in Adults Report From the Panel Members Appointed to the Eighth Joint National Committee (JNC 8). JAMA. 2014;311(5):507-20.
14. Mozzafarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, Cushman M, et al. Heart disease and stroke statistics-2015 update: a report from the American Heart Association. Circulation. 2015;131(4):e29-322.
15. Instituto Mexicano del Seguro Social (IMSS). Informe de labores y programa de actividades 2012-2013. Distrito Federal, México: IMSS; 2013.
16. Mejía-Rodríguez O, Paniagua-Sierra R, Valencia-Ortiz MR, Ruiz-García J, Figueroa-Núñez B, Roa-Sánchez V. Factores relacionados con el descontrol de la presión arterial. Salud Publica Mex. 2009;51(4):291-7.
17. Casas D, Jarillo E, Rodríguez A, Casas I, Galeana C. The deconstruction of family medicine in Mexico: the case of the Mexican Institute of Social Security. Medwave. 2013;13(10):e5856 doi: 10.5867/medwave.2013.10.5856
18. Svetlana D, Ramírez C, Figueroa A, Pérez R. Recursos humanos para la atención de pacientes con diabetes en unidades de medicina familiar del Instituto Mexicano del Seguro Social. Salud Publica Méx. 2013;55(6):607-17.
19. Campos I, Hernández L, Rojas R, Pedroza A, Medina C, Barquera S. Hipertensión arterial: prevalencia, diagnóstico oportuno, control y tendencias en adultos mexicanos. Salud Publica Mex. 2013;55(Supl 2): S144-50.
20. Tiro-Sánchez MT, Espinoza-Larrañaga F, Hernández-Leyva BE, Galindo-Mendoza G, Duran- Arenas L, Ramírez-Mota C, et al. Guía Clínica para el Manejo Integral del Paciente Pre hipertenso e Hipertenso. Documento de trabajo.
21. Cedeño-Morales R, Castellanos-González M, Benet-Rodríguez M, Mass-Sosa L, Mora-Hernández C, Parada-Arias J. Indicadores antropométricos para determinar la obesidad, y sus relaciones con el riesgo cardiometabólico. Rev Finlay. 2015;5(1)12-23.
22.Organización Mundial de la Salud (OMS). Recomendaciones mundiales sobre actividad física para la salud. Ginebra, Suiza: OMS; 2010.
23. StataCorp. Stata Statistical Software: Release 12. College Station, Texas: StataCorp LP; 2011.
24. Anderson GH. Effect of age on hypertension: analysis of over 4,800 referred hypertensive patients. Saudi J Kidney Dis Transpl. 1999;10(3):286-97.
25. Piskorz D, Micali G, Pérez S. Factores asociados a un inadecuado control de la presión arterial en pacientes hipertensos bajo tratamiento médico. Un estudio basado en la práctica clínica en Argentina. Rev Fed Arg Cardiol. 2012;41(1):43-8.
26. Fernández AR, Manrique-Abril FG. Efecto de la intervención educativa en la agencia de autocuidado del adulto mayor hipertenso de Boyacá, Colombia-Suramérica. Ciencia y Enfermería. 2010;16(2):83-97.
27. Cohen L, Curhan G, Forman J. Influence of age on the association between lifestyle factors and risk of hypertension. J Am Soc Hypertension. 2012;6(4): 284-90.
28. Instituto Nacional de Salud Pública. Encuesta Nacional de Salud y Nutrición 2012- Evidencia para la política pública en salud. Hipertensión arterial en adultos mexicanos: importancia de mejorar el diagnóstico oportuno y el control. México: Instituto Nacional de Salud Pública; 2012. Disponible en http://ensanut.insp.mx/doctos/analiticos/HypertensionArterialAdultos.pdf [Consultado el 31 de octubre de 2016].
29. Gómez-Marcos MA, García-Ortíz L, González-Elena J, Ramos-Delgado E, González García AM, Parra-Sánchez J. Efectividad de una intervención de mejora de la calidad en el control de la presión arterial en atención primaria. Rev Clin Esp. 2006;206:428-34.
30.Rodríguez-Martín C, Castaño-Sánchez C, García-Ortíz K, Recio-Rodríguez JI, Castaño-Sánchez Y, Gómez-Marcos M. Eficacia de una intervención educativa grupal sobre cambios en estilos de vida en hipertensos en atención primaria: Un ensayo clínico aleatorizado. Rev Esp Salud Pública. 2009;83 (3):441-52.
31.Ferrera NV, Moine DH, Yañez DC. Hipertensión arterial: implementación de un programa de intervención de control y adherencia al tratamiento en un Centro de Atención Primaria de la salud de la Ciudad de Paraná. Rev Fed Arg Cardiol. 2010;39:194-203.
32. Pérez-Cuevas R, Reyes-Morales H, Vladislavovna-DoubovaI S, Zepeda-Arias M, Díaz-Rodríguez G, Peña-Valdovinos A et al. Atención integral de pacientes diabéticos e hipertensos con participación de enfermeras en medicina familiar. Rev Panam Salud Pública. 2009;26(6):511-7.
33. Betanzos-Díaz N, Paz-Rodríguez F. Compromiso organizacional en profesionales de la salud. Rev Enferm Inst Mex Seguro Soc. 2011;19(1):35-41.
34. Alonso FJ, División JA, Llisterri JL, Rodríguez GC, Lou S, Banegas JR et al. Conducta del médico de atención primaria ante el mal control de la hipertensión arterial. Aten Primaria. 2005;36(4):204-10.
Notas
Notas de autor
kgallegosc13@gmail.com
Información adicional
Link PubMed: https://www.ncbi.nlm.nih.gov/pubmed/29624362
Enlace alternativo
http://revistamedica.imss.gob.mx/editorial/index.php/revista_medica/article/view/2399/2817 (pdf)