Aportaciones originales
Recepción: 15 Agosto Noviembre 2017
Resumen:
el envejecimiento tiene como consecuencia el aumento de la demanda de servicios y los costos de la atención médica. El objetivo fue realizar un análisis de costos de la atención médica en población adulta mayor en un hospital general regional del Instituto Mexicano del Seguro Social.
Métodos: se realizó la estimación de costos por medio de la recolección retrospectiva de bienes y servicios. Los precios unitarios oficiales fueron usados para valorar los costos. Los costos se reportan en pesos de 2016. Se realizó un análisis de costos por medio de un modelo de regresión. Las variables explicativas fueron la edad, el sexo y el nivel de comorbilidad medido por el índice de Charlson.
Resultados: el costo promedio para 509 pacientes fue de 34 769 pesos mexicanos (DE = 2869 pesos). La variable de edad explica los costos pero las de sexo y nivel de comorbilidad no fueron significativas. Las predicciones de costos con el modelo estadístico muestran diferencias entre grupos de edad principalmente. Los costos promedio fueron más altos para mujeres que para hombres. Los costos para mayores de 85 años fueron superiores que para los del grupo de 75-84 años.
Conclusiones: los costos estimados por hospitalizaciones son elevados y son distintos por nivel de edad. Se sugiere investigar más sobre los factores que pueden explicar el crecimiento de los costos de hospitalización.
Palabras clave: Costos de Hospital, Anciano, Costos Directos de Servicios.
Abstract:
Population aging has a direct impact on the increasing demand of health services and on medical care costs. The objective was to carry out a cost analysis of health care costs in older adults in a regional general hospital of the Instituto Mexicano del Seguro Social.
Methods: A calculation of the costs was done based on a retrospective collection of health care data. Unit prices were used to estimate costs. These were reported in 2016 Mexican pesos. A cost analysis was carried out by means of a regression model. Explanatory variables were sex, age and comorbidity level, the latter measured by using the Charlson index.
Results: The average cost of all the 509 patients was 34 769 Mexican pesos (SD = 2869 pesos). Age variable explains the costs; however, sex and comorbidity variables were not significant. Cost predictions with the statistical model show differences mainly by age. In the case of females, the model predicts greater costs compared with those of males. Costs for older adults of 85 years or more were greater than those for the group of younger people (75-84).
Conclusion: The hospitalization costs estimated are high and they differ according to the age group. We suggest to make further research in order to know the factors associated with high hospital costs for this age group.
Keywords: Hospital Costs, Aged, Direct Service Costs.
Introducción
En todo el mundo el envejecimiento de la población es uno de los fenómenos demográficos más importantes. Este fenómeno es el resultado de una disminución de las tasas de nacimiento y mortalidad, y de un incremento en la esperanza de vida. Asimismo, estos tres fenómenos son el resultado del progreso socioeconómico general de todos los países.1 Las cifras crudas muestran una población mundial mayor de 60 años de 770 millones en 2010 y en 10 años será de alrededor de mil millones (es decir, aumentará 29.8%). Las distintas regiones del mundo están en distintas etapas de la fase de las transiciones demográficas y tienen distintas velocidades de envejecimiento.2 En México la proporción de población adulta mayor presenta un crecimiento mayor que todas las otras poblaciones en los últimos 15 años. De acuerdo con las proyecciones del Consejo Nacional de Población (CONAPO), la población adulta mayor en 2015 fue de 9.4 millones de personas, lo cual representa el 8.6% del total de la población con una tasa de crecimiento anual de 3.9%.3,4
El envejecimiento de la población representa uno de los mayores desafíos para los sistemas de salud.5 La principal razón de este reto consiste en una gran demanda de servicios que no se pueden cubrir con la capacidad de infraestructura y la gestión de los servicios disponibles. Por otro lado, la demanda creciente de servicios se da por diversas condiciones de la población adulta mayor.6 Entre estas condiciones están los bajos niveles de ingresos, los cuales los llevan a una situación de pobreza. Esta situación y otros factores, como el sedentarismo, una dieta rica en calorías, el tabaco, entre otros, afectan su salud de manera desfavorable.7 El resultado de la exposición a los factores desfavorables para la salud es un aumento de la carga de la enfermedad, entendido como un aumento de la morbilidad, de la discapacidad crónica y de las tasas de muerte.
A su vez, uno de los resultados inminentes de la alta demanda de servicios es el aumento de los costos de la atención médica a tasas aceleradas. Las estimaciones de costos de atención hospitalaria en México son escasas.8,9,10 De acuerdo con esta situación, el presente estudio tiene como objetivo realizar un análisis de costos de la atención en la población adulta mayor en un hospital general regional (HGR) del Instituto Mexicano del Seguro Social (IMSS) de la Delegación Sur de la Ciudad de México.
Métodos
Se realizó un estudio retrospectivo con el objetivo de recolectar información sobre atención médica y utilización de bienes y servicios en el servicio de medicina interna del hospital. El objetivo de recolectar información se alcanzó mediante el registro en un cuestionario de información derivada de la revisión de expedientes clínicos. Los pacientes fueron personas de 60 años o más que fueron atendidas en un HGR del IMSS en la Ciudad de México. El hospital cuenta con 212 camas censables y con servicios de Urgencias, Cirugía General, Anestesiología, Nefrología, Oftalmología, etcétera, en total 14 especialidades; sin embargo, el hospital no tiene servicios de Ginecoobstetricia, Pediatría y Otorrinolaringología.
El tamaño de la muestra fue de 519 egresos hospitalarios del servicio de Medicina Interna. Los criterios de exclusión de expedientes fueron los siguientes: casos de altas voluntarias, expedientes incompletos cuya falta de información hiciera imposible su evaluación, expedientes de pacientes trasladados a otro hospital, o los que no se hubieran encontrado en el momento de realizar la recolección.
Las variables que se obtuvieron fueron edad y sexo, fechas de admisión al servicio y comorbilidad. La comorbilidad se define como la presencia de uno o más trastornos (o enfermedades) además de la enfermedad o trastorno primario. El índice de comorbilidad de Charlson fue utilizado como medida de comorbilidad para cada paciente.11 Este índice incluye 19 condiciones médicas: infarto del miocardio, insuficiencia cardiaca congestiva, enfermedad vascular periférica, demencia, enfermedad pulmonar crónica, enfermedad del tejido conectivo, enfermedad ulcerativa, enfermedad hepática leve, diabetes (sin complicaciones), diabetes con daño a órgano blanco, hemiplejia, enfermedad renal moderada, tumor sólido secundario (no metastásico), leucemia, linfoma, enfermedad hepática moderada o severa, tumor sólido secundario (metastásico) y SIDA. Las condiciones médicas se categorizan en cuatro grupos de acuerdo con un peso asignado a cada enfermedad. La puntuación total es la suma de todos los pesos de las entidades clínicas presentadas por el paciente evaluado y se ajustó por edad.11 Con la clasificación se consideraron cuatro categorías de severidad de acuerdo con los cuartiles de la distribución del índice: No severo ≤ 2 puntos (Q1), Leve = 3 puntos (Q2), Moderado = 4 puntos (Q3) y Severo ≥ 5 puntos (Q4).
Se realizó un análisis de costos desde la perspectiva del proveedor de servicios. Únicamente se estimaron los costos médicos directos de la atención médica durante la estancia hospitalaria. La unidad de análisis fue el paciente y la información sobre la utilización de servicios se integró por medio de un cuestionario que se llenó con los registros de notas clínicas y tratamiento realizados en los expedientes clínicos hospitalarios con atención en los eventos de ingreso, días posteriores al ingreso y alta médica. La medición de los recursos se hizo a partir de la revisión de expedientes clínicos y para ella se consideraron las siguientes categorías de costos: días de estancia hospitalaria, intervenciones quirúrgicas, procedimientos especiales realizados durante el evento hospitalario, medicamentos, exámenes de laboratorio y gabinete e interconsultas de especialidades. Los precios de los recursos utilizados se obtuvieron del listado de costos unitarios por nivel de atención médica, que es publicado por el Diario Oficial de la Federación. Estos precios se reportan en pesos mexicanos (MXN) de 2016.
Se hizo un análisis de la distribución de los costos que muestra la medida del sesgo y la curtosis de los costos. El sesgo de una distribución es una medida de asimetría y la curtosis es una medida de apuntalamiento. El valor de sesgo de una distribución normal es 0, lo cual significa regularmente que es una distribución sin sesgo. Un valor positivo del sesgo significa que la cola del lado derecho de la distribución es mayor que la del lado izquierdo y la gran mayoría de los valores caen a la izquierda del promedio. Un valor negativo indica que la cola del lado izquierdo es más larga que la del lado derecho y que la mayoría de los valores caen a la derecha del promedio. Un coeficiente de sesgo se considera alto cuando es mayor que 3. La curtosis es el grado de apuntalamiento de una distribución y se considera que un valor que muestra un grado sustancial de apuntalamiento lejano a un valor de normalidad es un valor del coeficiente de curtosis > 7.1.12 Para verificar la distribución cruda de los costos se realizó la prueba de normalidad, que considera estas dos características de la distribución.
Se hizo un análisis estadístico de regresión con un modelo de mínimos cuadrados ordinarios (MCO) que consideró la variable dependiente como el logaritmo natural de los costos y como variables independientes sexo, edad e índice de Charlson. Las pruebas de varianza uniforme, normalidad de los residuos y el gráfico de normalidad de la distribución de los cuartiles de los residuos contra los cuartiles de la distribución normal (QQ-plot) fueron realizadas para verificar la heterocedasticidad y la normalidad de los residuos. Asimismo, se realizó una predicción de los costos por paciente con el modelo descrito. Para hacer esta predicción se realizó la corrección con el estimador tipo Smearing de Duan (corrección SD) para disminuir el sesgo del proceso de estimación sobre la variable transformada al regresar a la escala original en pesos de la variable de costos.13,14Asimismo, se realizaron predicciones de costos de acuerdo con edad, sexo y nivel de comorbilidad. El análisis estadístico se llevó a cabo en Stata versión 14. El protocolo de investigación del presente estudio fue autorizado por un comité centífico y de ética del IMSS. En este protocolo no fue necesaria una carta de consentimiento informado por tratarse de una investigación sin riesgo.
Resultados
Las estimaciones de costos se realizaron a partir de una muestra de 509 pacientes de 519 casos disponibles, dado que se eliminaron 10 casos con valores extremos de costos de más de a 150 000 MXN. Los resultados muestran que hay un número mayor de mujeres (57%) que de hombres. La edad promedio fue de 73 años (DE 8.97) y la estancia hospitalaria promedio fue de 5 días (DE 4.67) (cuadro I). El índice de Charlson mostró que en promedio los pacientes tuvieron 3 comorbilidades (DE 1.72). Los resultados del patrón de uso de recursos muestran que casi todos los pacientes tuvieron provisión de medicamentos, terapia intensiva y estudios de laboratorio. Las interconsultas fueron menos frecuentes y solo algunos pacientes tuvieron procedimientos quirúrgicos. Los resultados de los costos observados de la atención indicaron que la mayor erogación se concentra en hospitalización y en procedimientos quirúrgicos, y los costos fueron menores en las otras categorías. En promedio el costo observado por episodio fue de 34 785 MXN (desviación estándar [DE] 26 336).
Los coeficientes de sesgo y curtosis de la distribución de los costos sin transformación son 1.79 y 6.6 respectivamente (cuadro I). La prueba de normalidad muestra que la distribución de costos es no normal. Asimismo, el histograma de los costos muestra una forma sesgada con una cola larga a la derecha (figura 1).
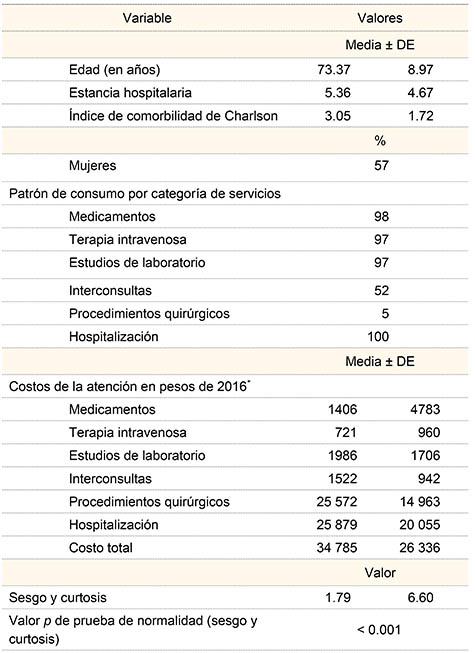
Cuadro I
Variables del estudio en un hospital general regional del IMSS (n = 509)
DE = desviación estándar
*Costos en precios de 2016
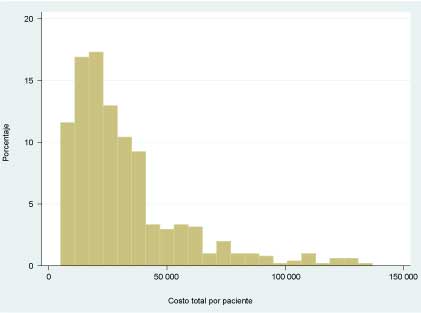
Figura 1
Histograma de costos por paciente (en pesos [MXN] de 2016)*
*Los costos están en precios de 2016. La distribución de costos en escala de MXN tiene una cola larga a la derecha y se concentra en menos de 50 000 MXN
Los resultados del análisis de regresión muestran que el modelo tiene variables regresoras no significativas de acuerdo con la prueba F (cuadro II). Asimismo, el valor de la R cuadrada ajustada es muy bajo, lo cual sugiere que las variables consideradas no explican las varianzas de los costos. Un resultado adicional es que, de acuerdo con la prueba t, únicamente la variable independiente edad es significativa a un valor de p < 0.05. Los resultados la prueba de Breusch-Pagan/Cook-Weisberg sugieren que no se rechaza el supuesto de varianza igual de los residuos. El resultado de la prueba Shapiro-Wilks de normalidad de los residuos muestra que estos no tienen asociada una distribución normal (cuadro II). La prueba visual de normalidad (QQ-plot) muestra que la distribución de los residuos es normal en la parte central de la gráfica aunque en los extremos los errores se separan de la recta de 45 grados de los cuartiles de la distribución normal (figura 2).
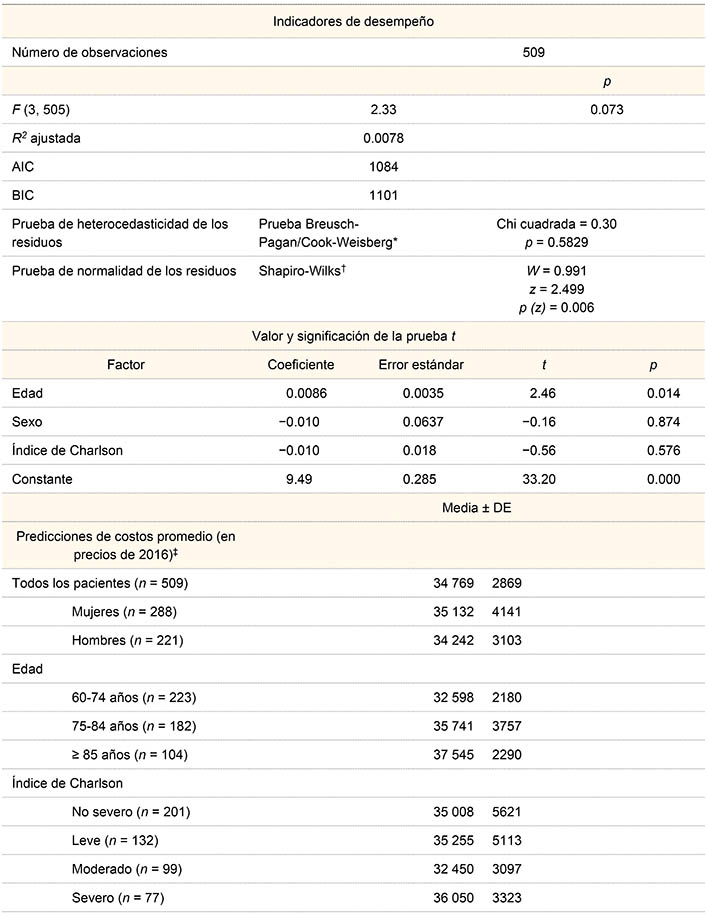
Cuadro II
Resultados del modelo de regresión MCO con transformación de la variable dependiente (costos por paciente en pesos mexicanos de 2016)
MCO = mínimos cuadrados ordinarios; DE = desviación estándar
*Prueba para residuos estandarizados. La hipótesis nula es: varianza constante
†La hipótesis nula de esta prueba es que los datos provienen de una población normalmente distribuida. Si el valor del estadístico W es muy bajo, se rechaza. Curiosamente los datos de W no son bajos, son más cercanos a 1. La significación de Z para la prueba SW es ≤ 0.01; por ello se rechaza que los residuos provienen de una población con una distribución normal
‡Las predicciones del promedio y la desviación estándar de los costos se realizaron con la corrección SD
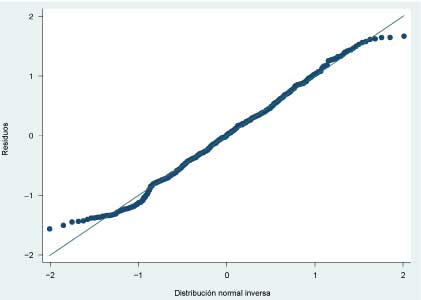
Figura 2
Gráfico de normalidad de distribución de residuos (escala logarítmica) frente a cuartiles de la distribución normal (QQ-plot)*
*La figura muestra cómo en los extremos la distribución de los residuos se separa de la recta de 45 grados de la distribución, lo cual muestra falta de normalidad
La predicción de costos promedio para todos los pacientes (n = 509) generada por el modelo de MCO con la corrección SD fue de 34 769 MXN (DE 2869 MXN). Los resultados muestran que la predicción del costo promedio de la atención para las mujeres es ligeramente más elevada (35 132; DE 4141 MXN) que para los hombres (34 242 MXN; DE 3103 MXN). Los resultados de costos promedio por grupos de edad sugieren que el grupo con mayor edad (> 85) tiene un costo mayor (37 545 MXN; DE 2290 MXN) comparado con el grupo siguiente, que es de menor edad (75-84) (35 741 MXN; DE 3757 MXN). Los costos promedio para el nivel severo son mayores si se comparan con el moderado. Sin embargo, los costos del nivel moderado son menores que los del nivel leve.
Discusión
Los resultados de nuestro modelo muestran que los costos promedio para los 509 pacientes son altos. El costo promedio de los pacientes fue de 34 769 MXN (DE 2869 MXN). Los resultados también muestran un intervalo de confianza menor porque la transformación del logaritmo permite reducir la dispersión de los costos. Los resultados obtenidos con el modelo también muestran que hay un mayor costo para las mujeres que para los hombres. Los costos son mayores para la población > 85 años y para la comorbilidad más severa, es decir cuando hay un mayor número de comorbilidades. Sin embargo, esto no se cumple para la comorbilidad moderada respecto a los niveles leve y no severo.
Se realizó la estimación de los costos por paciente con un modelo de regresión de MCO, que utiliza el logaritmo de los costos para corregir el sesgo y la curtosis de la variable de costos. A los resultados de la predicción de costos (en la escala logarítmica) se les aplicó la corrección SD para eliminar el sesgo que la transformación logarítmica introduce en las estimaciones. Los resultados del modelo sugieren, por la prueba F, que en conjunto las variables no explican los costos. Sin embargo, el único factor que explica los costos en cierta medida es la edad (valor de p < 0.05). Por su parte el diagnóstico del modelo a través del análisis de los residuos muestra que sí se cumple el supuesto de homocedasticidad (varianza uniforme). Sin embargo, la prueba Shapiro-Wilks muestra que los residuos no son normales. El gráfico QQ-plot tampoco confirma completamente la normalidad de los residuos.
El presente estudio tiene la ventaja de realizar una recolección de datos reales de pacientes que tuvieron atención hospitalaria. Los datos muestran algunas de las características de los pacientes que señalan las condiciones en las cuales fueron hospitalizados. El tamaño de muestra del presente estudio permite determinar con poder que los resultados tienen validez interna. Asimismo, el número de categorías de costos muestra los costos más comúnmente incluidos en estimaciones de costos de hospitales. Un elemento adicional de fortaleza de este estudio es que se realizó la corrección SD de las predicciones de costos del modelo con la variable transformada. Como se mencionó previamente, esta corrección es necesaria para evitar el sesgo que la transformación en la variable dependiente introduce en las estimaciones.10
Una de las limitaciones de nuestro estudio es que se requiere determinar el nivel de gravedad de los diagnósticos, pues no se conoce la medida en que esta severidad se relaciona con el nivel de comorbilidad. No se tiene evidencia de la correlación que estas dos variables pueden tener. Sin embargo, lo que nuestros resultados muestran es que el nivel de comorbilidad no tiene una asociación estadística con los costos de tratamiento. A nivel individual, de acuerdo con las pruebas t del estimador del parámetro correspondiente, esta variable no ayuda a explicar la variabilidad de los costos de tratamiento bajo la especificación realizada en nuestro modelo estadístico. El índice de comorbilidad de Charlson no está relacionado como se esperaría con los costos de manera positiva. A partir de este estudio se recomienda realizar otras investigaciones que incluyan una clasificación de diagnósticos con un indicador de severidad (casuística) para poder indagar cómo y en qué magnitud estas medidas de severidad (número de comorbilidades e índice de gravedad) de la condición clínica del paciente se encuentran relacionadas con los costos de hospitalización. Asimismo, pueden ser útiles algunas características adicionales de los pacientes y variables clínicas que describan las condiciones en las que son hospitalizados, a fin de hacer el análisis de cómo la condición clínica del paciente está relacionada con los costos de hospitalización. Las estimaciones de costos por pacientes con un modelo de regresión pueden ser útiles para la planeación presupuestaria del hospital o para la estimación del consumo de recursos y costos de los pacientes que atiende el hospital.
Referencias
1. Palloni A, Pinto-Aguirre G, Pelaez M. Demographic and health conditions of ageing in Latin America and the Caribbean. Int J Epidemiol. 2002;31:762-71.
2. He W, Goodkind D, Kowal P. An Aging World: 2015. Washington DC: U.S. Census Bureau; 2016.
3. Consejo Nacional de Población (CONAPO). Indicadores demográficos para adultos mayores. México: CONAPO; sin fecha.
4. Consejo Nacional de Población (CONAPO). El cambio demográfico, el envejecimiento y la migración internacional en México. Mexico: CONAPO; 2008.
5. Spillman BC, Lubitz J. The Effect of Longevity on Spending for Acute and Long-Term Care. N Engl J Med. 2000 May 11;342(19):1409-15.
6. Martin L, Kinsella K. Research on the demography of aging in developing countries. Demography of aging. Washington DC: National Academy Press; 1994.
7. Polder JJ, Bonneux L, Meerding WJ, van der Maas PJ. Age-specific increases in health care costs. Eur J Public Health. 2002 Mar;12(1):57-62.
8. Sánchez-García S, Juárez-Cedillo T, Espinel-Bermudez C, Cárdenas-Bahena A, García-Peña C. [Health status and wellness among older adult beneficiaries of the ISSSTE and IMSS in Southwest Mexico City]. Rev Invest Clin 2013;65:165-173.
9. Rosas-Carrrasco O, Gonzales-Flores E, Brito-Carrera A, Vázquez-Valdez O, Peschard-Sáenz E, Gutiérrez-Robledo L. Evaluación de la comorbilidad en el adulto mayor. Rev Med Inst Mex Seguro Soc. 2011;49:153-62.
10. Mould-Quevedo JF, García-Peña C, Contreras-Hernández I, Juárez-Cedillo T, Espinel-Bermúdez C, Morales-Cisneros G, et al. Direct costs associated with the appropriateness of hospital stay in elderly population. BMC Health Serv Res. 2009 Aug 22;9:151. doi: 10.1186/1472-6963-9-151.
11. Charlson ME, Pompei P, Ales KL, MacKenzie CR. A new method of classifying prognostic comorbidity in longitudinal studies: development and validation. J Chronic Dis. 1987;40(5):373-83.
12. West S, Finch J, Curran P. Structural equation models with nonnormal variables: problems and remedies. In: RH H, ed. Structural equation modeling: Concepts, issues and applications. Newbery Park, CA: Sage; 1995. pp. 56-75.
13. Duan N. Smearing Estimate: A Nonparametric Retransformation Method. J Am Stat Assoc. 1983;78: 605-10.
14. Manning WG. The logged dependent variable, heteroscedasticity, and the retransformation problem. J Health Econ. 1998;17:283-95.
Notas
Información adicional
Link PubMed: https://www.ncbi.nlm.nih.gov/pubmed/29624974
Enlace alternativo
http://revistamedica.imss.gob.mx/editorial/index.php/revista_medica/article/view/2404/2822 (pdf)
