Aportación Original

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 22 Marzo 2021
Aprobación: 06 Mayo 2021
Resumen:
Introducción: la sepsis neonatal temprana (SNT) es un problema de salud pública. El tratamiento con antibióticos frecuentemente es innecesario y no inocuo. El uso de calculadoras de riesgo de SNT permite disminuir el uso injustificado de antibióticos.
Objetivo: comparar el uso de antibióticos y tiempo de hospitalización en recién nacidos (RN) ≥ 34 semanas de gestación (SDG) en una cohorte histórica atendida de noviembre de 2017 a abril de 2018 frente a una cohorte prospectiva de noviembre de 2018 a abril del 2019, antes y después de la implementación del uso de una calculadora de riesgo de SNT.
Material y métodos: estudio ambispectivo, observacional, analítico en RN ≥ 34 SDG atendidos antes y después de implementar una calculadora de riesgo de SNT. Se comparó el uso de antibióticos así como el tiempo de hospitalización. Se usaron frecuencias, proporciones, medidas de tendencia central y dispersión, U de Mann-Whitney y Chi cuadrada, con el paquete estadístico SPSS V. 20.0; siendo significativos los valores de p < 0.05.
Resultados: se incluyeron 30 pacientes, 15 para cada grupo, de 36.8 ± 2.3 SDG. No hubo diferencia significativa en la frecuencia de diagnóstico de SNT con hemocultivo ni en los días de estancia intrahospitalaria. Se usó antibióticos en el 100% de los RN antes frente al 46.7% después del uso de la calculadora (p = 0.001).
Conclusiones: la calculadora de riesgo de SNT es una herramienta de uso sencillo y que demostró ser útil para disminuir el uso innecesario de antibióticos.
Palabras clave: Sepsis Neonatal, Antibacterianos, Recién Nacido.
Abstract:
Background: Early onset neonatal sepsis (EOS) is a public health problem; antibiotic treatment is often unnecessary and can increase morbimortality. EOS risk calculator are available that allows limiting the use of antibiotics.
Objective: To compare the patterns of antibiotic use and hospitalization time in infant newborns (NB) ≥ 34 weeks of gestational age (GA) in a historical cohort attended from November 2017 to April 2018 vs. a prospective cohort from November 2018 to April 2019, before and after implementing the use of an EOS risk calculator, respectively.
Material and methods: Ambispective, observational, longitudinal, analytical study in infants NB ≥ 34 GA attended before and after implementing the use of an EOS risk calculator. The patterns of antibiotic´s use were compared. Simple frequencies and proportions, means and standard deviations or medians with ranges, Mann-Whitney . Test and Chi square test with SPSS V. 20.0 statistical package were used; considering significant values of p < 0.05.
Results: Thirty patients were included, 15 NB for each period, the gestational age average was 36.8 ± 2.3 GA. there was no statistically significant difference in the frequency of diagnosis of EOS with blood culture or days of hospital stay. Antibiotics were beginning in all the infants attended before the implementation of the EOS risk calculator, unlike 46.7% of the infants after its implementation (p = 0.001).
Conclusions: The EOS risk calculator is an easy tool to use, and demonstrated to be useful in decreasing unnecessary use of antibiotics.
Keywords: Neonatal Sepsis, Anti-Bacterial Agents, Infant, Newborn.
Introducción
A nivel mundial, cada año mueren 2.8 millones de recién nacidos (RN) y se producen 420 mil muertes debidas a sepsis neonatal (SN).1 La SN es un problema de salud pública mundial que se agudiza en los países en vías de desarrollo y, junto con la asfixia y la prematuridad, causa el 80% de muertes en RN. A pesar de ello, no se conoce su incidencia con certeza y pudiera existir un subregistro debido, entre otras cosas, a que la sensibilidad de los hemocultivos es baja, así como a la falta de consenso para una definición de sepsis neonatal que agrupe datos clínicos significativos y pruebas de laboratorio con la suficiente sensibilidad y especificidad. La mortalidad es inversamente proporcional a la edad gestacional y puede generar hasta un 40% de muertes en RN. La SN puede presentarse como sepsis neonatal temprana (SNT) cuando se manifiesta en los tres primeros días posnatales.2 En todos los países hay un riesgo de sobretratamiento de estos pacientes, toda vez que la sensibilidad es priorizada sobre la especificidad.1 De esta forma, el uso de antibióticos empíricos se multiplica, lo que no está exento de riesgos en términos de efectos colaterales, como un aumento en la resistencia bacteriana, la morbilidad y la mortalidad debido a que alteran la probiota intestinal, causan daño renal, ótico y aumentan el riesgo de infecciones fúngicas, entre otros.3 En el contexto de un RN hospitalizado estos efectos colaterales provocan alargamiento en la estancia hospitalaria, un mayor gasto de recursos para tratar las complicaciones del uso de antibióticos y, en consecuencia, una presión extraordinaria a los servicios de salud en los países en vías de desarrollo.4
Los factores de riesgo conocidos para SNT son: embarazo menor de 37 SDG, peso bajo para edad gestacional, ruptura prematura de membranas mayor de 18 horas, fiebre intraparto, corioamnionitis y colonización por estreptococo del grupo B.5,6 El diagnóstico es un reto ya que la presentación clínica es sutil y poco específica; la sola evaluación clínica no es confiable para identificar las fases tempranas y aún está pendiente encontrar biomarcadores específicos asociados a esta patología. No existe el biomarcador ideal, las células blancas y la proteína C reactiva (PCR) son biomarcadores tardíos que no permiten identificar pacientes de forma temprana.3,7 La procalcitonina (PCT) aumenta en las primeras 2-4 horas posteriores al contacto con bacterias, y permanece elevada al menos 24 horas. Por sí sola tiene mayor sensibilidad y especificidad que la PCR.8
La literatura reporta una gran variabilidad de conductas en el manejo del neonato con antecedentes maternos para SNT, las cuales pueden ir desde la observación cuidadosa, o tratar siempre que la corioamnionitis esté presente, hasta tratar solo en casos de pruebas de laboratorio alteradas. Hay un grupo menor de RN que sí va a cursar con SNT, por lo que establecer con certeza la probabilidad de infectarse limitaría evaluaciones y tratamientos innecesarios. Homologar el tratamiento de neonatos con riesgo de SNT no es tarea fácil y se han utilizado diversas guías de manejo,9,10,11 por lo que se requieren estudios adicionales para establecer que este enfoque sea seguro.12
Existen en la literatura algunas herramientas que son mejores que los algoritmos para el manejo de la SNT, las cuales son útiles para establecer el riesgo de sepsis y la probable severidad de su comportamiento. En 2011, Puopolo et al. publicaron una estimación sobre la probabilidad de riesgo de SNT con base en el análisis de factores de riesgo maternos en RN ≥ de 34 SDG. Los pacientes fueron seleccionaron si tenían hemocultivo o cultivo de líquido cefalorraquídeo positivo antes de las 72 horas de vida, y los controles fueron RN con sospecha de SNT diagnosticada por el clínico con tratamiento antibiótico al menos durante cinco días. Estos datos fueron ingresados a una aplicación en línea y se estableció una suma del riesgo de acuerdo con los antecedentes perinatales maternos. Se identificaron como útiles a cinco predictores de riesgo para SNT: edad gestacional, duración de la ruptura prematura de membranas (RPM) mayor de 18 horas, fiebre materna, estado de colonización con estreptococo del grupo B (EGB) y uso de antibióticos intraparto.12,13,14
En 2014, Escobar et al. desarrollaron un modelo predictivo para SNT también en neonatos mayores de 34 SDG, en el cual utilizaron información objetiva del parto y de la evolución clínica del recién nacido en las primeras 24 horas. Esta estratificación del riesgo permite a los clínicos rápidamente colocar a los RN con tres rutas de abordaje:13, 15,16A) tratar empíricamente, o B) evaluar y condicionar el tratamiento con base en información adicional y observación continua, o C) continuar la observación estrecha.
Los escenarios clínicos que permiten estratificar este riesgo y tipo de abordaje son: 1) Enfermedad clínica cuando el RN persiste con necesidad de alguna modalidad de ventilación no invasiva o ventilación mecánica, con inestabilidad hemodinámica, requiriendo uso de drogas vaso activas, con encefalopatía neonatal /depresión perinatal manifestada con crisis convulsivas, Apgar menor de 5 a los cinco minutos o requiere aporte de O2 durante más de dos horas para mantener saturación de O2 > 90% fuera del área de nacimiento. 2) Presentación equívoca: con anormalidades fisiológicas persistentes por más de cuatro horas, como taquicardia (FC > 160x’), taquipnea (FR > 60x’), inestabilidad térmica > 37.5 °C o < 36.5 °C, o dificultad respiratoria sin requerir de O2 suplementario, o bien dos o más anormalidades fisiológicas que persistan por más de dos horas. 3) Buena apariencia, sin alteraciones fisiológicas.
Una vez que se ha determinado el riesgo de un RN para desarrollar SNT, se establecen dos umbrales de gestión: uno para la observación continúa y la toma de hemocultivo y otro para iniciar antibióticos empíricos y toma de hemocultivo. Para los autores fue importante que el neonato que presentara sintomatología clínica en las horas posteriores al nacimiento, fuera considerado para el uso de antimicrobianos.13,15,17 En la calculadora de riesgo original se estableció una prevalencia de SNT de 0.6 casos por 1000 nacidos vivos, en el 2014 se hicieron cambios para que el usuario pueda seleccionar una prevalencia de 0.1 a 4 por 1000 nacidos vivos.
En 2018 Achten et al. estimaron tres riesgos de SNT: bajo (< 0.65 x 1000 nacidos vivos), intermedio (0.65-1.54 x 1000 nacidos vivos) y alto (> 1.54 x 1000 nacidos vivos). La aplicación de una calculadora de riesgo de SNT ayudó a decidir el inicio del tratamiento con antibióticos, o bien a iniciar un enfoque conservador. Los autores encontraron que la implementación de la calculadora de riesgo de SNT fue práctica, factible y redujo hasta en un 40-44% el uso empírico de antibióticos para SNT, sin mostrar signos de retraso o prolongación del tratamiento. La adherencia a esta recomendación entre el personal médico fue del 91%.18,19
Warren et al. disminuyeron el uso de antibióticos empíricos con el uso de una calculadora, administrándose estos únicamente al 23% de los neonatos con riesgo, comparado con el 92% de los RN de riesgo a los que se inició antibióticos empíricos cuando se siguieron solo las recomendaciones de los Centros para el Control y la Prevención de Enfermedades (CDC).20 En un estudio similar, Dhudasia et al. realizaron un estudio que demostró que utilizar esta herramienta disminuyó tanto el uso empírico de antibióticos en las primeras 72 horas en un 42%, como el uso de pruebas de laboratorio en un 82%.21
La calculadora de riesgo de SNT ha sido utilizada en línea por usuarios de los Estados Unidos y la página web ha sido consultada por usuarios de otros 124 países. En México, los resultados del uso de la calculadora de riesgo para SNT no han sido publicados.
En el departamento de la Unidad de Cuidados Intensivos Neonatales (UCIN) de nuestro hospital, en el año 2015 ingresaron 377 pacientes y se tomaron un total de 929 cultivos, de los cuales 811 fueron hemocultivos. El porcentaje de cultivos positivos fue solo del 12.3%. En el cunero de alto riesgo (cunero aislado infectado) ingresan neonatos, en su mayoría ≥ 34 SDG, con riesgo de SNT por sus antecedentes perinatales. No se conoce con certeza la positividad de los cultivos de estos neonatos, sin embargo, en nuestro hospital prácticamente todos los recién nacidos con riesgo de SNT son tratados con antibióticos, incluso aquellos asintomáticos, lo que repercute en tiempos de estancia prolongada y en pobre calidad y seguridad en la atención. Con fines asistenciales, desde noviembre de 2018 se implementó, como política del servicio de Pediatría, el uso de la calculadora de riesgo propuesta.
El objetivo del proyecto fue comparar los patrones de uso de antibióticos y el tiempo de hospitalización en RN ≥ 34 SDG en una cohorte histórica atendida de noviembre de 2017 a abril de 2018 frente a una cohorte prospectiva de noviembre de 2018 a abril de 2019, antes y después de implementar el uso de una calculadora de riesgo de SNT, respectivamente.
Material y métodos
Previa autorización de los Comités de Ética en Investigación y de Investigación del hospital, se llevó a cabo el estudio de tipo ambispectivo, observacional, longitudinal, analítico de RN que autorizaron, mediante consentimiento informado, el estudio en RN con edad gestacional igual o mayor de 34 semanas, nacidos de noviembre de 2017 a abril de 2018, con antecedentes de riesgo para SNT y que ingresaron a los servicios de Pediatría del hospital con antecedentes de RPM > 18 horas, fiebre materna, corioamnionitis, leucocitosis materna, tratamiento materno con antibióticos, riesgo conocido o desconocido para infección por estreptococo del grupo B a los que se les hubiera tomado hemocultivo y cuyos padres aceptaron firmar el consentimiento informado. Se excluyeron los RN cuyo médico tratante decidió no continuar el manejo con la calculadora de antibióticos, así como aquellos con datos de asfixia perinatal, cardiopatía congénita, datos de embriopatía diabética o con malformaciones congénitas.
Los investigadores capacitaron, a partir de noviembre de 2018, al personal médico de todos los turnos sobre el uso de la calculadora de riesgo. Se buscaron los registros de recién nacidos ≥ 34 SDG con factores de riesgo de SNT, que ingresaron a los diferentes servicios de la división de Pediatría durante el período de noviembre de 2017 a abril de 2018 (antes de la implementación del uso de la calculadora de riesgo de SNT) y de aquellos ingresados de noviembre de 2018 al 30 de abril 2019 (en los que si se usó la calculadora de riesgo de SNT).
Se registraron el peso, sexo, edad gestacional, antecedentes perinatales para SNT; así como los resultados de los hemocultivos de sangre periférica y central, y biometrías hemáticas, además del esquema de antibióticos utilizado, la duración del tratamiento y el tiempo de estancia en los diferentes servicios de Pediatría Médica.
De manera simultánea y prospectiva, previo consentimiento informado, se recopilaron los mismos datos de los neonatos que ingresaron a la división de Pediatría entre noviembre de 2018 y abril de 2019. Todos estos pacientes fueron manejados de manera conjunta con el médico de base responsable del paciente con el uso de la calculadora de riesgo de SNT. Como en México no conocemos la prevalencia de SNT, nosotros establecimos de forma arbitraria cifras de 1 x 1000 de riesgo. Con la calculadora de riesgo (disponible en: http://www.newbornsepsiscalculator.kaiserpermanente.org) se establecieron tres grupos según los escenarios:
Primer grupo. RN clínicamente enfermos que ingresaron a la UCIN, pero fueron rastreados desde su nacimiento en el servicio de recuperación de Pediatría. En estos pacientes la intervención fue mínima, ya que indudablemente estuvieron enfermos y se les inició antibiótico.
Segundo grupo. RN que tuvieron enfermedad clínica dudosa, a los que se tomaron signos vitales cada 4 horas durante 24 horas, y posteriormente cada 8 horas durante 72 horas. Se consideraron los siguientes signos vitales como normales: frecuencia cardiaca 120-160 x’, frecuencia respiratoria 40-60 x’, temperatura de 36.5 ºC a 37.5 °C y tensión arterial media 31-63 mm Hg o, en su defecto, oximetría de pulso que debió ser mayor a 94% respirando aire ambiente. Se tomó biometría hemática a las 24 horas de vida, así como dos hemocultivos periféricos, con toma mínima de 1 mL de sangre y dos determinaciones consecutivas de proteína C reactiva. Cuando existió alteración en los signos vitales en dos determinaciones diferentes de un mismo signo o bien más de un signo vital alterado de forma simultánea, se inició tratamiento con antibióticos y se revaloró continuar, o no, con ellos en las siguientes 72 horas.
Tercer grupo. RN que tuvieron factores de riesgo pero lucían bien, a los que no se les inició tratamiento con antibiótico, se vigilaron los signos vitales por turno durante 72 horas. A las 24 horas de vida se les indicó toma de biometría y proteína C reactiva, de ser normales y no haber cambios en su evolución clínica se les egresó a domicilio con seguimiento vía telefónica hasta completar una semana.
Los pacientes que no completaron los pasos del manejo y del seguimiento fueron excluidos.
Se comparó la frecuencia del uso de antibióticos, el uso adecuado (cuando el RN presentó sintomatología), o el uso inadecuado de los mismos (cuando se trataron solamente según sus antecedentes), y el tiempo de hospitalización entre los RN de la cohorte retrospectiva (antes de la implementación de la calculadora de riesgo de SNT) frente a aquellos de la cohorte prospectiva después de la implementación. Para el análisis de los datos se utilizaron frecuencias simples y porcentajes, medidas de tendencia central y de dispersión, pruebas de Chi cuadrada con riesgos relativos y U de Mann-Whitney, con el paquete estadístico SPSS V.20.0. Se consideraron significativos valores de p < 0.05.
El estudio fue autorizado previamente por los Comités de Ética en Investigación y de Investigación del hospital. Se consideró un estudio sin riesgo en una población vulnerable (recién nacidos). Los procedimientos se apegan a las normas éticas, al Reglamento de la Ley General de Salud en Materia de Investigación para la Salud y a la Declaración de Helsinki y sus enmiendas. El balance riesgo-beneficio se considera adecuado. En todo momento se preservó la confidencialidad de la información de los participantes, y ni las bases de datos ni las hojas de colección contuvieron información que pudiera ayudar a identificarlas, dicha información será conservada en registro aparte por el investigador principal bajo llave, de igual forma en la difusión de los resultados de ninguna manera se expone información alguna que pudiera ayudar a identificar a los participantes.
Resultados
Se estudiaron 30 RN, 15 de cada grupo. La edad gestacional fue de 36.8 ± 2.3 SDG, (34 - 41). Fueron 14 (46.7%) del sexo femenino y 16 (53.3%) del sexo masculino, quienes tuvieron un peso de 2641.3 ± 564.3 gramos (1720-3650). No hubo diferencia significativa en los datos demográficos entre la cohorte de pacientes atendidos antes de la implementación de la calculadora de riesgo de SNT y la cohorte atendida después de su implementación como se aprecia en el cuadro I.
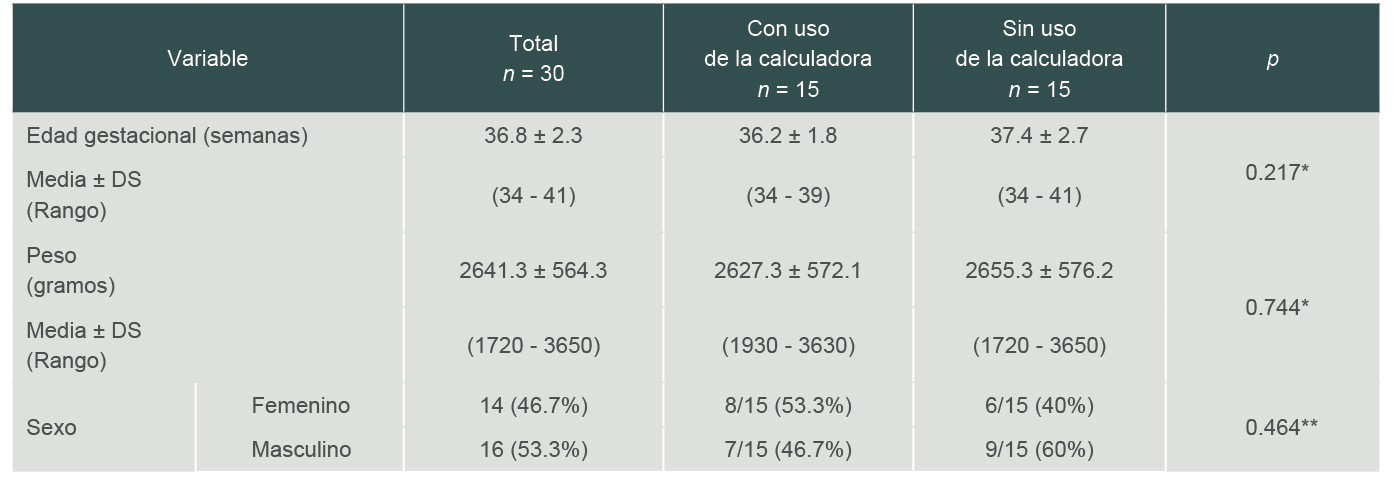
Cuadro I
Características demográficas de los RN
*Se usó prueba U de Mann-Whitney **Chi cuadrada
En relación con el uso de antibióticos, en los RN a los que no se les aplicó la calculadora se observó que en todos ellos (15/15) se inició tratamiento con antibióticos; en 4/15 el uso fue adecuado y en 11/15 de los pacientes el manejo antimicrobiano fue inadecuado. Mientras que en el grupo de RN atendidos después de que se implementó la calculadora, se inició tratamiento con antibióticos en 7/15 pacientes, en 12/15 se realizó uso adecuado de antibióticos y en 3/15 RN el manejo con antibióticos fue inadecuado (p = 0.001). Los pacientes de este último grupo de RN en los que se aplicó la calculadora de riesgo de sepsis tuvieron 11 veces más probabilidad de que el uso de antibióticos fuera adecuado (IC 95%: 1.9-60.5, p = 0.003) como se ve en el cuadro II.
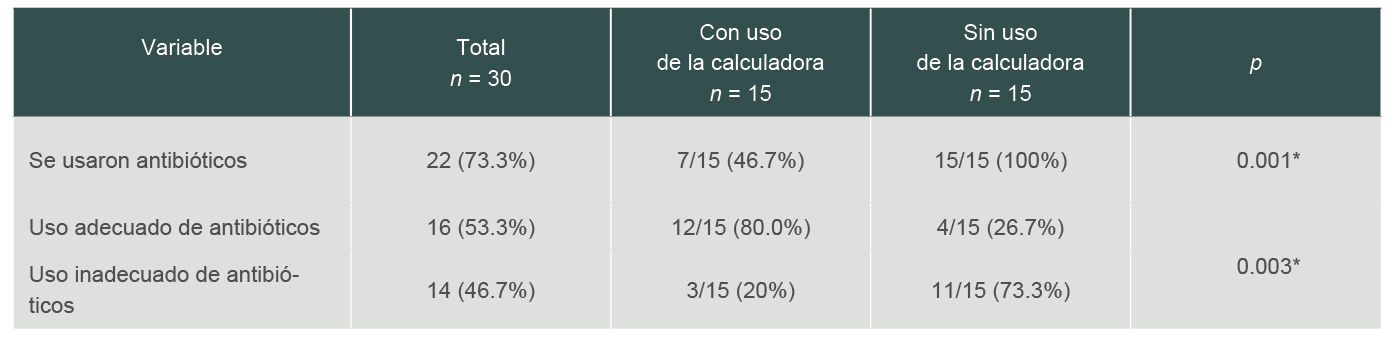
Cuadro II
Uso de antibióticos en los recién nacidos
*Se usó prueba de Chi cuadrada
Días de estancia hospitalaria: El promedio de días de estancia hospitalaria fue 8.3 ± 7.6 días (1 - 26). Los días de estancia en los neonatos tratados antes de la implementación del uso de la calculadora de riesgo de SNT fue discretamente mayor, 7.7 ± 8.5, (rango 1 a 26) que en aquellos tratados después de la implementación 8.8 ± 6.8 (rango 2 a 24), aunque la diferencia no fue estadísticamente significativa (p = 0.187).
Discusión
De manera rutinaria, los RN con riesgo de desarrollar sepsis neonatal temprana se evalúan y manejan de forma empírica de acuerdo con algoritmos internacionales, sin embargo, esta conducta no está libre de riesgos y puede asociarse a evaluaciones innecesarias y a la exposición temprana e innecesaria a antibióticos, lo que no es inocuo y puede estar asociado con enfermedades posteriores, que se manifiestan desde la vida neonatal y la infancia temprana hasta la adultez, tales como el asma y la enfermedad inflamatoria intestinal. Además, el uso indiscriminado de antibióticos genera resistencias bacterianas lo cual es, de por sí, un problema de salud pública. El uso profiláctico de antibióticos en el neonato puede alterar la colonización microbiana intestinal normal.14
Derivado de los estudios de los doctores Karen Puopolo y Gabriel Escobar, llevados a cabo en los años 1993 y 2007, se estableció una herramienta que predice el riesgo de sepsis neonatal temprana a través de un análisis multivariado de factores de riesgo materno y de escenarios clínicos del recién nacido. Esta herramienta es una calculadora que se encuentra disponible en línea desde 2014 (http://www.newbornsepsiscalculator.kaiserpermanente.org). En la era actual, donde el acceso a internet y los teléfonos inteligentes es inmediato y sencillo, se pueden emplear modelos de predicción de riesgo por análisis multivariado de las variables implicadas, como la calculadora descrita, ya que su uso proporciona una estimación explícita del riesgo individualizado de sepsis neonatal temprana, permitiendo al médico utilizar el valor de este riesgo individualizado para orientar su diagnóstico y tratamiento con los beneficios potenciales que derivan de la reducción a la exposición de antibióticos en situaciones de bajo riesgo y de la estancia hospitalaria.13
Nuestro estudio se llevó a cabo en una unidad médica de alta especialidad, en el que se compararon dos grupos de pacientes de acuerdo con el uso, o no, de la calculadora de riesgo de SNT. Los RN estudiados mostraron características demográficas y edades gestacionales muy similares y, en su mayoría, peso adecuado para la edad gestacional, características importantes que podrían haber sesgado el estudio al incrementar por sí mismas la morbilidad y mortalidad asociadas a menor edad gestacional y menor peso bajo al nacer.13,14
Antes de la implementación de la calculadora de riesgo en nuestro hospital a los neonatos con riesgo de sepsis neonatal se les manejaba con antibióticos empíricos, aun sin que tuvieran manifestaciones clínicas o alteración en los estudios de laboratorio, por lo que de manera innecesaria se expusieron a estos manejos. Nuestro estudio demostró que en el 100% de los pacientes manejados antes de implementar la herramienta se utilizaron antibióticos; mientras que en los pacientes manejados con la calculadora de riesgo solo se inició antibiótico al 46% de ellos, disminuyendo así en un 53.3% el uso de antibióticos. El análisis estadístico demostró que la diferencia fue significativa. Este resultado es similar a los de otros estudios realizados en Estados Unidos y Europa, donde se ha reportado que sin la calculadora de riesgo los pacientes son tratados con antibióticos de manera innecesaria hasta en un 92% de los casos.17
Previamente, también Achten et al.,20 en un estudio prospectivo en 2014 en un centro hospitalario también de tercer nivel de atención en neonatos > 34 SDG, demostraron que la implementación de la calculadora de riesgo de SNT disminuyó el uso empírico de antibióticos hasta en un 44%. Asimismo, Dhudasia et al.,21 en un estudio ambispectivo similar al nuestro, evaluaron el impacto del uso de la calculadora de riesgo antes y después de su implementación con 5692 neonatos y 6090 neonatos, respectivamente, y encontraron una reducción del 42% del uso de antibióticos empíricos. Warren et al.,18en un estudio retrospectivo, demostraron una disminución del 73% en el uso de antibióticos empíricos con el uso de la calculadora de riesgo de SNT. En una revisión sistemática realizada por Achten et al., al igual que Strunk et al., encontraron que el uso de la calculadora de SNT se asocia con una reducción sustancial en el uso de antibióticos empíricos para la sospecha de SNT.22, 23
En un estudio realizado por Morris et al. se compararon las recomendaciones de manejo de la calculadora de riesgo de SNT y la guía NICE (The National Institute for Healt and Care Excellence) en 149 RN con edad gestacional 34 semanas, quienes desarrollaron sepsis neonatal temprana, y encontraron una incidencia de 0.5/1000 nacidos vivos. Dentro de las cuatro horas posteriores al nacimiento, se recomendaron antibióticos para 39 RN (55.7%) con NICE, en comparación con los 27 (38.6%) evaluados con la calculadora de riesgo de SNT. El 81% de todos los pacientes, las SNT fueron tratadas por razones clínicas más que por sus factores de riesgo.24
Si bien es cierto que la estancia hospitalaria fue menor en los RN tratados después de la implementación de la calculadora de riesgo de SNT, esta diferencia no fue estadísticamente significativa. Esto podría explicarse debido a que en el grupo atendido después de la implementación de la calculadora se incluyó a los dos pacientes con la menor edad gestacional y con menor peso al nacer de los dos grupos, lo que se asoció a mayor morbilidad propia de la prematurez, independientemente de la presencia del proceso infeccioso sistémico. El Dr. Atchen et al., al igual que en el presente estudio, no encontraron cambios en el tiempo de estancia hospitalaria en el grupo estudiado.20
Dentro de las limitantes de nuestro estudio fue el pequeño número de pacientes analizados, ya que únicamente se incluyó a 30 pacientes, el cual, comparado con el número de pacientes incluidos en los estudios ya referidos, fue mucho menor.18,20 Sin embargo, a pesar de ello, los resultados fueron muy similares.
Debido a que nuestro hospital atiende predominantemente a mujeres con embarazos de alto riesgo, hasta la tercera parte de los nacimientos son recién nacidos prematuros, lo que disminuye el número de nacimientos de neonatos susceptibles para ser manejados con la calculadora de riesgo de sepsis neonatal temprana. No obstante, a pesar del reducido número de pacientes estudiados, actualmente sabemos que es el primer estudio que se realiza en Latinoamérica sobre el uso de la calculadora de riesgo (aunque recientemente se publicó una actualización del tema por un médico chileno).25
Consideramos que es importante y necesario buscar replicar estudios con mayor número de pacientes para observar el impacto esperado en los días de estancia hospitalaria.
En conclusión, las características demográficas de los dos grupos, tratados y no tratados con y sin calculadora de riesgo de sepsis neonatal temprana fueron similares. Se demostró que el uso de la calculadora disminuyó el manejo innecesario de antibióticos en pacientes con factores de riesgo para sepsis neonatal temprana con y sin sintomatología clínica. La implementación de la calculadora de riesgo de sepsis neonatal temprana no afectó significativamente la estancia intrahospitalaria. Este es el primer estudio realizado en Latinoamérica. Se requiere continuar estudios con mayor número de pacientes. Consideramos que incorporar la calculadora de riesgo de sepsis neonatal temprana como una herramienta en la práctica clínica puede reducir el número de neonatos que son tratados innecesariamente con antibióticos y el riesgo de eventos adversos relacionados a su uso.
Conclusiones
La calculadora de riesgo de SNT demostró ser una herramienta de uso sencillo y útil para útil para disminuir el uso innecesario de antibióticos en RN mayores de 34 semanas de edad gestacional en riesgo de sepsis neonatal temprana.
Referencias
1. Van Herk W, Stocker M, Van Rossum AM. Recognizing early onset neonatal sepsis: an essential step in appropriate antimicrobial use. J Infect. 2016;72(Supplement):S77-82. doi: 10.1016/j.jinf.2016.04.026
2. Ozkan H, Cetinkaya M, Koksal N, Celebi S, Hacimustafaouglu M. Culture-proven neonatal sepsis in preterm infants in a neonatal intensive care unit over a 7-year period: Coagulase-negative Staphylococcus as the predominant pathogen. Pediatr Int. 2014;56(1):60-6. doi: 10.1111/ped.12218
3. Klingenberg C, Kornelisse RF, Buonocore G, Maier RF, Stocker M. Culture-Negative Early-Onset Neonatal Sepsis - At the Crossroad Between Efficient Sepsis Care and Antimicrobial Stewardship. Front Pediatr. 2018;6:285. doi: 10.3389/fped.2018.00285
4. Schulman J, Dimand RJ, Lee HC, Duenas GV, Bennett MV, Gould JB. Neonatal intensive care unit antibiotic use. Pediatrics. 2015;135(5):826-33. doi: 10.1542/peds.2014-3409.
5. Shane AL, Sánchez PJ, Stoll BJ. Neonatal sepsis. Lancet. 2017;390(10104):1770-1780. doi: 10.1016/S0140-6736(17)31002-4.
6. Polin RA, Committee on Fetus and Newborn. Management of neonates with suspected or proven early-onset bacterial sepsis. Pediatrics. 2012;129(5):1006-1015. doi: 10.1542/peds.2012-0541
7. Gilfillan M, Bhandari V. Biomarkers for the diagnosis of neonatal sepsis and necrotizing enterocolitis: Clinical practice guidelines. Early Hum Dev. 2017;105:25-33. doi: 10.1016/j.earlhumdev.2016.12.002
8. Bedford-Russell AR, Kumar R. Early onset neonatal sepsis: diagnostic dilemmas and practical management. Arch Dis Child Fetal Neonatal Ed. 2015;100(4):F350-F354. doi: 10.1136/archdischild-2014-306193
9. Cotton CM. Antibiotic Stewardship Reassessment of Guidelines for Management of Neonatal Sepsis. Clin Perinatol. 2015;42(1):195-206. doi: 10.1016/j.clp.2014.10.007
10. Kiser C, Nawab U, McKenna K, Aghai ZH. Role of Guidelines on Length of Therapy in Chorioamnionitis and Neonatal Sepsis. Pediatrics. 2014;133(6):992-8. doi: 10.1542/peds.2013-2927
11. Randis TM, Murguia RM, Myatt L, Tita ATN, Leveno KJ, Reddy UM, et al. Incidence of early-onset sepsis in infants born to women with clinical chorioamnionitis. J Perinat Med. 2018;46(8):926-933. doi: 10.1515/jpm-2017-0192
12. Jan AI, Ramanathan R, Cayabyab R. Chorioamnionitis and management of Asymptomatic Infants ≥ 35 weeks without empiric antibiotics. Pediatrics. 2017;140(1):e20162744. doi: 10.1542/peds.2016-2744
13. Puopolo KM, Draper D, Wi S, Newman TB, Zupancic J, Lieberman E, et al. Estimating the Probability of Neonatal Early-Onset Infection on the Basis of Maternal Risk Factors. Pediatrics. 2011;128(5):e1155-e1163. doi: 10.1542/peds.2010-3464
14. Leonardi BM, Binder M, Griswold KJ, Yalcinkaya GF, Walsh MC. Utilization of a Neonatal Early-Onset Sepsis Calculator to Guide Initial Newborn Management. Pediatr Qual Saf. 2019;4(5):e214. doi: 10.1097/pq9.0000000000000214
15. Kuzniewicz MW, Walsh EM, Li S, Fischer A, Escobar GJ. Development and Implementation of an Early-Onset Sepsis Calculator to Guide Antibiotic Management in Late Preterm and Term Neonates. Jt Comm J Qual Patient Saf. 2016;42(5):232-9. doi: 10.1016/s1553-7250(16)42030-1
16. Puopolo KM, Benitz WE, Zaoutis TE, COMMITTEE ON FETUS AND NEWBORN, COMMITTEE ON INFECTIOUS DISEASES. Management of Neonates Born at ≥35 0/7 Weeks’ Gestation With Suspected or Proven Early-Onset Bacterial Sepsis. Pediatrics. 2018;142(6):e20182894
17. Escobar GJ, Puopolo KM, Wi S, Turk BJ, Kuzniewicz MW, Walsh EM, et al. Stratification of Risk of Early-Onset Sepsis in Newborns 34 Weeks’ Gestation. Pediatrics. 2014;133(1):30-6. doi: 10.1542/peds.2013-1689
18. Warren S, Garcia M, Hankins C. Impact of neonatal early-onset sepsis calculator on antibiotic use within two tertiary healthcare centers. J Perinatol. 2017;37(4):394-7. doi: 10.1038/jp.2016.236
19. Procianoy RS, Silveira RC. The challenges of neonatal sepsis management. J Pediatr. 2020;96(S1):80-6. doi: 10.1016/j.jped.2019.10.004
20. Achten NB, Dorigo-Zetsma JW, van der Linden PD, Van Brakel M, Plötz FB. Sepsis calculator implementation reduces empiric antibiotics for suspected early-onset sepsis. Eur J Pediatr. 2018;177(5):741-6. doi: 10.1007/s00431-018-3113-2
21. Dhudasia MB, Mukhopadhyay S, Puopolo KM. Implementation of the Sepsis Risk Calculator at an Academic Birth Hospital. Hosp Pediatr. 2018;8(5):243-50. doi: 10.1542/hpeds.2017-0180
22. Achten NB, Klingenberg C, Benitz WE, Stocker M, Schlapbach LJ, Giannoni E, et al. Association of Use of the Neonatal Early-Onset Sepsis Calculator With Reduction in Antibiotic Therapy and Safety: A Systematic Review and Meta-analysis. JAMA Pediatr. 2019;173(11):1032-40. doi: 10.1001/jamapediatrics.2019.2825.
23. Strunk T, Buchiboyina A, Sharp M, Nathan E, Doherty D, Patole S: Implementation of the Neonatal Sepsis Calculator in an Australian Tertiary Perinatal Centre. Neonatology. 2018;113(4):379-382. doi: 10.1159/000487298
24. Morris R, Jones S, Banerjee S, Collinson A, Hagan H, Walsh H, et al. Comparison of the management recommendations of the Kaiser Permanente neonatal early-onset sepsis risk calculator (SRC) with NICE guideline CG149 in infants ≥34 weeks’ gestation who developed early onset sepsis. Arch Dis Child Fetal Neonatal Ed. 2020;105:F581-F586.
25. Carvajal EF, Rivas FM. Usar una calculadora de sepsis neonatal evitaría abusar de la antibioticoterapia. Evid Pediatr 2018;14(3):1-3. Disponible en: https://evidenciasenpediatria.es/files/41-13406-RUTA/33_AVC_Neonatal.pdf. Fecha de consulta: 09 de marzo del 2021.
Información adicional
Declaración de conflicto de interés: los autores han completado y enviado la forma traducida al español de la declaración de conflictos potenciales de interés del Comité Internacional de Editores de Revistas Médicas, y no fue reportado alguno que tuviera relación con este artículo.
Cómo citar este artículo: Uscanga-Carrasco H, Romero-Espinoza L, Terrazas-Alonso A, Yahuítl-González C, Cruz-Reynoso L, Castrejón-García C et al. Impacto del uso de una calculadora de riesgo de sepsis neonatal temprana. Rev Med Inst Mex Seguro Soc. 2021;59(3):216-23.
PubMed: https://www.ncbi.nlm.nih.gov/pubmed/34369942
Enlace alternativo
http://revistamedica.imss.gob.mx/editorial/index.php/revista_medica/article/view/4061 (html)
