Aportación original
Trastornos del sueño en personas mayores. ¿Cómo duermen las personas mayores de la Ciudad de México?
Sleep disorders in older people. How do older people from Mexico City sleep?
Trastornos del sueño en personas mayores. ¿Cómo duermen las personas mayores de la Ciudad de México?
Revista Médica del Instituto Mexicano del Seguro Social, vol. 59, núm. 6, 551-559, 2021
Instituto Mexicano del Seguro Social

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 01 Junio 2021
Aprobación: 05 Agosto 2021
Resumen:
Introducción: el buen sueño es esencial para la salud física y mental a lo largo de la vida. Sin embargo, existen pocos reportes sobre los problemas del sueño que enferentan las personas mayores que viven en la comunidad.
Objetivo: describir la prevalencia de los principales problemas de sueño y su relación con condiciones médicas en las personas mayores que viven en la comunidad.
Material y métodos: estudio transversal descriptivo con 1678 personas de 60 años y más, derechohabientes del Instituto Mexicano del Seguro Social (IMSS) en la Ciudad de México. Se evaluó la duración del sueño, la calidad del sueño, la somnolencia diurna, el insomnio y el riesgo de apnea obstructiva de sueño, junto con algunas variables sociodemográficas y condiciones médicas.
Resultados: las personas mayores reportaron dormir, en promedio, 6.04 (± 1.5) horas por noche; el 49.1% tenía baja calidad del sueño y el 19.1% experimentaba somnolencia diurna; el 30.8% presentó insomnio y el 27.5% tenía riesgo de apnea obstructiva del sueño. Se observó un patrón de mayor prevalencia de problemas de sueño en las personas mayores con depresión, deterioro cognitivo, dificultades para realizar actividades básicas de la vida diaria y en quienes consumían medicamentos para el sistema nervioso.
Conclusiones: este estudio mostró que las personas mayores duermen pocas horas, tienen baja calidad de sueño y prevalencia alta de trastornos del sueño. La identificación y el tratamiento de los problemas del sueño en las personas mayores debe ser una prioridad en el IMSS.
Palabras clave: Trastornos del Inicio y del Mantenimiento del Sueño, Somnolencia, Apnea Obstructiva del Sueño, Envejecimiento.
Abstract:
Background: Good sleep is essential for physical and mental health throughout life. However, there are few reports describing the sleep problems experienced by community-dwelling older people.
Objective: To describe the prevalence of sleep disorders and their relationship with medical conditions in community-dwelling older people.
Methods: Cross-sectional study with 1678 older people (60 years and over) from the Mexican Institute of Social Security (IMSS) in Mexico City. Sleep duration, sleep quality, daytime sleepiness, insomnia and risk of obstructive sleep apnea were evaluated, alongside with sociodemographic variables and medical conditions.
Results: Participants self-reported an average sleep duration of 6.04 (± 1.5) hours per night, approximately half had poor sleep quality (49.1%), and 2 out of 10 experienced daytime sleepiness (19.1%); one third had insomnia (30.8%) and risk of obstructive sleep apnea (27.5%). A pattern of higher prevalence of sleep problems was observed in older adults with depression, with cognitive impairment, with difficulties in basic activities of daily living and in those taking medications for the nervous system.
Conclusions: This study showed that older people sleep few hours, have low sleep quality, and have a high prevalence of sleep disorders. The identification and treatment of sleep disordes in older people should be a priority in the IMSS.
Keywords: Sleep Initiation and Maintenance Disorders, Sleepiness, Sleep Apnea, Obstructive, Aging.
Introducción
Aunque se puede pensar que los problemas del sueño tienden a aumentar con la edad, lo cierto es que la restricción en las horas de sueño nocturno consideradas adecuadas, las perturbaciones del sueño, el despertar cansado todos los días y, en general, los trastornos del sueño no son parte normal del envejecimiento y se vinculan más a las condiciones de salud.1 La duración y la calidad del sueño en las personas mayores, así como los trastornos del sueño se pueden ver afectados por las enfermedades crónicas o son consecuencia de estas.2,3 Adicionalmente, las personas mayores suelen tener varias prescripciones médicas; los medicamentos, incluyendo algunos antidepresivos, hipnóticos y la terapia antihipertensiva, entre otros, pueden interferir con el sueño.4,5
La importancia de centrarse en el estudio del sueño de las personas mayores radica en las consecuencias que tiene para la salud. Los trastornos del sueño en las personas mayores conllevan a mala función física, caídas frecuentes e, incluso, son un riesgo para mortalidad.6,7,8
La descripción de la duración del sueño y de los trastornos del sueño se ha investigado poco en personas mayores mexicanas. En el contexto nacional, la Encuesta Nacional de Salud y Nutrición de Medio Camino 2016 reportó que en el grupo de personas mayores (60 años y más), el incumplimiento de las horas recomendadas de sueño es frecuente, puesto que el 27.3% suele dormir menos de 7 horas por noche y 10.4% duerme más de 9 horas, además el 32.3% enfrenta riesgo de apnea obstructiva del sueño.9 En el ámbito de la Ciudad de México, un estudio reportó que el 35 y el 17.7% de las personas de 40 años y más presentaban insomnio y somnolencia diurna, respectivamente; además, la prevalencia de apnea del sueño fue del 10.2%.10 Estos datos ponen de manifiesto una problemática, por lo que es necesario y pertinente describir cuánto y cómo duermen los adultos mayores que viven en la comunidad. El objetivo de este trabajo fue describir la duración del sueño, la baja calidad del sueño, la presencia de somnolencia diurna, el insomnio y el riesgo de apnea obstructiva del sueño y su relación con algunas condiciones médicas en personas mayores que viven en la comunidad.
Material y métodos
Estudio transversal descriptivo de la ronda seis (2019) de la Cohorte de Obesidad, Sarcopenia y Fragilidad de Adultos Mayores Mexicanos (COSFAMM).11 La COSFAMM es un estudio longitudinal prospectivo en el que participan personas mayores (60 años y más) derechohabientes del Instituto Mexicano del Seguro Social de las Delegaciones Norte y Sur de la Ciudad de México, que inició en 2014 con un total de 1252 participantes (ronda uno) y en el que se recolectan datos demográficos y clínicos en intervalos anuales. En la ronda seis (2019) 486 (38.8%) participantes aún continuaban bajo estudio. Para compensar pérdidas de seguimiento, la muestra se refrescó con nuevos participantes siguiendo el mismo esquema de muestreo de la ronda uno.11 Se partió de un marco muestral de 1 127 720 personas mayores adscritas a las unidades de medicina familiar de la Ciudad de México. Mediante selección aleatoria simple se eligieron 20 000 registros que tuvieran dirección postal; de estos, 6000 registros contaban con dirección postal completa. El siguiente paso fue enviar una carta a cada persona de la muestra en la que se describía el estudio, se expresaba el carácter voluntario de la participación, se proporcionaban instrucciones para que acudieran a la sede del trabajo de campo (Centro Médico Nacional Siglo XXI) en una fecha y hora determinada para realizar la entrevista y las mediciones clínicas objetivas; asimismo, se facilitaba un número de teléfono para que la persona mayor confirmara su participación. La recolección de la información fue realizada por profesionales de la salud previamente capacitados en sesiones teórico-prácticas y fueron supervisados durante el desarrollo del trabajo de campo. El estudio COSFAMM recolectó datos sociodemográficos (sexo, edad, estado civil, escolaridad, empleo, y vivir solo), historial de comorbilidades (evaluado con el Índice de Comorbilidad de Elixhauser), tabaquismo, actividad física, consumo de alcohol, depresión, deterioro cognitivo, variables psicosociales (apoyo social y red social, calidad de vida), baterías estandarizadas para evaluar trastornos del sueño, así como mediciones clínicas objetivas (presión arterial y pulso, funcionamiento físico, bioimpedancia y medidas antropométricas). El presente trabajo incluye información de 1678 personas mayores (figura 1). Todos los participantes fueron informados de los procedimientos de investigación y firmaron una carta de consentimiento antes de participar. El protocolo del estudio fue aprobado por la Comisión Nacional de Investigación Científica del IMSS (número de registro 2012-785-067 y R-2018-785-023).
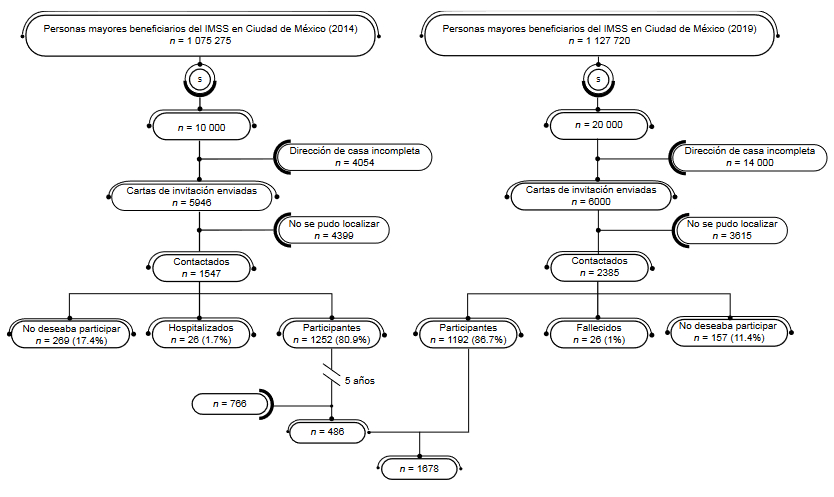
Figura 1
Figura 1
Conformación de la muestra de personas mayores (60 años y más) beneficiarias del IMSS de la Ciudad de México
Medición de las variables de sueño
La información sobre el sueño se recolectó utilizando cuestionarios específicos que han sido previamente validados en población mexicana. La calidad del sueño se evaluó con el índice de la calidad de sueño de Pittsburgh (ICSP).12 El ICSP consta de 19 preguntas, con las que se generan siete componentes (calidad subjetiva del sueño, latencia del sueño, duración del sueño, eficiencia habitual del sueño, trastornos del sueño, uso de medicamentos para dormir y disfunción diurna). Cada componente tiene un rango de 0 a 3 puntos que resultan en una puntuación global (0 a 21) y cuanto más alta, la puntuación se considera peor calidad del sueño. Cuando la puntuación global es mayor a 5 puntos se considera baja calidad del sueño.13 La duración del sueño se clasificó en: ≤ 6 h 59 min; 7 - 8 h 59 min; y de ≥ 9 h.14 La somnolencia diurna se valoró con la escala de Epworth.15 Dicho instrumento, evalúa la tendencia a quedarse dormido en ocho situaciones cotidianas. Cada situación se valora en una escala que va de 0 a 3, donde 0 significa nula probabilidad de quedarse dormido y 3 alta probabilidad. La puntuación que se obtiene con la escala de Epworth toma valores de 0 a 24 y cuando la puntuación es igual o superior a 10 se define como somnolencia.
El insomnio se valoró con la Escala Atenas de Insomnio, la cual consiste en ocho preguntas que exploran la percepción de dificultad en el dormir.16 Cada pregunta se valora en un rango que va de 0 a 3, donde 0 corresponde a ningún problema y 3 a un problema muy grave. La puntuación total de la sumatoria de las ocho preguntas va de 0 a 24, donde valores altos implican mayores problemas de insomnio, un valor de ≥ 6 es indicativo de insomnio. Se incluyó el cuestionario de Berlín para estudiar el riesgo de apnea obstructiva del sueño (AOS). El cuestionario de Berlín incluye diez preguntas que se organizan en tres categorías de síntomas: categoría 1) ronquidos y apnea, categoría 2) somnolencia diurna y categoría 3) obesidad y/o hipertensión. En el caso de las categorías 1 y 2, se considera que quienes respondieron "casi todos los días" o "3-4 veces por semana" presentaban síntomas significativos. Para la categoría 3, la obesidad se determinó con el índice de masa corporal y la hipertensión por autorreporte. Se consideró que el adulto mayor tenía alto riesgo de AOS si tenía síntomas significativos en dos de las tres categorías.
Condiciones médicas y consumo de medicamentos
Para este trabajo se tuvieron en cuenta las siguientes condiciones de salud y consumo de medicamentos: se identificaron los participantes con diabetes mellitus tipo 2 e hipertensión arterial por medio de autorreporte. Se definió como limitación en actividades básicas de la vida diaria (ABVD) cuando el participante reportó requrir asistencia para realizar al menos una de las actividades del índice de Katz.17 La presencia de síntomas depresivos se estableció con la versión revisada de la Escala de Depresión del Centro para Estudios Epidemiológicos (CES-DR, 35 items).18 Se utilizó el punto de corte de ≥ 57 para considerar que el participante experimentaba síntomas significativos de depresión.19 El deterioro cognitivo se evaluó con el Mini Examen del Estado Mental (MMSE).20 Cuando el participante obtuvo ≤ 23 puntos en el MMSE se consideró con deterioro cognitivo.21 En cuanto al consumo de medicamentos se consideró el consumo de medicamentos con efectos directos o indirectos en el sistema nevioso (analgésicos, antiepilépticos, antiparkinsonianos, psicolépticos y psicoanalépticos), inhibidores de la enzima convertidora de angiotensina y diuréticos.
Análisis estadístico
Los datos se expresan en valores absolutos y frecuencias relativas. Se realizó un análisis descriptivo para comparar la duración del sueño, la baja calidad del sueño, la somnolencia, el insomnio y el riesgo de AOS por sexo, grupo de edad y condiciones médicas (diabetes mellitus tipo 2, hipertensión arterial, limitaciones en ABVD, síntomas depresivos, deterioro cognitivo y consumo de medicamentos). Se reporta la prueba Chi cuadrada.
Resultados
La edad promedio de las personas mayores participantes de COSFAMM en 2019 (n = 1678) fue de 67.2 ± 6.1 años, con un rango de 60 a 97 años. Del total de participantes, 49.9% eran hombres, 22% tenía diabetes, 40.2% hipertensión arterial y el 18.2% reportó tener alguna limitación para desempeñar ABVD (cuadro I).
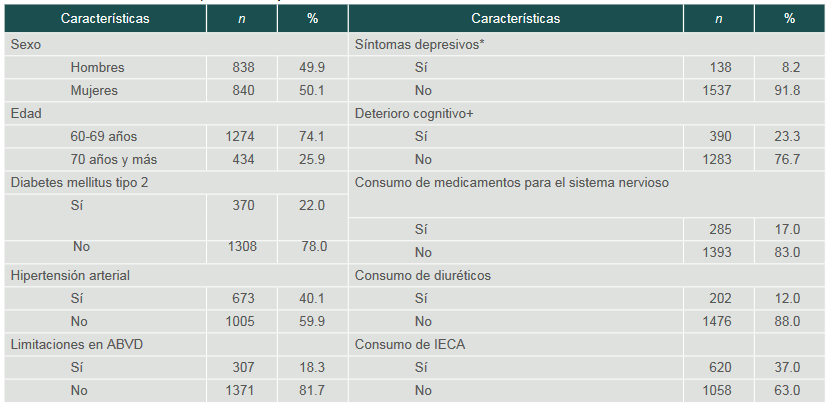
Cuadro I
Cuadro I
Características de las personas mayores del estudio COSFAMM 2019
*El número total para esta variable es 1675 debido a falta de información de 3 participantes
+El número total para esta variable es 1673 debido a falta de información de 5 participantes
ABVD: Actividades básicas de la vida diaria; IECA: inhibidores de la enzima convertidora de angiotensinaEl promedio de horas que las personas mayores reportaron dormir habitualmente fue de 6.04 ± 1.5; la tercera parte (32.3%) durmió las horas recomendadas (de 7 a 8 h 59 m), el 63.9% refirió dormir poco (≤ 6 h 59 m) y el 3.8% durmió más de las horas recomendadas (≥ 9 h). Casi la mitad tuvo baja calidad del sueño (49.1%), y el 19.2% experimentó somnolencia diurna. Con relación a los trastornos del sueño, se encontró que el 30.8% y el 27.5% de los participantes presentaban insomnio y riesgo de AOS, respectivamente.
Los porcentajes de duración y calidad del sueño así como de los trastornos del sueño según sexo y edad se presentan en el cuadro II. En general se observa que no existen diferencias por sexo o por edad, excepto en el caso del insomnio, el cual fue mayor en las mujeres que en los hombres (p < 0.05); así como en el caso de la duración del sueño, aspecto para el cual se observó que el dormir poco fue más frecuente en las personas de 60-69 años, mientras que dormir más de lo recomendado lo fue en el grupo de 70 años y más (p < 0.05).
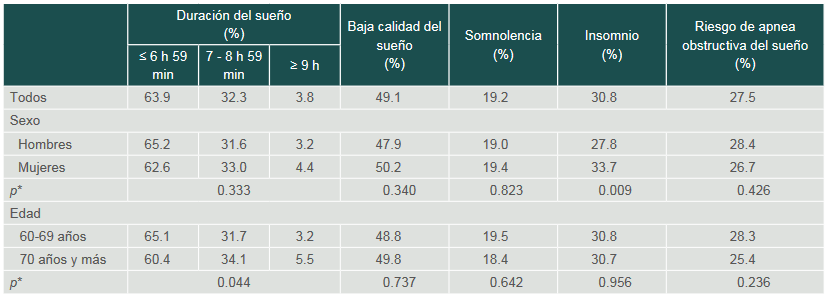
Cuadro II
Cuadro II
Porcentaje de duración del sueño, baja calidad del sueño y trastornos del sueño según sexo y grupo de edad, COSFAMM 2019
*Valor p de la comparación de los grupos con el estadístico Chi cuadradaComo se observa en el cuadro III, el sueño corto (≤ 6 h 59 m) así como la baja calidad del sueño predominó entre los participantes con limitaciones en ABVD, sintomatología depresiva y en quienes consumían medicamentos para el sistema nervioso.
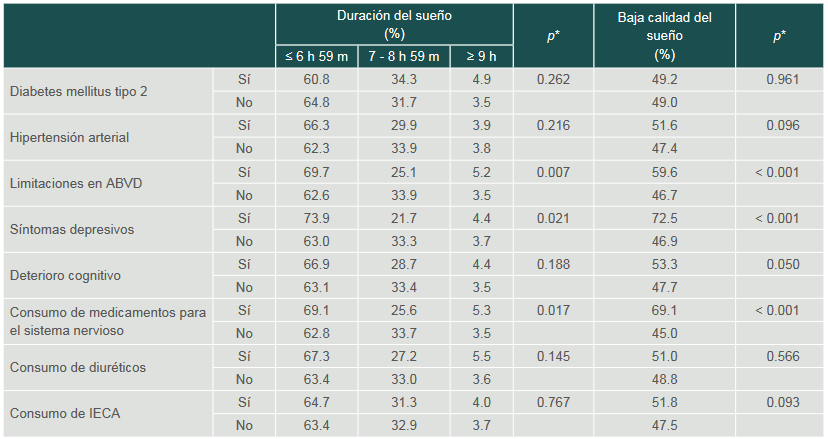
Cuadro III
Cuadro III
Duración del sueño y baja calidad del sueño en varias condiciones médicas, COSFAMM 2019
*Valor p de la comparación de los grupos con el estadístico Chi cuadrada
ABVD: Actividades básicas de la vida diaria; IECA: Inhibidores de la enzima convertidora de angiotensinaLa distribución de la prevalencia de somnolencia diurna con diferentes condiciones médicas se muestra en la figura 2. La somnolencia fue más común en las personas mayores con síntomas depresivos (40.6%). Además, la prevalencia de somnolencia fue mayor entre quienes tenían sintomatología depresiva en comparación con quienes no la presentaban; también fue más frecuente entre quienes presentaban limtaciones para realizar ABVD y quienes consumían medicamentos para el sistema nervioso y diuréticos.
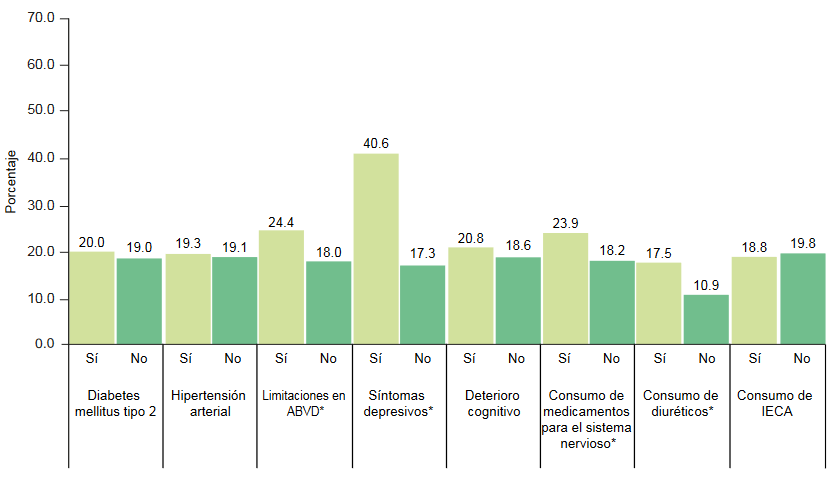
Figura 2
Figura 2
Prevalencia de somnolencia diurna en varias condiciones médicas, COSFAMM 2019
*p < 0.05
ABVD: Actividades básicas de la vida diaria; IECA: Inhibidores de la enzima convertidora de angiotensinaLa prevalencia de insomnio por varias condiciones médicas se presenta en la figura 3. Los resultados sugieren una estrecha relación entre el insomnio y la depresión, cabe resaltar que las personas con síntomas depresivos presentaron el porcentaje más alto de insomnio (65.2%) y este fue significativamente distinto del porcentaje de insomnio observado en el grupo de personas mayores sin sintomatología depresiva (27.6%). Además, la prevalencia de insomnio fue mayor en personas con diabetes mellitus tipo 2, con limitaciones en ABVD, entre quienes presentaban deterioro cognitivo y en quienes reportaron consumir medicamentos para el sistema nervioso.
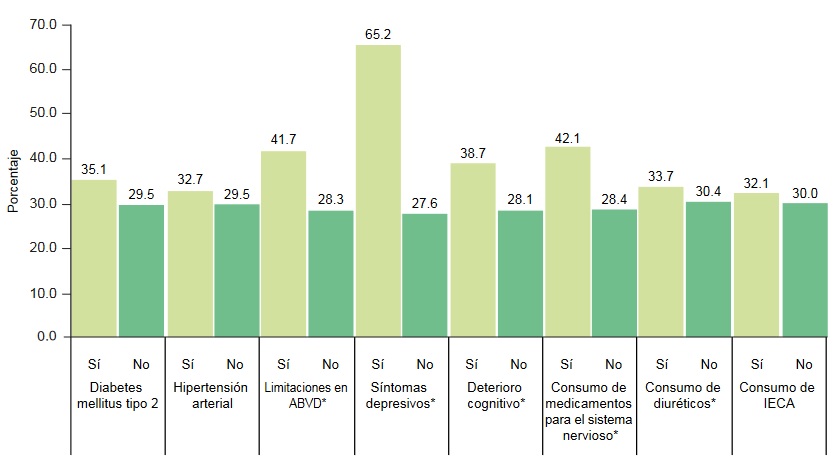
Figura 3
Figura 3
Prevalencia de insomnio en varias condiciones médicas, COSFAMM 2019
*p < 0.05
ABVD: Actividades básicas de la vida diaria; IECA: Inhibidores de la enzima convertidora de angiotensinaLa figura 4, muestra la prevalencia del riesgo de AOS según las condiciones médicas estudiadas en este trabajo. Las personas con diabetes mellitus tipo 2, con limitaciones para realizar las ABVD, con síntomatología depresiva y consumo de medicamentos para el sistema nervioso, diuréticos, así como IECA tuvieron mayor porcentaje de AOS. En contraste, la prevalencia de AOS no fue distinta entre los participantes con y sin deterioro cognitivo (p < 0.05).
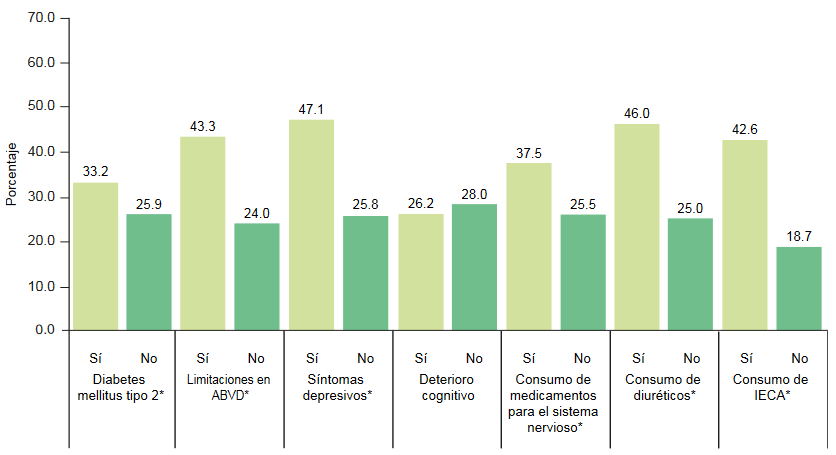
Figura 4
Figura
Prevalencia de riesgo de apnea obstructiva del sueño en varias condiciones médicas, COSFAMM 2019
*p < 0.05
ABVD: Actividades básicas de la vida diaria; IECA: Inhibidores de la enzima convertidora de angiotensinaEste estudio destaca tres aspectos. En primer lugar, la duración, la calidad y los trastornos del sueño tienen una alta frecuencia entre las personas mayores derechohabientes del IMSS en la Ciudad de México. En segundo lugar, los participantes con determinadas condiciones médicas presentan mayor prevalencia de sueño insuficiente, baja calidad del sueño o trastornos del sueño. En tercer lugar, los problemas de sueño fueron frecuentes incluso en ausencia de otras afecciones médicas o de salud mental.
Las personas mayores suelen necesitar dormir 7-8 horas por noche,14 sin embargo, un porcentaje considerable de las personas mayores del estudio (63.9%) refirió dormir menos horas por noche de las recomendadas. Este resultado es relevante ya que en sí misma, la corta duración del sueño es un factor de riesgo de eventos adversos tales como caídas y mortalidad.6,8 En cuanto a la calidad del sueño, casi la mitad de las personas mayores fueron clasificadas con baja calidad del sueño (49.1%). Este porcentaje parece más elevado de lo que ha sido reportado en otros contextos. Un estudio en un área urbana de China, encontró 41.5% de personas mayores con baja calidad del sueño.22
Estudios anteriores han informado que la prevalencia de insomnio en las personas mayores oscila entre 12 y 20% dependiendo del método de medición utilizado4 o del contexto. Por ejemplo, un estudio en Polonia reportó 53.85% de personas mayores con insomnio, evaluado con la misma escala que la presente investigación.23 Se ha documentado que en general el sueño y los trastornos del sueño difieren entre hombres y mujeres así como por edad.5,24 Sin embargo, en esta investigación solo se encontró que la prevalencia de insomnio era mayor en mujeres que en hombres, y no hay evidencia fuerte de que la edad sea relevante en este estudio en particular.
El consumo de múltiples medicamentos al mismo tiempo es común en las personas mayores, sin embargo, varios de los medicamentos que se prescriben para las afecciones médicas y psiquiátricas crónicas también pueden contribuir al insomnio o, incluso, provocarlo.5 Los opiáceos o benzodiacepinas pueden empeorar los trastornos respiratorios del sueño;25 por lo tanto, en la práctica de atención resulta importante tener en cuenta que los medicamentos prescritos podrían ejerecer un potencial efecto negativo sobre el sueño.
Un elemento a resaltar es que, si bien los resultados muestran un patrón consistente de mayor prevalencia de trastornos de sueño en personas mayores con ninguna condición médica, una fracción importante de personas sin alguna condición médica también se encontraba afectada por trastornos del sueño. Pongamos por caso el grupo que refirió tener diabetes, en quienes se encontró que el 33.2% tenía riesgo de AOS, mientras que en el grupo sin diabetes se registró una prevalencia de 25.9%. No se puede descartar que la prevalencia de los problemas de sueño se pudiera explicar por la presencia de enfermedades neurológicas como epilepsia, o de otras enfermedades crónicas como cáncer, enfermedad pulmonar obstructiva crónica (EPOC), fibromialgia, entre otras; sin embargo, las prevalencias observadas de tales enfermedades en este grupo de estudio fueron bajas. Por ejemplo, solo un (0.001%) participante declaró tener epilepsia, nueve personas (0.5%) mayores reportaron padecer cáncer, 39 (2.3%) tenían EPOC, y tres (0.2%) fibromialgia. Entender cuál es el papel de dichas enfermedades en las prevalencias de los trastornos del sueño requiere de estudios específicos; esperamos que esto motive a que futuras investigaciones lo analicen.
Una limitación de esta investigación es que la información de las variables del sueño fueron autodeclaradas y no se basaron en herramientas diagnósticas, como la actigrafía o polisomnografía. Otra limitación es el diseño transversal del estudio. Por un lado, no fue posible explorar la posible relación causal entre los problemas de sueño y las condiciones de salud, además, es posible pensar que existe una relación bidireccional entre ellas. No obstante, las principales fortalezas de este trabajo son que presenta información basada en una muestra de personas mayores que vive en la comunidad y que se emplearon cuestionarios específicos y validados para evaluar las variables de sueño.
Conclusiones
El hecho de que las personas mayores derechohabientes del IMSS tengan privación de sueño, baja calidad del sueño, experimenten somnnolencia y presenten alta frecuencia de insomnio y riesgo de AOS es preocupante debido a que dichos problemas del sueño se presentan con mayor frecuencia en quienes tienen alguna condición médica. Se sugiere que en la práctica de atención médica de este grupo poblacional se incluya la focalización de los problemas de sueño especialmente en relación a la cantidad, calidad y trastornos del sueño como insomnio y riesgo de AOS.
Agradecimientos
Este estudio recibió financiamiento del Fideicomiso Fondo de Investigación Científica y Desarrollo Tecnológico denominado Fondo de Investigación en Salud (FIS/IMSS/PROT/G18/1813) del Instituto Mexicano del Seguro Social. Las conclusiones expresadas en este artículo pertenecen a los autores y no representan la opinión oficial de la institución.
Referencias
1. Schneider L, Karna R, Kawai M, Parker-Fong K. Sleep disorders and aging. In: Hantke N, Etkin A, O’Hara R, eds. Handbook of Mental Health and Aging. 3rd ed. San Diego: Academic Press; 2020. p. 211-22.
2. Zimmerman ME, Bigal ME, Katz MJ, Derby CA, Lipton RB. Are sleep onset/maintenance difficulties associated with medical or psychiatric comorbidities in nondemented community-dwelling older adults? J Clin Sleep Med. 2013;9(4):363-9.
3. Plantinga L, Rao MN, Schillinger D. Prevalence of self-reported sleep problems among people with diabetes in the United States, 2005-2008. Prev Chronic Dis. 2012;9:E76.
4. Patel DPJSP. Insomnia in the Elderly: A Review. J Clin Sleep Med. 2018;14(6):1017-1024.
5. Neikrug AB, Ancoli-Israel S. Sleep disorders in the older adult - A mini-review. Gerontology. 2010;56(2):181-9.
6. Latimer Hill E, Cumming RG, Lewis R, Carrington S, Le Couteur DG. Sleep disturbances and falls in older people. J Gerontol A Biol Sci Med Sci. 2007;62(1):62-6.
7. Faubel R, Lopez-Garcia E, Guallar-Castillón P, Balboa-Castillo T, Gutiérrez-Fisac JL, Banegas JR, et al. Sleep Duration and Health-Related Quality of Life among Older Adults: A Population-Based Cohort in Spain. Sleep. 2009;32(8):1059-68.
8. da Silva AA, de Mello RGB, Schaan CW, Fuchs FD, Rede dline S, Fuchs SC. Sleep duration and mortality in the elderly: a systematic review with meta-analysis. BMJ Open. 2016;6(2):e008119.
9. Guerrero-Zúñiga S, Gaona-Pineda EB, Cuevas-Nasu L, Torre-Bouscoulet L, Reyes-Zúñiga M, Shamah-Levy T, et al. Prevalencia de síntomas de sueño y riesgo de apnea obstructiva del sueño en México. Salud Publica Mex. 2018;60:347-55.
10. Torre-Bouscoulet L, Vázquez-García JC, Muiño A, Márquez M, López MV, Montes de Oca M, et al. Prevalence of sleep related symptoms in four Latin American cities. J Clin Sleep Med. 2008;4(6):579-85.
11. Sánchez-García S, García-Peña C, Salvà A, Sánchez Arenas R, Cuadros Moreno J, Velázquez-Olmedo L, et al. Frailty in community-dwelling older adults: association with adverse outcomes. Clin Interv Aging. 2017;12:1003-11.
12. Buysse DJ, Reynolds III CF, Monk TH, Berman SR, Kupfer DJ. The Pittsburgh sleep quality index: A new instrument for psychiatric practice and research. Psychiatry Res. 1989;28(2):193-213.
13. Jiménez-Genchi A, Monteverde-Maldonado E, Nenclares-Portocarrero A, Esquivel-Adame G, de la Vega-Pacheco A. Confiabilidad y análisis factorial de la versión en español del índice de calidad de sueño de Pittsburgh en pacientes psiquiátricos. Gac Med Mex. 2008;144(6):491-6.
14. Hirshkowitz M, Whiton K, Albert SM, Alessi C, Bruni O, DonCarlos L, et al. National Sleep Foundation’s updated sleep duration recommendations: final report. Sleep Heal. 2015;1(4):233-43.
15. Sandoval-Rincón M, Alcalá-Lozano R, Herrera-Jiménez I, Jiménez-Genchi A. Validación de la escala de somnolencia de Epworth en población mexicana. Gac Med Mex. 2013;149(4):409-16.
16. Nenclares A, Jiménez-Genchi A. Estudio de la validación de la traducción al español de la escala Atenas de insomnio. Salud Ment. 2005;28:34-9.
17. Katz S, Branch LG, Branson MH, Papsidero JA, Beck JC, Greer DS. Active life expectancy. N Engl J Med. 1983;309(20):1218-24.
18. Eaton W, Muntaner C, Smith C. Revision of the Center for Epidemilogic Studies Depression (CES-D) Scale. Baltimore: Johns Hopkins University. Prevention Center; 1998.
19. Sánchez-García S, Juárez-Cedillo T, Gallegos-Carrillo K, Gallo JJ, Wagner FA, García-Peña C. Frecuencia de los síntomas depresivos entre adultos mayores de la Ciudad de México. Salud Ment. 2012;35:71-77.
20. Folstein MF, Folstein SE, McHugh PR. "Mini-mental state". A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res. 1975;12:189-198.
21. Reyes De-Beaman S, Beaman PE, Garcia-Peña C, Jagger C, Villa MA, Heres J, et al. Validation of a Modified Version of the Mini-Mental State Examination (MMSE) in Spanish. Aging Neuropsychol Cogn. 2004;11(1):1-11.
22. Luo J, Zhu G, Zhao Q, Guo Q, Meng H, Hong Z, et al. Prevalence and risk factors of poor sleep quality among Chinese elderly in an urban community: results from the Shanghai aging study. PLoS One. 2013;8(11):e81261.
23. Cybulski M, Cybulski L, Krajewska-Kulak E, Orzechowska M, Cwalina U, Kowalczuk K. Sleep disorders among educationally active elderly people in Bialystok, Poland: a cross-sectional study. BMC Geriatr. 2019;19(1):225.
24. Guidozzi F. Gender differences in sleep in older men and women. Climacteric. 2015;18:715-21.
25. Barczi SR TM. Psychiatric and Medical Comorbidities and Effects of Medications in Older Adults. In: Kryger MH, Roth T DW, eds. Principles and Practices of Sleep Medicine. 6th ed. Philadelphia, PA: Elsevier; 2016. p. 1484–95.
Notas de autor
sergio.sanchezga@imss.gob.mx
Información adicional
Declaración de conflicto de interés: los autores han completado y enviado la forma traducida al español de la declaración de conflictos potenciales de interés del Comité Internacional de Editores de Revistas Médicas, y no fue reportado alguno que tuviera relación con este artículo.
Cómo citar este artículo: Moreno-Tamayo K, Ramírez-García E, Sánchez-García S. Trastornos del sueño en personas mayores. ¿Cómo duermen las personas mayores de la Ciudad de México? Rev Med Inst Mex Seguro Soc. 2021;59(6):551-9.
PubMed: https://pubmed.ncbi.nlm.nih.gov/34910445/
Enlace alternativo
http://revistamedica.imss.gob.mx/editorial/index.php/revista_medica/article/view/4166/4295 (pdf)
