Aportación original

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 04 Abril 2021
Aprobación: 29 Junio 2021
Resumen:
Introducción: desde los primeros casos de virus de inmunodeficiencia humana (VIH), se conocen manifestaciones oculares secundarias a la infección y estas se han relacionado con el conteo de linfocitos CD4+.
Objetivo: describir la correlación entre las manifestaciones oculares en pacientes con VIH y el conteo de linfocitos CD4+.
Material y métodos: estudio transversal analítico de pacientes con VIH, en quienes se analizó la correlación entre conteo de CD4+ y manifestaciones oftalmológicas.
Resultados: se incluyeron 21 pacientes entre 26 y 67 años de edad. Solo tres no se encontraban en terapia antirretroviral. El 67% presentó algún tipo de manifestación ocular, 42% presentó manifestaciones no relacionadas con la infección, 47% manifestaciones relacionadas y 24% ambas. La microangiopatía de la conjuntiva fue la manifestación ocular más frecuente (35.7%). Hubo una correlación estadísticamente significativa (. = 0.76, . = 0.0001) entre las manifestaciones oculares relacionadas con la infección y el conteo de linfocitos CD4+.
Conclusiones: los pacientes con VIH presentan con frecuencia manifestaciones oculares, la mayoría asociadas a la infección. Existe correlación entre la presencia de estas con el conteo de CD4+; sin embargo, un número similar de manifestaciones no asociadas a la infección se presentaron sin correlación con el conteo, por lo que los pacientes con VIH deberían tener revisiones oftalmológicas periódicas, independientemente del conteo de CD4+.
Palabras clave: VIH, SIDA, Manifestaciones Oculares, Linfocitos T CD4-Positivos.
Abstract:
Background: Since the first cases of human immunodeficiency virus (HIV), ocular manifestations secondary to infection have been known and these have been related to the CD4+ lymphocyte count.
Objective: To describe the correlation between ocular manifestations in patients with HIV and the CD4+ lymphocyte count.
Material and methods: Analytical cross-sectional study of patients with HIV whose CD4+ count was correlated with the presence of ophthalmological manifestations.
Results: 21 patients between 26 and 67 years were studied. Only 3 patients were not on antiretroviral therapy. 67% of the patients presented some type of ocular manifestation, 42% presented non-infection related manifestations, 47% related manifestations and 24% both. Conjunctival microangiopathy was the most frequent ocular manifestation (35.7%). There was a statistically significant correlation (r = 0.76, . = 0.0001) between eye manifestations related to infection and CD4+ lymphocyte count.
Conclusions: Patients with HIV frequently present ocular manifestations, the majority related to infection; there is a correlation between the presence of these with the CD4+ count. However, a similar number of manifestations not related to infection occurred without correlation with the count; therefore, HIV patients should have periodic ophthalmological examinations, independently of CD4+ count.
Keywords: HIV, AIDS, Eye Manifestations, CD4 Lymphocyte Count.
Introducción
El primer reporte de caso de infección por virus de inmunodeficiencia humana (VIH) fue en 1981 en Estados Unidos.1 Un año después se reportaron manifestaciones oculares relacionadas con la infección.2,3,4 En México los primeros casos notificados de VIH fueron en 1983. Según el Centro Nacional para la Prevención y Control del VIH/SIDA, desde entonces a la fecha se han diagnosticado 210 931 pacientes en México. Tan solo el año pasado se notificaron 15 653 casos nuevos de VIH.5 El VIH se clasifica en dos tipos: VIH-1 y VIH-2. El VIH-1 es la causa más frecuente de enfermedad en todo el mundo.6 El virus genera una situación de inmunodeficiencia y los pacientes se encuentran en riesgo de desarrollar enfermedades oportunistas, como infecciones y neoplasias.7 La afectación ocular es frecuente en pacientes con VIH.8 Holland et al. fueron los primeros en reportarlas y todos los casos tanto vivos como en autopsias que exploraron presentaron anormalidades oculares.3 Hodge et al. determinaron que no todas las infecciones oculares en pacientes con VIH son oportunistas.9 Las manifestaciones oculares pueden dividirse por el sitio anatómico que afectan en: las de anexos,10,11,12 las de segmento anterior,10,13,14,15 las de segmento posterior16,17,18,19 y las neuroftalmológicas;20,21,22 por su etiología, pueden ser infecciosas, no infecciosas y también secundarias a medicamentos.15,23 Para el tamizaje de las manifestaciones oftalmológicas, se recomienda realizar fundoscopía indirecta cada tres meses a los pacientes con CD4+ < 50/μL, ya que el 15% de las retinitis por citomegalovirus son asintomáticas24 y la terapia antirretroviral altamente activa ha llevado a reducción en la incidencia de retinitis.25,26
Aunque bien conocidas y previamente descritas en otras poblaciones, hasta ahora no se ha documentado el comportamiento de las manifestaciones oculares en pacientes con VIH en nuestro país. En este estudio se pretende describir las manifestaciones oculares que se presentan en pacientes con VIH y su correlación con el conteo de CD4+ en nuestra población.
Material y métodos
Material y métodos
Diseño de estudio
Se realizó un estudio transversal analítico de tipo correlacional del conteo de linfocitos CD4+ con las manifestaciones oculares en una serie de casos de 21 pacientes con diagnóstico de VIH en un hospital de tercer nivel del Centro Médico Nacional de Occidente del Instituto Mexicano del Seguro Social (IMSS) en Guadalajara. Se revisaron pacientes durante el periodo comprendido entre julio y diciembre de 2019. El Comité de Ética del IMSS aprobó este estudio (R-2019-1301-047), el cual se apegó a la Declaración de Helsinki.
Población de estudio
El tamaño de la muestra se obtuvo mediante una fórmula para correlación simple en la que se supuso que se podría encontrar una correlación de alrededor de 0.6 con nivel de significación de 0.05 y poder de 80%, por lo que se requirió un tamaño mínimo de 16 sujetos para el estudio. El muestreo fue no probabilístico de casos consecutivos. Se incluyeron pacientes vigentes del IMSS con el diagnóstico confirmado de infección por VIH, mayores de 16 años, que contaban con conteo de linfocitos CD4+ reciente o disponibilidad para realizarlo el día de la valoración oftalmológica y que, además, aceptaron participar en este estudio y firmaron su consentimiento informado para hacerlo.
Se excluyeron aquellos pacientes que previo al diagnóstico de VIH tuvieran antecedente de trauma, cirugía oftalmológica o alguna patología ocular previa, como glaucoma, estrabismo, retinopatía diabética o uveítis. Se eliminarían aquellos casos en cuya exploración se hiciera el hallazgo de alguna secuela secundaria a un trauma previo o cirugía que por sesgo de memoria no fuera mencionado previamente por el paciente, así como casos en los que no fuera posible recabar conteo de CD4+.
Procedimiento
Previo consentimiento informado, se realizó interrogatorio directo a los pacientes para conocer su edad, el tiempo de diagnóstico de VIH, si se encontraban bajo terapia antirretroviral o alguna otra complementaria y el tiempo de las mismas; también se inquirió acerca de comorbilidades asociadas y antecedentes oftalmológicos. Se realizó una exploración oftalmológica completa que consistió en la medición de agudeza visual con cartilla de Snellen; pruebas de visión al color con tablas de Ishihara; test de Amsler; valoración de los reflejos pupilares, con iluminación directa en condiciones escotópicas y fotópicas; evaluación de los movimientos oculares mediante exploración directa y en caso de detectar desviación, medición de las dioptrías con prismas; evaluación del segmento anterior mediante biomicroscopía con lámpara de hendidura; medición de la presión intraocular con tonómetro de aplanación de Goldmann; evaluación del ángulo iridocorneal con lente de cuatro espejos tipo Sussman, y fondoscopía indirecta con lente de 20 dioptrías y directa con lente de tres espejos. Se documentaron los hallazgos del segmento posterior mediante fotografía de fondo de ojo y en casos necesarios se realizó tomografía de coherencia óptica (OCT) de mácula y ultrasonido ocular modo B. También se hizo interconsulta con el Servicio de Infectología para ver si se requería abordaje y manejo de patologías infecciosas agregadas.
Análisis estadístico
Se usó el sistema SPSS, versión 25, para el análisis de los datos y se utilizó la prueba de Spearman para la correlación de la variable cuantitativa continua, que es el conteo de linfocitos CD4+ con la variable cualitativa nominal dicotómica, que es la presencia o ausencia de manifestaciones oculares, y se consideró una p < 0.05 como estadísticamente significativa. Las manifestaciones oculares se agruparon en aquellas conocidas como atribuibles a la infección y aquellas no atribuibles a esta. Se definieron como manifestaciones oculares atribuibles a la infección por VIH aquellas indicativas de deterioro de la inmunidad celular, condiciones oportunistas o aquellas cuyo curso se complica por la presencia de VIH. Se analizó la correlación del conteo de CD4+ con la presencia y la ausencia de manifestaciones oculares; también se analizó la correlación con el tipo de manifestación oftalmológica.
Resultados
Se incluyeron 21 pacientes, de los cuales 17 fueron hombres (80%). La mayoría de los casos se encontraban en terapia antirretroviral altamente activa (cuadro I).
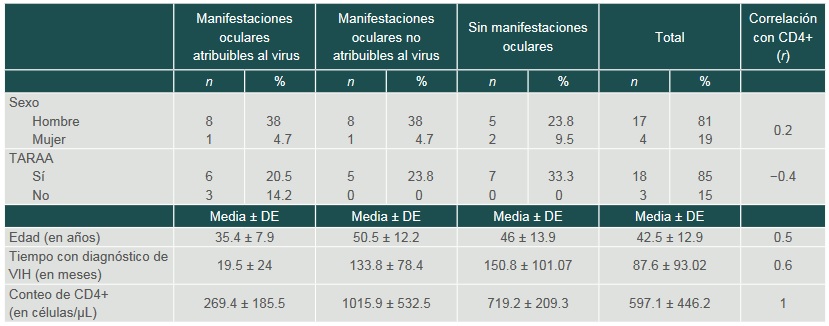
Cuadro I
Cuadro I
Características demográficas de los pacientes
TARAA: terapia antirretroviral altamente activa; DE: desviación estándarEn 14 pacientes (67%) se encontró alguna manifestación oftalmológica. En los pacientes con manifestaciones oculares, estas se dividieron en aquellas atribuibles al virus y en no atribuibles, y estuvieron presentes en 10 (47%) y nueve (43%) de los casos, respectivamente. En cinco pacientes (24%) se encontraron ambos tipos de manifestaciones (cuadro II).

Cuadro II
Cuadro II
Frecuencia de manifestaciones oculares
Entre las manifestaciones no atribuibles, la más frecuente fue la blefaritis, que se encontró en cinco casos (7.14%). Entre las atribuibles al virus, la microangiopatía de la conjuntiva fue la más frecuente y se encontró también en cinco casos (35.7%). La retinitis por citomegalovirus fue diagnosticada en uno de los casos (7.14%) (cuadro III).
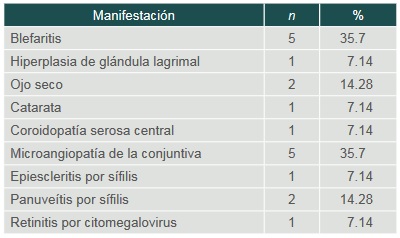
Cuadro III
Cuadro III
Manifestaciones oculares en los pacientes
La presencia de manifestaciones oculares se correlacionó débilmente con el conteo de CD4+ (r = 0.4, p = 0.036) (figura 1).
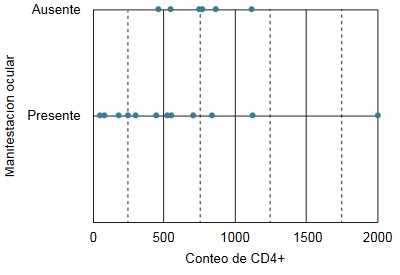
Figura 1
Figura 1
Correlación de las manifestaciones oculares con el conteo de CD4+
Las manifestaciones oculares se presentaron con mayor frecuencia en pacientes con menor conteo de CD4+ (r = 0.4, p = 0.036)Las manifestaciones atribuibles al virus se correlacionaron de forma significativa con el conteo de CD4+ (r = 0.763, p = 0.0001); cuanto menor fue el conteo de CD4+, las manifestaciones oculares atribuibles a la infección fueron más frecuentes (figura 2).
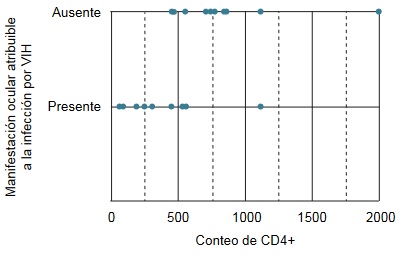
Figura 2
Figura 2
Correlación de las manifestaciones oculares atribuibles al virus con el conteo de CD4+
Las manifestaciones oculares atribuibles al virus se presentaron en casos con menor conteo de CD4+ (r = 0.763, p = 0.0001)Las manifestaciones oculares no atribuibles al virus se presentaron independientemente del conteo de CD4+ (figura 3).
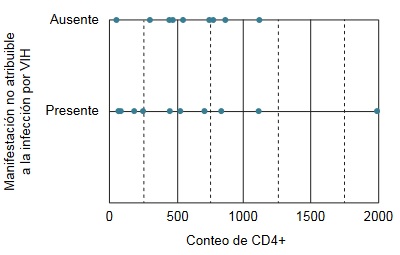
Figura 3
Figura 3
Correlación de las manifestaciones oculares no atribuibles al virus con el conteo de CD4+
Las manifestaciones oculares no atribuibles al virus se presentaron sin una correlación con el conteo de CD4+ (r = 0.11, p = 0.317)Discusión
Desde la era de la terapia antirretroviral altamente activa, las manifestaciones oculares clásicas han disminuido; sin embargo, en pacientes con diagnóstico tardío o pobre apego al tratamiento todavía las encontramos en la actualidad. Las guías recomiendan revisión oftalmológica cuando el conteo de CD4+ es < 50/μL y se han basado en la opinión de expertos.27,28 Nishijima et al. recomiendan revisión de rutina cuando el conteo de CD4+ es < 200/μL.29 En este estudio los pacientes con VIH presentaron con frecuencia manifestaciones oculares, de las cuales el 47% fueron atribuibles a la infección y existe correlación entre la presencia de estas con el conteo de CD4+, lo cual ha sido descrito ampliamente con anterioridad; sin embargo, un número similar de manifestaciones no atribuibles a la infección se presentaron sin correlación con el conteo. Los resultados de este estudio nos sugieren que todos los pacientes con VIH deberían tener evaluaciones oftalmológicas. El presente estudio tiene debilidades, como el hecho de que se realizó en una población muy pequeña; que se analizaron pacientes con diferente tiempo de diagnóstico, así como de tratamiento; que se realizó en solo un centro hospitalario, además de su naturaleza transversal. Una fortaleza es que se valoraron casos consecutivos de pacientes con VIH y se encontraron pacientes de los que no se sabía que padecían patología oftalmológica, dado que eran asintomáticos y a la exploración oftalmológica se encontraron hallazgos patológicos.
Conclusiones
Recomendamos tamizaje oftalmológico al momento del diagnóstico de VIH, así como revisiones periódicas sin importar el conteo de CD4+ y estas deben ser más frecuentes en los primeros tres años del diagnóstico, ya que la mayoría de las manifestaciones se presentaron en los primeros años, posiblemente debido a la ausencia de terapia antirretroviral altamente activa al momento del diagnóstico, así como a pobre adherencia en los primeros meses de iniciada la terapia. Incluso con la evidencia que tenemos, sería conveniente realizar estudios longitudinales que incluyan una mayor muestra para modificar las guías de referencia a oftalmología de los pacientes con VIH.
Referencias
1. Centers for Disease Control. Epidemiological aspects of the current outbreak of Kaposi's sarcoma and opportunistic infections. N Engl J Med. 1982;306:248-52. doi: 10.1056/NEJM198201283060431
2. Feroze KB, Wang J. Ocular Manifestations of HIV. StatPearls [Internet]; 2019.
3. Holland GN, Gottlieb MS, Yee RD, Schanker HM, Pettit TH. Ocular disorders associated with a new severe acquired cellular immunodeficiency syndrome. Am J Ophthalmol. 1982;93:393-402. doi: 10.1016/0002-9394(82)90127-1
4. Holland GN, Pepose JS, Pettit TH. Acquired immune deficiency syndrome: ocular manifestations. Ophthalmology. 1983;90:859-73. doi: 10.1016/s0161-6420(83)80009-8
5. Secretaría de Salud, Centro Nacional para la Prevención y el Control de VIH y el SIDA, Dirección General de Epidemiología. Vigilancia Epidemiológica de casos de VIH/SIDA en México. Registro Nacional de Casos de SIDA. Actualización al Cierre de 2019. México: Secretaría de Salud; 2019. Disponible en https://www.gob.mx/cms/uploads/attachment/file/533424/RN_4o_Trim_2019.pdf
6. German Advisory Committee Blood (Arbeitskreis Blut), Subgroup ‘Assessment of Pathogens Transmissible by Blood’. Human Immunodeficiency Virus (HIV). Transfus Med Hemother. 2016;43(3):203-22. doi:10.1159/000445852
7. Kasper DL, Harrison TR. Principios de medicina interna. 19a. ed. México: McGraw-Hill; 2016.
8. Sharma M, Chauhan A, Sharma G, Chauhan V. Ocular manifestations in patients attending antiretroviral therapy centre at a tertiary care hospital in Himachal Pradesh, India. Indian J Med Res. 2018;147(5):496-500. doi:10.4103/ijmr.IJMR_1037_15
9. Hodge WG, Seiff SR, Margolis TP. Ocular opportunistic infection incidences among patients who are HIV positive compared to patients who are HIV negative. Ophthalmology. 1998;105(5):895-900. doi: 10.1016/S0161-6420(98)95033-3
10. Biswas J, Sudharshan S. Anterior segment manifestations of human immunodeficiency virus/acquired immune deficiency syndrome. Indian J Ophthalmol. 2008;56:363-75. doi: 10.4103/0301-4738.42412
11. Yeak J, Iqbal T, Zahari M, Ismail F. Total resolution of ocular Kaposi sarcoma with different treatment approaches – a case series and review of literature. Int J STD AIDS. 2019;30(8):802-9. doi: 10.1177/0956462418825353.10
12. Britto GR, Augustine M. Mucocutaneous manifestations of human immunodeficiency virus (HIV) infection in children in relation to the degree of immunosuppression. Int J Dermatol. 2019;58(10):1165-71. doi: 10.1111/ijd.14440
13. Ali R, Kim JY, Henderson BA. Adnexal and anterior segment manifestations of HIV/AIDS. Int Ophthalmol Clin. 2007;47(2):15-32. doi: 10.1097/IIO.0b013e318036bcc4
14. Hodge WG, Margolis TP. Herpes simplex virus keratitis among patients who are positive or negative for human immunodeficiency virus: An epidemiologic study. Ophthalmology. 1997;104:120-4. doi: 10.1016/s0161-6420(97)30351-0
15. Kim YS, Sun HJ, Kim TH, Kang KD, Lee SJ. Ocular Manifestations of Acquired Immunodeficiency Syndrome. Korean Journal of Ophthalmology. 2015;29(4):241. doi: 10.3341/kjo.2015.29.4.241
16. Koripalli S, Rueda L, Gummadi PP. A Rare Case of Neurosyphilis with Ocular Involvement in a Patient with HIV Infection and New Onset Syphilis. Cureus. 2019; 11(2):4034. doi: 10.7759/cureus.4034
17. Engstrom RE, Jr., Holland GN, Margolis TP. The progressive outer retinal necrosis syndrome. A variant of necrotizing herpetic retinopathy in patients with AIDS. Ophthalmology. 1994;101(9): 1488-502. doi: 10.1016/s0161-6420(94)31142-0
18. Cunningham ET, Margolis TP. Ocular manifestations of HIV infection. N Engl J Med. 1998;339(4):236-44. doi: 10.1056/NEJM199807233390406
19. Port AD, Orlin A, Kiss S, Patel S, Damico DJ, Gupta MP. Cytomegalovirus Retinitis: A Review. Journal of Ocular Pharmacology and Therapeutics. 2017;33(4):224-34. doi: 10.1089/jop.2016.0140
20. Levy RM, Bredesen DE, Rosenblum ML. Neurological manifestations of the acquired immunodeficiency syndrome (AIDS): experience at UCSF and review of the literature. J Neurosurg. 1985; 62(4): 475-95. doi: 10.3171/jns.1985.62.4.0475
21. Petito CK, Cho ES, Lemann W, Navia BA, Price RW. Neuropathology of acquired immunodeficiency syndrome (AIDS): an autopsy review. J Neuropathol Exp Neurol. 1986; 45(6): 635-46. doi: 10.1097/00005072-198611000-00003
22. Wadood AC, Dhillon B, Mcilwaine G, Brettle RP. Delayed diagnosis of HIV infection in ophthalmic practice. Eye. 2004;18(3):293-8. doi: 10.1038/sj.eye.6700630
23. Holkar S, Mudhar HS, Jain A, Gupta M, Rogstad KE, Parsons MA. Regression of invasive conjunctival Squamous carcinoma in an HIV-positive patient on antiretroviral therapy. Int J STD AIDS. 2005;16:782-3. doi: 10.1038/bjc.2013.539
24. Baldassano VF, Dunn JP, Feinberg J, Jabs DA. Cytomegalovirus retinitis and low CD4+ T-lymphocyte counts. N Engl J Med. 1995;333:670. doi: 10.1056/NEJM199509073331019
25. Jacobson MA, Stanley H, Holtzer C, Margolis TP, Cunningham ET. Natural history and outcome of new AIDS-related cytomegalovirus retinitis diagnosed in the era of highly active antiretroviral therapy. Clin Infect Dis. 2000;30(1):231-3. doi: 10.1086/313612
26. Sorenson RB, Leng BH. Ophthalmic Manifestations of Human Immunodeficiency Virus Infection in the Era of Highly Active Antiretroviral Therapy. Arch Ophthalmol. 2012;130(12):1621-3.
27. Panel on Opportunistic Infections in Adults and Adolescents with HIV. Guidelines for the prevention and treatment of opportunistic infections in adults and adolescents with HIV: recommendations from the Centers for Disease Control and Prevention, the National Institutes of Health, and the HIV Medicine Association of the Infectious Diseases Society of America. Disponible en https://www.idsociety.org/contentassets/7ab3d1e72a9d4868be6d6c2c2553818e/adult_oi.pdf
28. Aberg JA, Gallant JE, Ghanem KG, Emmanuel P, Zingman BS, Horberg MA. Primary care guidelines for the management of persons infected with HIV: 2013 update by the HIV medicine association of the Infectious Diseases Society of America. Clin Infect Dis. 2014;58(1):1-34. doi: 10.1093/cid/cit665
29. Nishijima T, Yashiro S, Teruya K, Kikuchi Y, Katai N, Oka S, et al. Routine Eye Screening by an Ophthalmologist Is Clinically Useful for HIV-1-Infected Patients with CD4 Count Less than 200 /μL. PLoS One. 2015;110(9). doi: 10.1371/journal.pone.0136747
Notas de autor
anaponce44270@gmail.com
Información adicional
Declaración de conflicto de interés: los autores han completado y enviado la forma traducida al español de la declaración de conflictos potenciales de interés del Comité Internacional de Editores de Revistas Médicas, y no fue reportado alguno relacionado con este artículo.
Cómo citar este artículo: Ponce-Horta AM, Ponce-Horta EAF, Valencia-Paredes D, García-Contreras MS, Arias-González NP. Manifestaciones oculares asociadas a CD4+ en pacientes con virus de inmunodeficiencia humana. Rev Med Inst Mex Seguro Soc. 2021;59(5):417-22.
PubMed: https://pubmed.ncbi.nlm.nih.gov/34918893/
Enlace alternativo
http://revistamedica.imss.gob.mx/editorial/index.php/revista_medica/article/view/4082/4276 (pdf)
