Ética y bioética
Recomendaciones bioéticas respecto al consentimiento informado de personas con discapacidad
Bioethics recommendations regarding informed consent in people with disabilities
Recomendaciones bioéticas respecto al consentimiento informado de personas con discapacidad
Revista Médica del Instituto Mexicano del Seguro Social, vol. 59, núm. 5, 447-456, 2021
Instituto Mexicano del Seguro Social

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 05 Abril 2021
Aprobación: 16 Junio 2021
Resumen: La Convención de los Derechos de las Personas con Discapacidad de las Naciones Unidas promueve la participación plena y efectiva de esta población en la toma de decisiones en salud. El consentimiento informado es el proceso que impulsa la autonomía de esta población como esencia del abordaje integral e inclusivo que promueva su competencia y su capacidad jurídica. Para salvaguardar la validez del consentimiento se proponen recomendaciones que optimicen la recepción, el análisis y la comprensión de información médica mediante apoyos y ajustes razonables enfocados en la persona y el entorno, y deben estar en concordancia con la Convención.
Palabras clave: Personas con Discapacidad, Consentimiento Informado, Autonomía Personal.
Abstract: The United Nations Convention on the Rights of Persons with Disabilities promotes the active and responsible participation of this group of people in medical care decision-making. The informed consent is the process which promotes their autonomy for an integral and inclusive approach that enhaces their competence and legal capacity. To protect the validity of the informed consent, some recommendations are proposed. These must improve reception, analysis, and comprehension of medical information through support, and reasonable accommodation focused on the person and the environment, and they must be in agreement with the Convention.
Keywords: Disabled Persons, Informed Consent, Personal Autonomy.
Bioética, discapacidad y consentimiento informado
Como disciplina reflexiva y normativa, la bioética se ocupa de los actos humanos que influyen en los procesos vitales1 y encuentra uno de sus pilares teórico-prácticos en los derechos humanos, los cuales han impulsado un enfoque social e integral de las personas con discapacidad2 por medio de la Convención sobre los Derechos de las Personas con Discapacidad (en adelante referida como la Convención), ratificada en México en 20073 para brindar una protección más amplia a esta población.4
El artículo 25 de la Convención enfatiza el derecho a recibir atención (en salud) de la misma calidad que las demás personas, sobre la base de un consentimiento libre e informado,4 expresión tangible de la autonomía de las personas tanto en la atención médica preventiva, diagnóstica o terapéutica como en la investigación en materia de salud,5 escenarios cotidianos en el Instituto Mexicano del Seguro Social (IMSS).
A nivel mundial una de cada siete personas presenta discapacidad6 y en México el Censo 2020 registró 6.2 millones de personas con discapacidad (4.9% de la población) y 13.9 millones de personas (11.1%) con dificultades leves o moderadas para realizar actividades de la vida diaria,7 las cuales pueden presentar discapacidad en un futuro, debido a la prevalencia de enfermedades crónico-degenerativas y la tasa de envejecimiento poblacional, entre otros factores.
El IMSS tiene registrados casi dos millones de derechohabientes con discapacidad (49.8% con deficiencia de origen motriz, 35.8% de origen visual, 7.2% de origen auditivo y el resto con discapacidad por deficiencia intelectual y psicosocial),8 en quienes la participación efectiva en la toma de decisiones respecto a su salud, se facilitará en la medida en que se brinde información accesible, como lo cita el artículo 9 de la Convención, sin limitarnos a un formato institucional de “consentimiento informado para personas con discapacidad”, dirigido exclusivamente al tutor o representante legal.
Estas cifras de atención a personas con discapacidad revelan que el personal de salud y los investigadores están en contacto frecuente con personas con discapacidad, aunque esta no sea el motivo de la consulta, del protocolo o del procedimiento que motiva el consentimiento, por lo cual se exige de este personal la competencia ética suficiente para asegurar la validez del proceso al brindar facilitadores o superar barreras para que las personas con discapacidad vean, escuchen y comprendan información respecto a su salud.
Este artículo pretende contribuir a la transición del IMSS hacia un modelo de derechos humanos que fomente la autonomía de los derechohabientes con discapacidad, al reconocer sus necesidades y brindar los ajustes y apoyos que optimicen su comprensión y voluntariedad para consentir cuando tengan la competencia para ello.
La Convención y su aplicación al consentimiento informado
La Convención de los Derechos de las Personas con Discapacidad posee un correlato positivo frente al consentimiento informado, como se observa en el cuadroI, que muestra el análisis de artículos a la luz de este tópico.
Los correlatos de la Convención frente al consentimiento manifiestan la necesidad de transversalizar esta perspectiva en todos los servicios médicos, sociales y económicos que ofrece el IMSS. Hay una variedad de aspectos prácticos para ajustar y aplicar al diseño universal del consentimiento en contextos clínicos y de investigación, sin olvidar que la base ética y jurídica de estos es el principio de autonomía.
Autonomía como base del consentimiento informado para personas con discapacidad
Ser competente para la toma de decisiones en cuestiones de salud es un elemento central de la autonomía que en el contexto de la discapacidad debe analizarse desde el significado de los apoyos en el marco de la Convención9,10
El objetivo no es calificar la respuesta de la persona con discapacidad como acierto o error, según el parámetro que el personal de salud considere correcto, sino brindarle la asistencia o el apoyo necesario para que desarrolle su propio proceso de determinación respecto a su condición de salud.11
Potenciar el principio de autonomía en una persona con discapacidad exige mirar más allá de su diagnóstico y analizar su competencia en términos de capacidad funcional; para ello, la Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud (CIF, propuesta por la Organización Mundial de la Salud en 2001) constituye una herramienta con enfoque multidimensional centrado en la persona que describe su salud y los estados relacionados con ella.
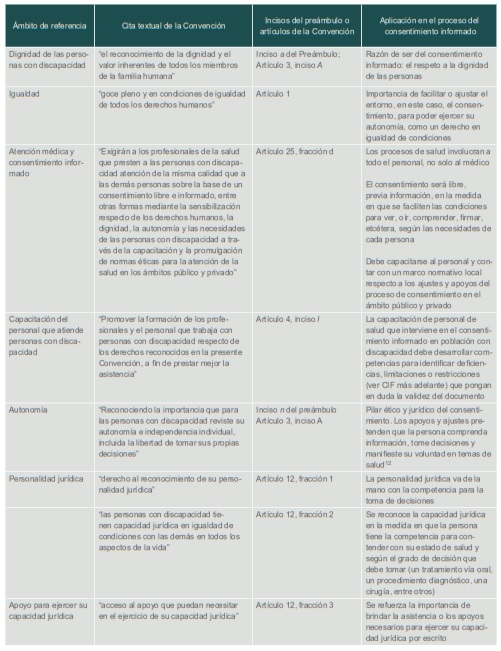
Cuadro I
Cuadro I
Correlato de la Convención frente al consentimiento informado
Fuente: Convención sobre los Derechos de Personas con Discapacidad (Organización de las Naciones Unidas, 2006)
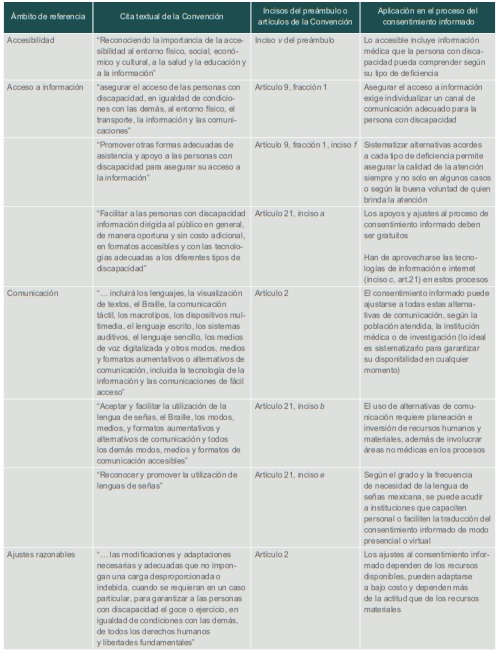
Cuadro I (parte 2)
Cuadro I (parte 2)
Correlato de la Convención frente al consentimiento informado
Fuente: Convención sobre los Derechos de Personas con Discapacidad (Organización de las Naciones Unidas, 2006)
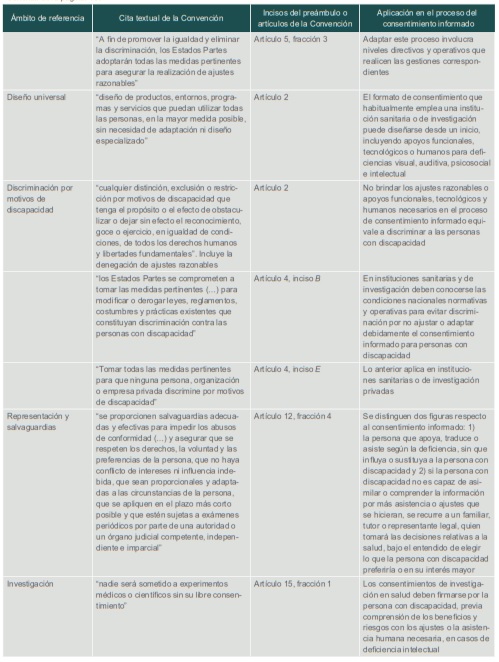
Cuadro I (parte 3)
Cuadro I (parte 3)
Correlato de la Convención frente al consentimiento informado
Fuente: Convención sobre los Derechos de Personas con Discapacidad (Organización de las Naciones Unidas, 2006)
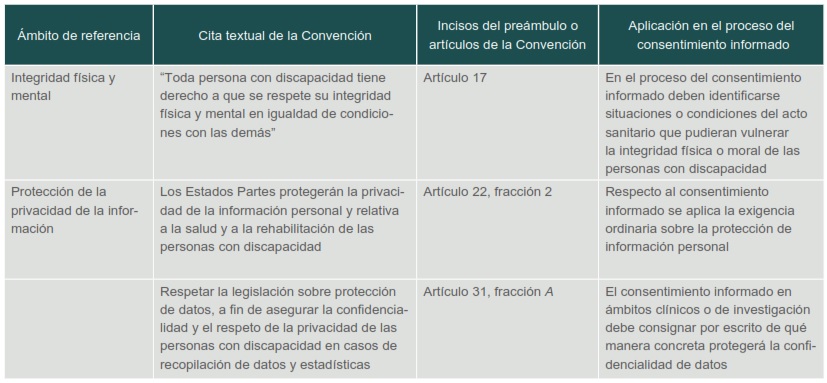
Cuadro I (parte 4)
Cuadro I
Correlato de la Convención frente al consentimiento informado
Fuente: Convención sobre los Derechos de Personas con Discapacidad (Organización de las Naciones Unidas, 2006)La CIF es de aplicación universal, es decir, puede aplicarse a personas con y sin deficiencias para visualizar sus circunstancias biológicas en relación con su entorno en cinco dimensiones: funciones y estructuras, actividades, participación, factores personales y factores ambientales. Consta de un amplio catálogo alfanumérico que detalla estas dimensiones y permite graduarlas mediante calificadores.13 Además, permite identificar las necesidades, apoyos o ajustes que la persona requiere en un lenguaje común para el personal de salud,14 de educación, administrativo, de investigación, para ingenieros biomédicos, antropólogos y sociólogos, así como proveedores de servicios y equipo médico, entre otros.
Los dominios del primer nivel de la CIF para evaluar la competencia en la toma de decisiones son: 1) funciones: mentales, sensoriales, voz y habla; 2) estructuras: sistema nervioso, ojo, oído y las involucradas con la voz y el habla; 3) actividades: aplicación de conocimiento, comunicación y relaciones interpersonales; 4) factores ambientales: productos y tecnología, apoyo, relaciones y actitudes.
A su vez, cada una de ellas puede detallarse en un segundo nivel para identificar facilitadores y barreras de comunicación, de procesamiento de información o de expresión de la decisión tomada respecto al consentimiento, con el objetivo de potenciar los facilitadores y eliminar o aminorar las barreras.
O’Bolchrain resalta que las personas con deficiencia de origen intelectual y trastornos del desarrollo se manifiestan en un espectro tan amplio que con los apoyos debidos se puede validar un consentimiento y, en casos extremos, se tendría que recurrir a la figura de un representante legal (proxy consent), pasando por circunstancias intermedias cuando personas con deficiencias del habla sean capaces de entender información médica y asentirla o manifestarla con los ajustes razonables necesarios.15
Lamm propone que el consentimiento por representación solo sea aplicable en la atención médica y no en investigaciones con seres humanos,16 de acuerdo con el artículo 15 de la Convención. En particular, la situación de personas con deficiencia intelectual en protocolos de investigación es un área gris que debe juzgarse con extrema cautela por un comité de ética en investigación para aceptar o rechazar consentimientos por sustitución o representación, según el tipo de investigación, el grado de capacidad para comprender y analizar la situación de salud, así como el grado de riesgo al que se expone a los participantes.
El modelo de apoyo o asistencia de la voluntad en contextos de investigación prescribe explorar los intereses y las expectativas de las personas con discapacidad para tratar de alinearlos o conciliarlos con los de los investigadores,13 interrogándolos abiertamente para no darlos por supuestos.
Lo esencial en este tipo de decisiones es preservar los principios de no maleficencia y beneficencia.17 Sobre el principio de justicia en el campo de la investigación clínica, debe evaluarse si en la mira de los objetivos de investigación se contempla que el conocimiento científico derivado impacte en la mejora de la calidad de vida y la calidad de la atención que se les brinda a las personas con discapacidad en ámbitos sanitarios o en bienes y servicios que les faciliten la vida cotidiana.18
Por último, cuando alguna parte del proceso del consentimiento quede en duda a pesar de los ajustes razonables o el uso de apoyos, se debe verificar la información brindada mediante preguntas, pictogramas, fotografías, ejemplos o suposiciones que permitan corroborar la comprensión del usuario sobre las implicaciones y las consecuencias del procedimiento a realizar.
Reconocimiento de necesidades de apoyo y ajustes razonables en el consentimiento informado
Las siguientes recomendaciones permiten realizar el ajuste persona-entorno mediante apoyos funcionales, tecnológicos y humanos, orientados a optimizar la recepción, el análisis y la comprensión de la información médica.
El constructo necesidades de apoyo se basa en que el funcionamiento humano está determinado por el nivel de congruencia entre la capacidad individual y el entorno.13 Por ello, los apoyos y ajustes son variables y específicos según las características de funcionamiento de cada sujeto: en ciertas personas con discapacidad no serán necesarios, mientras que para otras serán imprescindibles.
Los apoyos humanos debieran versar sobre la materia en la que se asiste al paciente. Por lo general, se toman como apoyo los allegados a la persona con discapacidad, quienes simplemente comentan lo que han entendido de la explicación del médico.8 Por este tipo de limitaciones, la Convención enfatiza sustituir la figura de un representante, familiar o no, a quien se le transfieren jurídicamente los derechos y decisiones del paciente, por la figura de apoyo humano o asistente personal;19 esta persona no recibe derechos ni toma decisiones en lugar de la persona con discapacidad, sino que únicamente facilita la recepción, el análisis o la comprensión de información, por lo que es el paciente el verdadero decisor.
Los ajustes, apoyos o ayudas funcionales, tecnológicas y humanas se desglosan a continuación de acuerdo con el origen de la deficiencia y se resalta que “debemos acostumbrarnos a detectar necesidades y aumentar nuestra sensibilidad en un diálogo continuo con la persona con discapacidad”20 en entornos clínicos y de investigación.
En personas con deficiencias de origen físico:
En caso de limitación para la función de la mano dominante, se puede sustituir con la huella digital. En caso de ausencia de estos, puede usarse cualquier otro dedo de la mano contraria. En ausencia de las manos y si la persona sabe hacerlo, puede firmar con alguna otra parte del cuerpo (boca o pie); es necesario impulsar el reconocimiento legal de esta modalidad en cada jurisdicción.
· Si las alternativas anteriores no son posibles, solo entonces se requerirá el apoyo para firmar del familiar, tutor o representante legal, previo consentimiento verbal de la persona con discapacidad.
· La limitación para caminar u otras funciones que no intervienen en la lectura, comprensión o escritura no requieren apoyos ni ajustes al proceso de consentimiento informado.
En personas con deficiencia de origen visual:
Brindar apoyo funcional por parte del personal de salud encargado, para lo que tendrá que dar lectura al formato de consentimiento y describir a detalle el documento impreso: logos, título, cuerpo y sitios donde la persona deba firmar, haciendo pausas en cada párrafo para resolver dudas.
· Si el usuario está familiarizado con el uso de lector de pantalla, se puede facilitar el documento de manera digital (celular, tableta o computadora) para que la persona pueda manipular la información (avanzar, aumentar el tamaño de la fuente, modificar contrastes o releer el documento cuantas veces lo desee) y aclarar sus dudas.
· En la medida de lo posible deben facilitarse los formatos de consentimiento en Braille de acuerdo con lo postulado en la Convención.
· Para signar el documento, se ofrece el apoyo necesario como la persona lo indique para posicionar su mano en el lugar en el que deba firmar. No se solicita la firma del familiar, tutor o representante legal, a menos que la persona con discapacidad de origen visual así lo manifieste.
En personas con deficiencia de origen auditivo:
Si el usuario sabe leer, se le brinda el formato de consentimiento impreso o en medios digitales para su lectura y se le da el tiempo necesario para que lo revise y exponga sus dudas.
· Si el usuario no sabe leer, pero conoce o prefiere la lengua de señas mexicana, se procederá a traducir el formato de consentimiento con ayuda de personal capacitado en esa lengua.
· Para la resolución de dudas, si la persona con discapacidad sabe escribir, se ofrece papel y lápiz para que pueda plantearlas; las respuestas se deben aclarar verbalmente si el usuario lee los labios, de manera escrita si sabe leer, o se deben traducir con lengua de señas mexicana si hay personal capacitado disponible.
· Si el usuario no sabe leer, no lee los labios, ni conoce la lengua de señas, se debe ajustar la información médica mediante el uso de pictogramas o tableros de comunicación alternativa, con lo que se debe optimizar el uso de tecnología e internet.
En personas con deficiencia de origen psicosocial:
Las personas con esta deficiencia por lo general presentan enfermedades mentales bajo tratamiento que son compatibles con una vida funcional y que pueden o no presentar restricciones en la toma de decisiones.
· Una deficiencia psicosocial por sí misma no implica a priori disminución de la comprensión ni del ejercicio de su autonomía para tomar decisiones respecto a la propia salud.
· Si se detecta algún factor personal, familiar, médico u otro, por mínimo que sea, que vulnere o impida una suficiente comprensión para dar validez al consentimiento o que estuviera influenciando indebidamente su voluntariedad, se realiza el proceso de consentimiento en compañía de un familiar, tutor o responsable legal, si es posible, previa explicación y aceptación de la persona con discapacidad.
En personas con deficiencia de origen intelectual:
Se enfatiza la importancia de individualizar los apoyos según la capacidad que lo requiera: asimilar la información, procesarla mediante razonamientos análogos o similares, manifestarla o expresarla.
· El Manual para el Trato Adecuado a las Personas con Discapacidad, editado por el Comité Institucional sobre los Derechos de las Personas con Discapacidad del IMSS, enfatiza la importancia de proporcionarles el mismo trato que a las demás personas, con una manera de hablar natural y sencilla, sin lenguaje técnico. También pone énfasis en que se evite la sobreprotección y se sea paciente al hablarles, explicarles algo o escucharlos, además de dirigirse a la persona con deficiencia mental y no solo a su acompañante.21
· Se debe explicar el consentimiento a la persona con discapacidad y de manera simultánea a su familiar, tutor o representante legal para que el documento sea firmado por este último, previa aceptación del usuario con discapacidad intelectual.
Conclusiones
Los postulados de derechos humanos para personas con discapacidad se concretan en la Convención y se traducen en una realidad palpable cuando se promueve el ejercicio de su capacidad jurídica de acuerdo con su competencia y el grado de complejidad en la toma de decisiones.
La propuesta de transversalizar los procedimientos médicos, sociales y económicos que ofrece el IMSS con perspectiva de discapacidad alineada a derechos humanos permitirá retribuir la deuda pendiente respecto al reconocimiento de su autonomía, toda vez que haya sido sustituida sin razón por la de algún familiar o representante legal.
La propuesta de mejora específica que sugerimos es la revisión de los consentimientos informados utilizados en los servicios de atención a la salud y en protocolos de investigación con la intención de responder a las necesidades de los usuarios y reflejar la calidad de la relación médico-paciente inmersa en su propio marco legal.
Para ello, las personas con discapacidad requieren apoyos y ajustes razonables al recibir información médica, asistencia para ponderarla y para manifestar su voluntad, cuando sean competentes para ello.
Estos escenarios exigen la participación activa de los involucrados en distintos niveles: un marco normativo concreto, la gestión directiva y operativa del personal de salud, la creatividad e innovación tecnológica de servicios de apoyo en la atención de la salud y un razonable empoderamiento de las personas con discapacidad y sus redes de apoyo.
En la medida en que el personal de salud haga cotidianas y propias estas recomendaciones, se incrementará la calidad de sus servicios, lo cual dará un sentido ético al trato a las personas, sin distingos en la institución, la condición de salud o enfermedad, el entorno económico o la voluntad política en el contexto de la salud.
A lo largo del artículo quedan expuestas algunas perspectivas para desarrollar futuros trabajos de investigación, como el impacto en la calidad de la atención a personas con discapacidad, la aplicación de estos conceptos en trabajadores de la salud con discapacidad y el papel de la familia en la participación de menores de edad con discapacidad respecto al asentimiento. Todo esto, sin mencionar la riqueza reflexiva que ofrece el tema como material para el aprendizaje, el análisis y la discusión de casos en comités de ética en investigación y en comités hospitalarios de bioética.
Agradecimientos
Al apoyo que la autora principal recibió del CONACyT, con el CVU 274264, como alumna del Programa de Maestría y Doctorado en Ciencias Médicas, Odontológicas y de la Salud de la Universidad Nacional Autónoma de México. A los usuarios con discapacidad y trabajadores del Centro de Capacitación y Rehabilitación para el Trabajo (CECART) del IMSS, y al Comité Local de Investigación en Salud 1401, por sus valiosas observaciones.
Referencias
1. Kottow M, Schramm F. Bioética y Biotecnología: lo humano entre dos paradigmas. Acta Bioethica [consultado el 24 de noviembre de 2020]. 2001;7(2):1-9. Disponible en https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S1726-569X2001000200007
2. Quinn G, Degener T. Uso actual y posibilidades futuras de los instrumentos de derechos humanos de las Naciones Unidas en el contexto de la discapacidad. Organización de las Naciones Unidas; 2002. pp: 11-13.
3. Decreto Promulgatorio de la Convención sobre los Derechos de las Personas con Discapacidad y Protocolo Facultativo. 2008 [consultado el 2 de noviembre de 2020]. Disponible en http://dof.gob.mx/nota_detalle.php?codigo=5033826&fecha=02/05/2008
4. Organización de las Naciones Unidas. Convención sobre los Derechos de las Personas con Discapacidad, Inciso e del Preámbulo [consultado el 24 de noviembre de 2020]. 2006. Disponible en http://www.un.org/esa/socdev/enable/documents/tccconvs.pdf
5. Comisión Nacional de Bioética. Guía Nacional para la Integración y el Funcionamiento de los Comités Hospitalarios de Bioética [consultado el 2 de octubre de 2020]; 2015. pp. 46-49. Disponible en http://www.conbioetica-mexico.salud.gob.mx/descargas/pdf/registrocomites/Guia_CHB_Final_Paginada_con_forros.pdf
6. Organización Mundial de la Salud. Discapacidad y salud. [consultado el 12 de marzo de 2021]; Ginebra: OMS; 2020 Disponible en https://www.who.int/es/news-room/fact-sheets/detail/disability-and-health
7. Instituto Nacional de Estadística y Geografía. Encuesta Nacional de la Dinámica Demográfica (ENADID) 2018. Marco de referencia. 2020 [citado 12/3/2021]. Disponible en: https://www.inegi.org.mx/app/tabulados/interactivos/?pxq=Discapacidad_Discapacidad_02_b73245cd-6c24-42c6-b7e2-d8eff80939e2
8. Instituto Mexicano del Seguro Social. Día Internacional de las Personas con Discapacidad. [citado 22/4/2021]. Disponible en: http://www.imss.gob.mx/sites/all/statics/salud/infografias/infografia_discapacidad_1.jpg
9. Sorgi R, Pildayn N. Consentimiento informado de las personas con discapacidad en tratamientos médicos. Diario de Doctrina y Jurisprudencia. Universidad Católica Argentina 2018 [citado 8/7/2020]; LVI. 279 no. 14. 497: 1-4. Disponible en: http://webcache.googleusercontent.com/search?q=cache:r7q1LpcaLaAJ:181.168.124.69/files/koha_ip.php%3Fd%3Ded%26biblionumber%3D18046+&cd=1&hl=es&ct=clnk&gl=mx
10. Verdugo M. La concepción de discapacidad en los modelos sociales. Mesa redonda: ¿Qué significa la discapacidad hoy? Cambios conceptuales. 2013: 3-17
11. Arenas M, Slachevsky C. ¿Sé y puedo? Toma de decisión y consentimiento informado en los trastornos demenciantes: dilemas diagnósticos y jurídicos en Chile. Artículo de Revisión. Revista Médica de Chile 2017 [citado 17/3/2020]; 145: 1312-18. Disponible en: https://scielo.conicyt.cl/scielo.php?script=sci_arttext&pid=S0034-98872017001001312
12. Arcos B, Casas M, López V, Martínez V. Reflexiones bioéticas sobre el consentimiento de personas con discapacidad en la toma de decisiones en salud. Rev Med y Etica 2021:32(2):407-24. Disponible en https://revistas.anahuac.mx/bioetica/article/view/666/636
13. Organización Mundial de la Salud. Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud. Versión abreviada. 2001 [citado 29/9/2019] Disponible en: https://apps.who.int/iris/handle/10665/43360
14. Crespo M, Campo M, Verdugo M. Historia de la CIF: un largo camino recorrido. Revista Española sobre Discapacidad Intelectual. 2003; 34(1). Num. 205: 20-26.
15. O’Brolchain F, Cohen A. Questions of Informed Consent Relating to the Use of Haptic Suits as Assistive Technologies for Persons with Development and Intellectual Disabilities. En: Toboso M, Aparicio M, López D. “Debate: Ética, robótica y tecnologías asistenciales”. Dilemata 2019 [citado 17/3/2020]; 11 (30): 51-61. ISSN 1989-7022. Disponible en: https://www.dilemata.net/revista/index.php/dilemata/article/view/412000290
16. Lamm E. Consentimiento informado para actos médicos e investigaciones en salud. Organización Mundial de la Salud 2017 [citado 6/3/2020]. Disponible en: http://www.salud.gob.ar/dels/entradas/consentimiento-informado-para-actos-medicos-e-investigaciones-en-salud
17. Siurana J. “Los principios de la bioética y el surgimiento de una bioética intercultural”. Veritas 2010; 22: 121-57.
18. Zúñiga A. Una teoría de la justicia para el cuidado sanitario: la protección de la salud en la Constitución después de la Reforma AUGE. Rev Derecho Valdivia. 2010 [citado 17/3/2020]; 23(2): 113-30. Disponible en: https://scielo.conicyt.cl/pdf/revider/v23n2/art06.pdf
19. Muñoz Q, Boris A. Aspectos legales y bioéticos de intervenciones e investigaciones en personas con discapacidad intelectual en Chile. Acta Bioethica 2014; [citado 6/4/2020]; 20 (1): 61-70. Disponible en : https://actabioethica.uchile.cl/index.php/AB/article/view/31519/33288
20. Duarte T. El consentimiento informado en rehabilitación. Rev Col Rehabilit 2002; [citado 27/7/2020]; 1(1): 18-21. Disponible en: https://www.researchgate.net/publication/323687013_El_consentimiento_informado_en_rehabilitacion
21. Instituto Mexicano del Seguro Social. Manual para el Trato Adecuado a las Personas con Discapacidad. Instrumento de Comunicación Interna al Personal del Comité Institucional sobre los Derechos de las personas con discapacidad. [citado 21/11/2020]. Disponible en: http://www.imss.gob.mx/sites/all/statics/serimss/Protocolos-Corto.pdf
Notas de autor
blanca.arcos@imss.gob.mx
Información adicional
Declaración de conflicto de interés: los autores han completado y enviado la forma traducida al español de la declaración de conflictos potenciales de interés del Comité Internacional de Editores de Revistas Médicas, y no fue reportado alguno relacionado con este artículo.
Cómo citar este artículo: Arcos-Orozco BA, Casas-Martínez ML, López-Roldán VM, Martínez Bullé-Goyri VM. Recomendaciones bioéticas respecto al consentimiento informado de personas con discapacidad. Rev Med Inst Mex Seguro Soc. 2021;59(5):447-56.
PubMed: https://pubmed.ncbi.nlm.nih.gov/34919369/
Enlace alternativo
http://revistamedica.imss.gob.mx/editorial/index.php/revista_medica/article/view/4084/4280 (pdf)
