Aportación original
Factores asociados a la falta de control posnatal materno
Factors associated with a lack of postnatal care
Factores asociados a la falta de control posnatal materno
Revista Médica del Instituto Mexicano del Seguro Social, vol. 60, núm. 1, pp. 4-11, 2022
Instituto Mexicano del Seguro Social

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 02 Junio 2021
Aprobación: 12 Agosto 2021
Resumen:
Introducción: el control posnatal es esencial para identificar y tratar oportunamente las afecciones de salud de la mujer en el puerperio. En México no se han documentado los factores que limitan la atención posnatal.
Objetivo: identificar los factores asociados a la falta de control posnatal.
Material y métodos: estudio transversal con 202 mujeres en edad reproductiva adscritas a seis clínicas de atención primaria del Instituto Mexicano del Seguro Social. Analizamos los siguientes factores: (1) sociodemográficos: edad, escolaridad, distancia entre domicilio y clínica de atención; (2) psicosociales: apoyo social; (3) ginecoobstétricos: número de embarazos, tipo de parto, presencia de comorbilidad y sospecha de depresión; (4) servicios de salud: control prenatal deficiente y atención hospitalaria posparto incompleta. El análisis incluyó regresión múltiple de Poisson con varianza robusta.
Resultados: 49.5% de las mujeres acudieron a control posnatal. Los factores asociados con mayor probabilidad de falta de control prenatal fueron: distancia ≥ 5 km entre domicilio y clínica de atención (razones de prevalencia ajustadas [RPa] 1.48, intervalo de confianza del 95% [IC 95%] 1.16-1.88, . = 0.001), control prenatal deficiente (RPa 1.21, IC 95% 1.001-1.46, . = 0.049) y atención posparto incompleta (RPa 1.42, IC 95% 1.23-1.63, . < 0.001).
Conclusiones: la baja asistencia a control posnatal en las clínicas de atención primaria destaca la necesidad de buscar e implementar alternativas factibles, como teleasistencia y consultas a domicilio, para facilitar que las mujeres que viven lejos de su clínica de atención primaria reciban atención posnatal.
Palabras clave: Atención Posnatal, Mujeres, Servicios de Salud.
Abstract:
Background: Postnatal care is essential to identify and treat at the appropriate time adverse health events in the puerperium. In Mexico, the factors that affect postnatal care have not been documented.
Objective: To identify the factors associated with the lack of postnatal care.
Material and methods: Cross-sectional study of 202 women of reproductive age affiliated with six primary care clinics of the Mexican Institute for Social Security. We analyzed these factors: (1) sociodemographic: age, education, schooling, distance between home and clinic; (2) psychosocial: social support; (3) obstetric and gynecologic: number of pregnancies, type of delivery, presence of comorbidity and suspected depression, and (4) health services: deficient prenatal control and incomplete postpartum hospital care. We performed multiple Poisson regression with a robust variance.
Results: 49.5% of women had postnatal control. Factors associated with a higher probability of lack of postnatal control were: distance ≥ 5 km between home and clinic (adjusted prevalence ratio [aPR] 1.48, 95% confidence interval [95% CI] 1.16-1.88, . = 0.001), poor prenatal care (aPR 1.21, 95% CI 1.001-1.46, . = 0.049), and incomplete postpartum care (aPR 1.42, 95% CI 1.23-1.63, . < 0.001).
Conclusions: The low attendance of postnatal care in primary care clinics highlights the need to seek and implement feasible healthcare alternatives, such as home care or telemedicine, to women who cannot attend to postnatal consultations.
Keywords: Postnatal Care, Women, Health Services.
Introducción
En 2017, aproximadamente 295,000 mujeres fallecieron en el mundo por complicaciones del embarazo y parto.1 Entre 2011 y 2015, Estados Unidos registró 17. muertes maternas por 100,000 nacidos vivos; 6.9% de estas muertes ocurrieron en el día del parto, 18.6% en el periodo de 1-6 días posparto y 21% entre 7 y 42 días después del parto.2 En 2018, México registró 34.6 muertes maternas por 100,000 nacidos vivos;3sin embargo, la distribución temporal de estas muertes no fue descrita. La Organización Mundial de la Salud (OMS) destaca que muchas de las muertes maternas serían evitables si las mujeres acudiesen a los servicios de salud y recibieran una atención posnatal de alta calidad.
El control posnatal es esencial para promover y mantener la salud de la mujer, pues permite al personal de salud prevenir, identificar y tratar los padecimientos que ocurren durante el puerperio. No obstante, la cobertura de control posnatal es una necesidad insatisfecha. En América Latina, entre 8.2 y 64.4% de mujeres carecen de control posnatal.5En México, entre 2015 y 2018 la cobertura de control posnatal en los primeros 15 días posparto fue de 68.7%.
Las recomendaciones para el control posnatal no son uniformes entre las organizaciones internacionales y los países. La OMS recomienda que las mujeres puérperas acudan a tres consultas posnatales: la primera a las 48-72 horas, la segunda entre los días 7 y 14, y la tercera a las seis semanas. En cambio, en México, la Norma Oficial Mexicana establece que la mujer acuda a dos consultas de control posnatal: a los 15 días posparto y al final del puerperio.7
Existen factores sociodemográficos y obstétricos relacionados con el sistema de salud, con la falta del apoyo social y con la depresión en el embarazo que impiden que las mujeres acudan a atención posnatal.8,9,10,11,12,13,14,15,16Sin embargo, en América Latina, México incluido, se desconocen los factores asociados a la falta de control posnatal a pesar de que una proporción importante de complicaciones, como la sepsis, los trastornos hipertensivos e incluso las muertes maternas, ocurren en el periodo posnatal. En consecuencia, el objetivo de este estudio consistió en identificar los factores que contribuyen a la falta de atención posnatal en una institución pública de salud en México.
Material y métodos
Entre agosto de 2019 y marzo de 2020 se realizó un estudio transversal que incluyó mujeres de 18 a 49 años en puerperio inmediato o mediato con producto(s) nacido(s) vivo(s), atendidas en un hospital de ginecoobstetricia del Instituto Mexicano del Seguro Social (IMSS) en la Ciudad de México y referidas a su egreso sin complicaciones a seis clínicas de atención primaria de su área de cobertura. No se incluyeron mujeres con parto pretérmino, con complicaciones que ameritaran atención hospitalaria prolongada, con control prenatal/posnatal con médico particular o sin expediente clínico electrónico en su clínica. Las mujeres firmaron voluntariamente la carta de consentimiento informado antes de su participación.
El hospital fue seleccionado por conveniencia y las clínicas y las mujeres mediante muestreo aleatorio simple del listado de las clínicas de referencia y de los censos diarios del hospital, respectivamente. Dos médicos capacitados aplicaron el cuestionario durante la hospitalización posparto y revisaron los expedientes clínicos de las mujeres en el hospital y en sus clínicas de adscripción. La revisión de expedientes en las clínicas brindó información del control pre- y posnatal, referente a la fecha de inicio, el número de consultas y la presencia de complicaciones. Las mujeres sin información de control posnatal en el expediente clínico fueron contactadas vía telefónica para conocer el motivo de no asistencia.
La variable dependiente fue la falta de control posnatal y se definió como la ausencia de registro de atención posnatal de la mujer en su expediente clínico durante los primeros 42 días posparto.
La selección de las variables independientes fue guiada por el modelo conductual del uso de servicios de salud de Andersen18. Este modelo identifica diversos grupos de factores: (1) predisponentes, que existían previamente a la necesidad de utilizar servicios de salud, como las características sociodemográficas; (2) facilitadores, relacionados con la utilización de los servicios, como apoyo social; (3) vinculados a la necesidad de salud, como los antecedentes ginecoobstétricos, y (4) relacionados con los servicios de salud, como la atención prenatal y el posparto.
Los factores sociodemográficos fueron la edad, la escolaridad, la ocupación, el nivel socioeconómico, el estado civil y la distancia entre el domicilio y la clínica de atención. El nivel socioeconómico se midió con la Regla AMAI 6x7, un índice que mide el nivel de satisfacción de las necesidades del hogar, a partir de considerar seis características: escolaridad del jefe del hogar, número de dormitorios, baños completos, personas ≥ 14 años con trabajo remunerado, autos, y contar con internet. 19 La distancia entre el domicilio y la clínica fue calculada en kilómetros (km) mediante una aplicación web de mapas (Google Maps).
El apoyo social se midió utilizando el Cuestionario MOS de Apoyo Social (Medical Outcomes Study-Social Support Survey) con 19 reactivos tipo Likert con cinco respuestas (nunca, pocas veces, algunas veces, la mayoría de las veces, siempre), el cual evalúa los dominios de apoyo social informacional, instrumental, afectivo e interacción social positiva. La suma de los puntajes de los reactivos varía entre 19 y 95 puntos. Cuanto mayor es el puntaje, hay más apoyo social. 20
Los factores ginecoobstétricos incluyeron: tipo de resolución del embarazo (vaginal o cesárea), comorbilidad durante el embarazo, número de embarazos y depresión perinatal. Aplicamos la Escala de depresión perinatal de Edimburgo, que consiste en 10 declaraciones cortas con cuatro posibles respuestas y otorga un puntaje de 0 a 3 conforme al aumento en la frecuencia de los síntomas. La puntuación varía entre 0 y 30 puntos. Un puntaje ≥ 14 se consideró como sospecha de depresión.21
Los factores de los servicios de salud se enfocaron en la atención prenatal y hospitalaria posparto. Utilizamos el Índice de Kessner, el cual vincula información de tres aspectos: duración del embarazo, fecha de la primera consulta prenatal y número de consultas. Categorizamos el control prenatal como: adecuado (para 37 a 41.6 semanas de gestación, consulta inicial durante el primer trimestre y ≥ 9 consultas), deficiente (consulta inicial durante el tercer trimestre o ≤ 4 consultas) y regular (resto de las combinaciones).22La atención hospitalaria posparto se definió conforme a la normatividad nacional (por ejemplo, revisión uterina y de signos vitales, información de signos de alarma y de vigilancia en el puerperio) y se consideró completa si se cumplían todas las acciones recomendadas (nueve para atención posparto vaginal y 10 para atención poscesárea).
El tamaño de la muestra se basó en la recomendación de un mínimo de 10 participantes por cada variable incluida en el modelo de regresión múltiple.23
Utilizamos estadística descriptiva para analizar las características de la población estudiada. Para comparar las variables independientes categóricas en mujeres con y sin control posnatal, aplicamos la prueba chi cuadrada y para variables numéricas dependiendo el tipo de distribución, aplicamos t de Student para muestras independientes (distribución normal) y U de Mann Whitney (distribución no normal). Además, se aplicó un modelo de regresión múltiple de Poisson con varianza robusta, recomendado para el análisis de estudios transversales con variables dicotómicas de respuesta24, estimando razones de prevalencia (RP) crudas y ajustadas (RPa) con intervalos de confianza del 95% (IC 95%). Incluimos en el análisis todas las variables independientes conceptualmente relevantes, indistintamente de su significación estadística.25Consideramos en el análisis, la agrupación de las mujeres según su adscripción y atención en seis clínicas de primer nivel.
Para el análisis se utilizó STATA, versión 15.1. El valor de p < 0.05 fue considerado estadísticamente significativo.
El protocolo del estudio fue aprobado por la Comisión Nacional de Investigación Científica del IMSS (registro R-2019-785-056). Todas las participantes firmaron la carta de consentimiento informado antes de su participación.
Resultados
Se invitó a participar a 212 mujeres, de las cuales dos no aceptaron (0.9%). Ocho mujeres fueron eliminadas del análisis; de estas, cinco recibieron control posnatal con médico privado, una tuvo hospitalización prolongada y dos carecían de expediente clínico electrónico en su clínica. La muestra final incluyó 202 mujeres.
El cuadro I presenta las características de la población. La media de edad fue de 27.6 ± 6.2 años; 39% tenía educación básica o menor. La mayoría no estaba casada, contaba con un nivel socioeconómico medio, tenía trabajo remunerado y vivía a una distancia < 5 km a la clínica. La mediana de apoyo social fue de 91 puntos con rango de 34-95 puntos. El 73.8% había tenido control prenatal adecuado, 41.6% presentó alguna comorbilidad, principalmente diabetes gestacional, trastornos hipertensivos y enfermedad tiroidea; solo 4.5% tuvo sospecha de depresión perinatal. Tres de cada 10 mujeres habían tenido atención hospitalaria posparto incompleta.
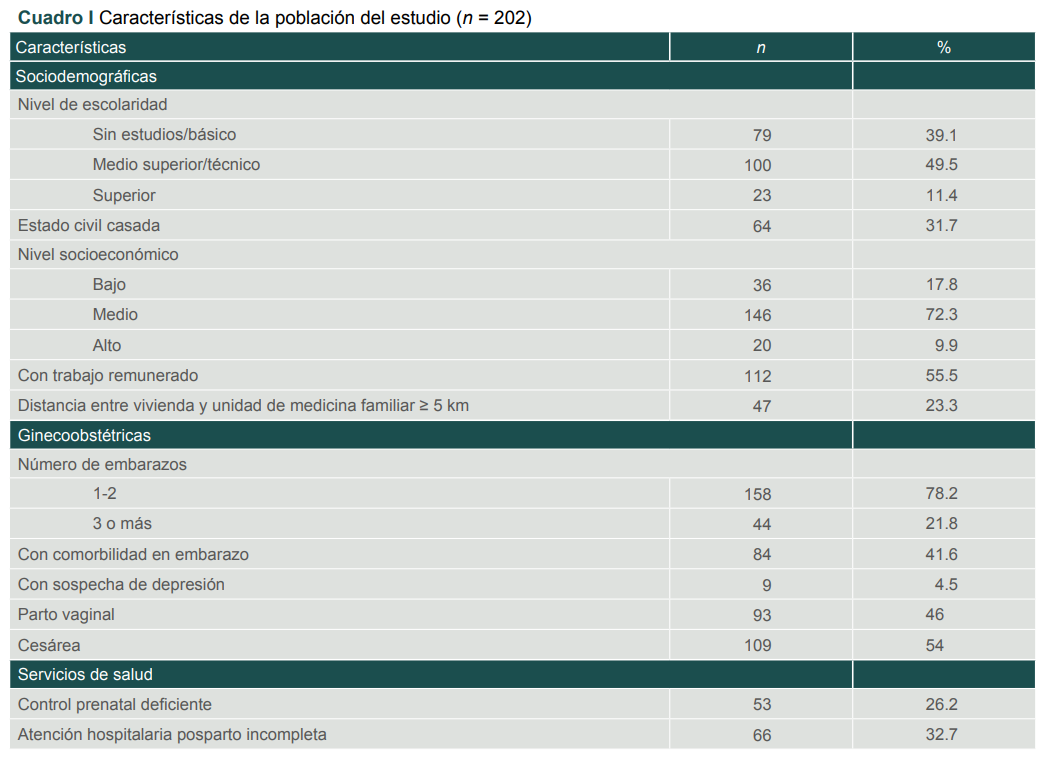
Cuadro I
Características de la población del estudio (n = 202)
Entre las características del control posnatal (cuadro II), casi la mitad de las mujeres tuvo atención posnatal. Entre aquellas con este control, la mayoría asistió a una cita (71%) y a partir del día 7-14 posparto, el 51%. Solo dos de cada 10 mujeres tuvieron control posnatal completo de acuerdo con la normatividad nacional y 13% tuvo registro de alguna complicación en el puerperio, como infecciones (6%) y hemorragia (2%). Los principales motivos para no acudir a la atención posnatal fueron la falta de tiempo (36.3%), desconocimiento de la importancia de acudir a la atención (22.6%) y dificultad para el transporte o acompañamiento (18.6%).
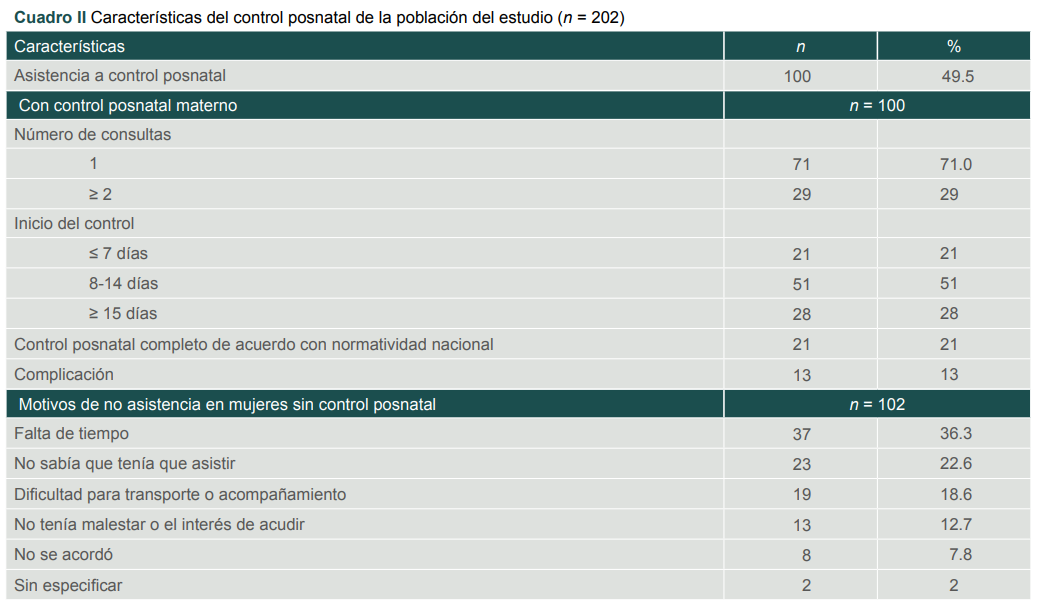
Cuadro II
Características del control posnatal de la población del estudio (n = 202)
El análisis comparativo de las características de las mujeres con y sin control posnatal (cuadro III) muestra que el 31.4% de mujeres sin control vivía a una distancia ≥ 5 km, mientras que solo 15% con control vivía a esta distancia de su clínica de atención (p = 0.006). Más mujeres sin control posnatal tuvieron una atención hospitalaria posparto incompleta, según las acciones establecidas en la normatividad nacional (40.2% sin control y 25% con control, p = 0.021). No hubo diferencias estadísticamente significativas entre ambos grupos en relación con el resto de las variables.
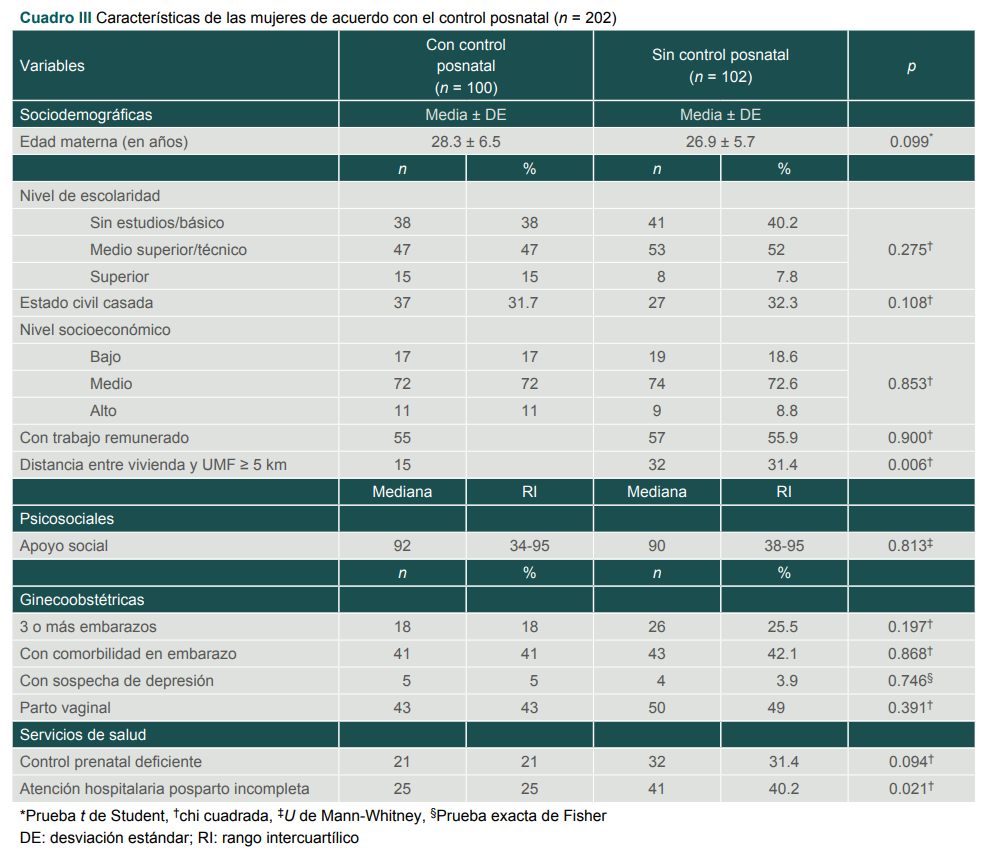
Cuadro III
Características de las mujeres de acuerdo con el control posnatal (n = 202)
El análisis de regresión de Poisson (cuadro IV) reveló que la distancia ≥ 5 km entre la vivienda y la clínica de atención (RPa 1.48, IC 95% 1.16-1.88, p = 0.001), la atención prenatal deficiente (RPa 1.21, IC 95% 1.001-1.46, p = 0.049) y la atención posparto incompleta (RPa 1.42, IC 95% 1.23-1,63, p < 0.001) se asociaron con una mayor probabilidad de falta de control posnatal.
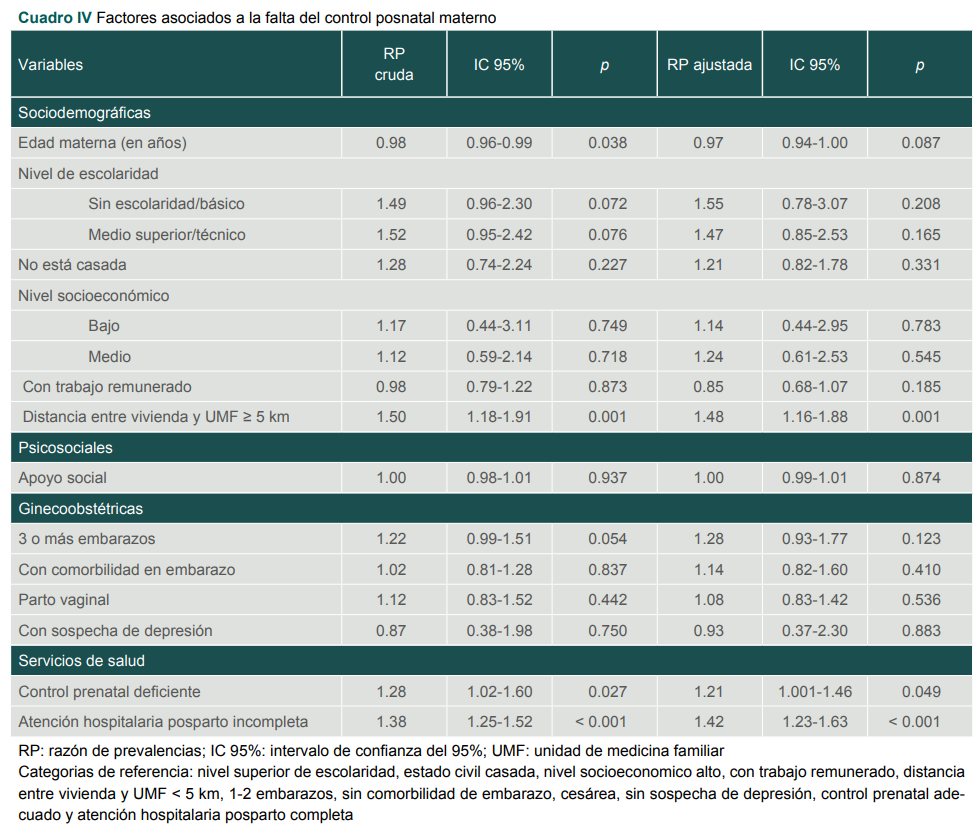
Cuadro IV
Factores asociados a la falta del control posnatal materno
Discusión
Solo la mitad de las mujeres (49.5%) asistieron al control posnatal en clínicas de atención primaria del sector público en la Ciudad de México; entre estas, únicamente 21% tuvieron control posnatal completo. Este porcentaje de asistencia es menor que el reportado previamente de 68.7%.6La alta proporción de mujeres que no acude a control posnatal puede limitar la probabilidad de detectar y tratar oportunamente las complicaciones posparto, lo cual puede ocasionar un desenlace fatal.1,4
Vivir a una distancia ≥ 5 km de la clínica de atención se asoció a la falta de control posnatal. La barrera de la distancia se ha identificado previamente.12 En nuestro estudio, la mayoría de las viviendas lejanas se localizaban en zonas con difícil acceso, y el principal motivo para no acudir al control posnatal en quienes viven a ≥ 5 km de la clínica fue la dificultad por el transporte o acompañamiento. Este hallazgo sugiere la necesidad de implementar alternativas como teleasistencia o consultas domiciliarias para facilitar la atención posnatal a quienes viven lejos de su clínica. Estos servicios han demostrado su efectividad para mejorar la calidad de vida de mujeres que viven en zonas alejadas.26
El antecedente de atención prenatal deficiente está asociado a la falta de control posnatal. Este hallazgo es consistente con un estudio en Estados Unidos.27 La atención prenatal permite prevenir, detectar y tratar oportunamente las complicaciones del embarazo; la atención de alta calidad logra la satisfacción y la confianza de las mujeres para regresar a control posnatal.17
La atención hospitalaria posparto incompleta también se asoció con la falta de atención posnatal. Promover la asistencia a consultas posnatales constituye una de las acciones durante la atención hospitalaria posparto; sin embargo, una tercera parte de las mujeres (32.6%) carecía de esta información.
Es importante promover la asistencia a la atención posnatal durante las consultas prenatales y la atención hospitalaria posparto para concientizar a las mujeres sobre los beneficios del control posnatal. Las estrategias de promoción de atención posnatal en clínicas de atención primaria y las campañas informativas, principalmente mediante dispositivos móviles (mHealth), incrementan el conocimiento y mejoran la asistencia a los servicios de salud.28
La muestra fue recolectada previamente a la pandemia por COVID-19, por lo que no evaluamos factores que probablemente surgieron durante la pandemia y que pudieran afectar negativamente la asistencia al control posnatal; por ejemplo, el temor a contagiarse.
Entre las fortalezas del estudio, podemos mencionar que para disminuir el sesgo de memoria corroboramos toda información del control pre- y posnatal mediante la revisión del expediente clínico, mientras que otros estudios han recolectado la información solo por medio de autorreporte. Además, incluimos factores psicosociales que tienen plausibilidad para influir en la asistencia al control posnatal y no habían sido considerados en estudios previos. También utilizamos instrumentos validados para la medición de las variables. Finalmente, estimamos razones de prevalencia en lugar de razones de momios, que habitualmente sobreestiman las asociaciones cuando la variable dependiente es frecuente (> 10%).24
Entre las limitaciones, reconocemos que se trata de un estudio transversal, lo que impide inferencias de causalidad. La selección de las participantes se realizó solo en un hospital público de ginecoobstetricia de la Ciudad de México; sin embargo, es uno de los hospitales de alta especialidad más importantes del país que atiende a usuarias de varias clínicas de atención primaria, con embarazo de bajo y alto riesgo, lo cual representa una población diversa de las mujeres embarazadas y probablemente refleja la situación que se presenta en otros hospitales públicos del país. También el hecho de que las participantes tuvieran pleno conocimiento acerca del estudio al recibir información durante el proceso de consentimiento informado pudo influir para que acudieran a recibir atención y esto posiblemente puede sobreestimar la prevalencia del control posnatal.
Conclusiones
La baja asistencia a control posnatal en las clínicas de atención primaria destaca la necesidad de buscar e implementar alternativas factibles, como teleasistencia y consultas a domicilio, para facilitar que las mujeres que viven lejos de su clínica de atención primaria reciban atención posnatal.
Agradecimientos
Los autores agradecen al doctor Sebastián Carranza Lira, Jefe de la División de Investigación en Salud del Hospital de Gineco Obstetricia No. 4 “Luis Castelazo Ayala”, a los coordinadores clínicos de Educación e Investigación en Salud de las unidades de medicina familiar No. 8, 9, 15, 28 y 140 en la Ciudad de México, y al Director de la Unidad de Medicina Familiar No. 42, por las facilidades en la logística del estudio.
Referencias
1. World Health Organization. Trends in maternal mortality 2000 to 2017: estimates by WHO, UNICEF, UNFPA, World Bank Group and the United Nations Population Division. Geneva, Switzerland: WHO; 2019.
2. Petersen EE, Davis NL, Goodman D, Cox S, Mayes N, Johnston E, et al. Vital Signs: Pregnancy-Related Deaths, United States, 2011-2015, and Strategies for Prevention, 13 States, 2013-2017. MMWR Morb Mortal Wkly Rep. 2019;68(18):423-9. doi: 10.15585/mmwr.mm6818e1
3. Dirección General de Epidemiología. Informe semanal de vigilancia epidemiológica de muerte materna. Semana Epidemiológica 53, 2020. México: Secretaría de Salud; 2021. Disponible en https://www.gob.mx/salud/documentos/informes-semanales-para-la-vigilancia-epidemiologica-de-muertes-maternas-2020 [consultado el 30 de enero de 2021].
4. World Health Organization. Recommendations on postnatal care of the mother and newborn. Geneva, Switzerland: WHO; 2019.
5. Wang W, Alva S, Wang S, Fort AL. Levels and Trends in the Use of Maternal Health Services in Developing Countries. Maryland, EEUU: United States Agency for International Development; 2011.
6. Serván-Mori E, Heredia-Pi I, García DC, Nigenda G, Sosa-Rubí SG, Seiglie JA, et al. Assessing the continuum of care for maternal health in Mexico, 1994–2018. Bull World Health Organ. 2021;99:190-200. doi: 10.2471/BLT.20.252544
7. Norma Oficial Mexicana NOM-007-SSA2-2016. Para la atención de la mujer durante el embarazo, parto y puerperio, y de la persona recién nacida. México: Secretaría de Salud; 2016. Disponible en http://www.dof.gob.mx/nota_detalle.php?codi
8. Rwabufigiri BN, Mukamurigo J, Thomson DR, Hedt-Gautier BL, Semasaka JP. Factors associated with posnatal care utilisation in Rwanda: A secondary analysis of 2010 Demographic and Health Survey data. BMC Pregnancy Childbirth. 2016;16:122. doi: 10.1186/s12884-016-0913-0
9. Agho KE, Ezeh OK, Issaka AI, Enoma AI, Baines S, Renzaho AM. Population attributable risk estimates for factors associated with nonuse of postnatal care services among women in Nigeria. BMJ Open. 2016;6:e010493. doi: 10.1136/bmjopen-2015-010493
10. Khanal V, Adhikari M, Karkee R, Gavidia T. Factors associated with the utilisation of postnatal care services among the mothers of Nepal: analysis of Nepal Demographic and Health Survey 2011. BMC Women's Health. 2014;14:19. doi: 10.1186/1472-6874-14-19
11. Izudi J, Amongin D. Use of early posnatal care among postpartum women in eastern Uganda. Int J Gynaecol Obstet. 2015;129(2):161-4. doi: 10.1016/j.ijgo.2014.11.017
12. Kikuchi K, Yasuoka J, Nanishi K, Ahmed A, Nohara Y, Nishikitani M, et al. Posnatal care could be the key to improving the continuum of care in maternal and child health in Ratanakiri, Cambodia. PLoS One. 2018;13(6):e0198829. doi: 10.1371/journal.pone.0198829
13. Chemir F, Gelan M, Sinaga M. Posnatal Care Service Utilization and Associated Factors among Mothers Who Delivered in Shebe Sombo Woreda, Jimma Zone, Ethiopia. Int J Womens Health Wellness. 2018;4:078. doi: 10.23937/2474-1353/1510078
14. Berhe A, Bayray A, Berhe Y, Teklu A, Desta A, Araya T, et al. Determinants of posnatal care utilization in Tigray, Northern Ethiopia: A community based cross-sectional study. PLoS One. 2019;14(8):e0221161. doi: 10.1371/journal.pone.0221161
15. Edmonds JK, Paul M, Sibley LM. Type, Content and Source of Social Support Perceived by Women during Pregnancy: Evidence from Matlab, Bangladesh. J Health Popul Nutr. 2001;29(2):163-73. doi: 10.3329/jhpn.v29i2.7859
16. Terán-Escandón D, Terán-Ortiz LA, Santiago-Lastra SV, Penagos-Zamudio J, Cárdenas Hernández L. Guía de Práctica Clínica: Prevención, diagnóstico y manejo de la depresión prenatal y posparto en el primero y segundo niveles de atención. México: Secretaría de Salud; 2014. Disponible en https://www.actuamed.com.mx/informacion-medica/prevencion-diagnostico-y-manejo-de-depresion-prenatal-y-posparto-en-el-primero-y [consultado el 3 de abril de 2019].
17. Geremew AB, Boke MM, Yismaw AE. The Effect of Antenatal Care Service Utilization on Postnatal Care Service Utilization: A Systematic Review and Meta-analysis Study. J Pregnancy. 2020;2020:7363242. doi: 10.1155/2020/7363242
18. Andersen RM. Revisiting the behavioral model and access to medical care: does it matter? J Health Soc Behav. 1995;36(1):1-10. doi: 10.2307/2137284
19. Asociación Mexicana de Agencias de Inteligencia de Mercado y Opinión. Qué es NSE. México: ANAI; 2020. Disponible en https://www.amai.org/NSE [consultado el 23 de octubre 2018].
20. Londoño NE, Rogers H, Castilla JF, Posada S, Ochoa N, Jaramillo MA, et al. Validación en Colombia del cuestionario MOS de apoyo social. Int J Psychol Res. 2012;5(1):142-50.
21. Oquendo CM, Lartigue BT, González-Pacheco I, Méndez CS. Validez y seguridad de la Escala de Depresión Perinatal de Edinburgh como prueba de tamiz para detectar depresión perinatal. Perinatol Reprod Hum. 2008;22(3):195-202.
22. Kotelchuck M. An evaluation of the Kessner adequacy of prenatal care index and a proposed adequacy of prenatal care utilization index. Am J Public Health. 1994;84:1414-20. doi: 10.2105/ajph.84.9.1414
23. Wilson-VanVoorhis CR, Morgan BL. Understanding Power and Rules of Thumb for Determining Sample Sizes. Tutor Quant Methods Psychol. 2007;3:43-50. doi: 10.20982/tqmp.03.2.p043
24. Barros AJ, Hirakata VN. Alternatives for logistic regression in cross-sectional studies: an empirical comparison of models that directly estimate the prevalence ratio. BMC Med Res Methodol. 2003;3:21. doi: 10.1186/1471-2288-3-21
25. VanderWeele TJ, Shpitser I. A new criterion for confounder selection. Biometrics. 2011;67(4):1406-13. doi: 10.1111/j.1541-0420.2011.01619.x
26. Ghodsbin F, Yazdani K, Jahanbin I. The effect of Home Visit during the first six weeks of postpartum on the quality of life of primiparous women referred to Shiraz health centers of Shiraz University of Medical Sciences. Invest Educ Enferm. 2012;30(3):339-45.
27. DiBari JN, Yu SM, Chao SM, Lu MC. Use of Postpartum Care: Predictors and Barriers. J Pregnancy. 2014;2014:530769. doi 10.1155/2014/530769
28. Watterson JL, Walsh J, Madeka I. Using mHealth to Improve Usage of Antenatal Care, Postnatal Care, and Immunization: A Systematic Review of the Literature. Biomed Res Int. 2015;2015:153402. doi: 10.1155/2015/153402
Notas de autor
Comunicación con: Saúl Eduardo Contreras Sánchez Teléfono: 55 5627 6900, extensión 21074
Información adicional
Declaración de conflicto de interés: los autores han completado y enviado la forma traducida al español de la declaración de conflictos potenciales de interés del Comité Internacional de Editores de Revistas Médicas, y no fue reportado alguno relacionado con este artículo.
Enlace alternativo
http://revistamedica.imss.gob.mx/editorial/index.php/revista_medica/article/view/4170/4321 (pdf)
