¿Cuál debe ser la presión arterial objetivo, 140/90 mmHg o 120/80 mmHg?
¿Cuál debe ser la presión arterial objetivo, 140/90 mmHg o 120/80 mmHg?
Revista Uruguaya de Cardiología, vol. 31, núm. 3, pp. 405-413, 2016
Sociedad Uruguaya de Cardiología
Viñeta clínica
Mujer de 59 años, se asiste en el sector público, con antecedentes familiares por línea paterna de hiperten- sión arterial y accidente cerebrovascular. Hace tres años se realiza diagnóstico de hipertensión arterial por cifras reiteradas de 160/100 mmHg. Desde entonces abandonó tabaquismo y comenzó tratamiento an- tihipertensivo (valsartán 80 mg + hidroclorotiazida 12,5 mg). Las mediciones de presión arterial, tanto en domicilio como en consultorio, se encuentran entre 130/80 mmHg y 140/90 mmHg. En los últimos meses ha presentado cifras de glucemia en ayunas de hasta 115 mg/dl. Asintomática.
Examen físico: peso 70 kilos; talla 1,65 m; PA: 140/95 mmHg en ambos miembros superiores. Soplo eyectivo aórtico 2/6.
Exámenes paraclínicos: creatininemia 1,1 mg/dl, glucemia 110 mg/dl. Colesterol total 200 mg/dl, LDL-C 110 mg/dl, HDL-C 40 mg/dl.
ECG basal normal. Ecocardiograma transtorácico: VI: PP y septum 11 mm. Área de AI: 21 cm2. Válvu- la aórtica con cambios degenerativos, trivalva, sin elementos de estenosis. FEVI: 55%.
La presión arterial objetivo debe ser Š 120/80 mmHg
Dr. Óscar Bazzino
“Lo que hoy es verdad, mañana se discute, y pasado mañana es mala praxis”
Antes de empezar deberíamos ponernos de acuerdo en que el tratamiento de la hipertensión arterial de- be ser individualizado(1) en función del nivel de ries- go de la paciente en cuestión, a quien de ahora en más llamaremos María. Por esta razón, a modo de puntapié inicial, voy a realizar un análisis de cuál es la probabilidad que tiene María de presentar una enfermedad cardiovascular en los próximos diez años.
Si para el cálculo utilizamos el score de Fra- mingham(2), María tiene un riesgo cardiovascular global a diez años de 18,5%, cifra que la ubica en un nivel de riesgo moderado, con una edad vascular es- timada de más de 80 años.
Según el calculador de la Organización Paname- ricana de la Salud/Organización Mundial de la Sa- lud(3), María parte de un riesgo de desarrollar enfer- medad cardiovascular a diez años de entre 10% y 20% (riesgo moderado). Los cambios introducidos en el tratamiento, a saber, el abandono del taba- quismo y el inicio de tratamiento antihipertensivo farmacológico, con cifras de presión arterial sistóli- ca en el rango de 130-140 mmHg, la reposicionan en un nivel de riesgo bajo (<10%).
Ahora bien, si utilizamos el calculador de la American Heart Association/American College of
Cardiollogy (AHA/ACC)(4), el riesgo de presentar una enfermedad cardiovascular durante los próxi- mos diez años es de 6%, comparado a 2,1% que sería la probabilidad de un individuo de la misma edad con un nivel óptimo de factores de riesgo.
A este riesgo estimado deberíamos añadir más información que surge de la historia clínica de Ma- ría. En primer lugar, el antecedente familiar de hi- pertensión arterial (HTA) y stroke. Luego, algunos hallazgos relevantes, como la presencia de sobrepe- so (índice de masa corporal [IMC] de 25,71 kg/m2), niveles de glicemia en ayuno alterados, enfermedad renal crónica estadio 3, definida por un índice de fil- trado glomerular de 54,53 ml/min, calculado en ba- se al MDRD de cuatro variables(5), y una remodela- ción cardíaca establecida por uno de los hallazgos más precoces de cardiopatía hipertensiva, consis- tente en la dilatación de la aurícula izquierda(6). Estos elementos, que no se introducen en los princi- pales calculadores, confieren un riesgo adicional que debería ser atendido.
La primera pregunta que el clínico debe formu- larse, y que ya fue contestada afirmativamente en la viñeta, es la pertinencia de iniciar tratamiento an- tihipertensivo farmacológico. En esta pregunta se haya incluida la cuestión central del presente deba- te, esto es, cuál debería ser el nivel objetivo de pre- sión arterial para María. Me ha tocado defender la posición de alcanzar una presión arterial objetivo inferior a 120/80 mmHg, en contraposición a una meta no tan estricta (menor a 140/80 mmHg).
Para iniciar la argumentación de la posición que me toca defender recurriré al estudio SPRINT(7), publicado en noviembre de 2015 en New England Journal of Medicine. En el estudio citado, Wright y colaboradores se plantean la pregunta de investiga- ción que coincide con el foco del presente debate. Para ello reclutan una población de 9.361 indivi- duos con riesgo cardiovascular elevado y presión ar- terial superior a 130 mmHg, con el objetivo de com- parar un régimen antihipertensivo intensivo (pre- sión objetivo < 120/80 mmHg) con un tratamiento estándar (presión objetivo < 140/80 mmHg). Los criterios de inclusión definidos fueron: edad supe- rior a 50 años, presión arterial sistólica entre 130 y 180 mmHg, y riesgo cardiovascular (CV) elevado, definido por la presencia de enfermedad CV clínica o subclínica, enfermedad renal crónica con un clea- rence de creatinina superior a 20 ml/min e inferior a 60 ml/min (excluida la enfermedad renal poliquísti- ca), una probabilidad de desarrollar enfermedad CV a diez años superior a 15% según el score de Fra- mingham, o una edad superior a 75 años. Se exclu- yeron pacientes diabéticos o con antecedente de stroke.
El punto final primario fue la combinación de infarto de miocardio, síndromes coronarios agudos, stroke, insuficiencia cardíaca o muerte de causa CV. Como punto final secundario se incluyó a los compo- nentes individuales del punto primario compuesto, muerte por cualquier causa y un punto combinado del primario o muerte por cualquier causa, o ambos. La edad promedio de la población estudiada fue de 67,9 años, con 36% de los participantes de sexo fe- menino. La presión arterial sistólica promedio al inicio del estudio era de 139,7 mmHg.
El estudio fue finalizado en forma prematura por el consejo de control de seguridad de la informa- ción, completándose un seguimiento de 3,26 años de los cinco planeados.
Al cabo de un año, el grupo con tratamiento in- tensivo alcanzó una presión arterial sistólica pro- medio de 121,4 mmHg, en comparación con 136,2 mmHg en el grupo de tratamiento estándar, resul- tando en una diferencia de 14,8 mmHg. Para lograr esta diferencia, el promedio de antihipertensivos recibidos en cada grupo fue de 2,8 y 1,8, respectiva- mente.
En 562 participantes ocurrieron eventos del punto final primario; 243 (1,65% por año) en el grupo de tratamiento intensivo y 319 (2,19% por año) en el grupo de tratamiento estándar (HR 0,75; 95% de intervalo de confianza, 0,64 a 0,89; p<0,001). Este resultado se obtuvo a expensas de una reducción estadísticamente significativa de insuficiencia cardíaca congestiva (HR 0,62; 95% IC, 0,45 a 0,84; p=0,002) y de la incidencia de muerte de causa cardíaca (HR 0,57; 95% IC, 0,38 a 0,85; p=0,005).
Se produjo un total de 365 muertes, 155 en el gru- po de tratamiento intensivo frente a 210 en el grupo de tratamiento estándar (HR 0,73; 95% IC, 0,60 a 0,90; p=0,003). El riesgo relativo de muerte de causa CV fue 43% más bajo con el tratamiento intensivo res- pecto al tratamiento estándar (p=0,005).
El número necesario de tratar para prevenir un evento del punto final primario, una muerte de cualquier causa y una muerte de causa CV, durante el seguimiento de 3,26 años, fue de 61, 90 y 172, respectivamente.
La conclusión de los investigadores del SPRINT fue que en los individuos de alto riesgo de padecer un evento CV, excluyendo a los diabéticos, una pre- sión arterial sistólica objetivo menor a 120 mmHg, en comparación con una menor a 140 mmHg, resul- tó en una menor tasa de eventos cardiovasculares mayores fatales y no fatales, así como en una reduc- ción de muertes de cualquier causa.
En este momento debemos formularnos la si- guiente pregunta: ¿Se puede inferir que estas con- clusiones se cumplirían en el caso de María? La res- puesta es afirmativa. María cumple con los criterios de inclusión, a saber, es mayor de 50 años, presenta una presión arterial sistólica entre 130 y 180 mmHg, un clearence de creatinina entre 20 y 60 ml/min, y un riesgo de padecer una enfermedad CV en los próximos diez años superior a 15%. Al mismo tiempo no presenta ninguno de los criterios de exclusión del ensayo citado.
Para sostener la afirmación de que los resulta- dos del SPRINT se pueden replicar en María de- beríamos reproducir las mismas condiciones del estudio, siendo esto una debilidad del mismo, puesto que a los pacientes del grupo de tratamien- to intensivo se les realiza un seguimiento men- sual, con un control de presión arterial por medio de un aparato automatizado (Omron 907), luego de 5 minutos de reposo, donde se tomaba como ci- fra índice el promedio de tres mediciones consecu- tivas, sin la presencia de un médico en el gabinete donde se realiza la medición. Estas condiciones son difíciles de reproducir en el mundo real de nuestro sistema de salud.
Otro aspecto negativo del enfoque intensivo es la tasa de eventos adversos. Eventos adversos se- rios, como hipotensión, síncope, alteraciones elec- trolíticas e insuficiencia renal aguda, ocurrieron con mayor frecuencia en el grupo de tratamiento in- tensivo respecto al estándar. No obstante, no hubo diferencias en ambos grupos con respecto a lesiones traumáticas secundarias a caídas. El grupo de trata- miento intensivo presentó menos episodios de hipo- tensión ortostática.
Por último, y esto le compete a María, entre los pacientes de ambos grupos terapéuticos del SPRINT que tenían enfermedad renal crónica al momento de ser randomizados, no hubo diferencias significativas en la incidencia de descenso del índice de filtrado glomerular o en el desarrollo de enfermedad renal terminal.
Un aspecto que deberíamos considerar al mo- mento de decidir una estrategia intensiva es el efecto J demostrado en los pacientes con enferme- dad coronaria, en particular con la presión arte- rial diastólica, como se observó en el estudio INVEST(8). Este efecto desaparece cuando los in- dividuos son revascularizados. Estos hallazgos fueron confirmados recientemente en un estudio del registro CLARIFY(9), donde los autores con- cluyen que en pacientes hipertensos con enferme- dad coronaria, un objetivo de presión arterial sis- tólica y diastólica menor a 120 y 70 mmHg, res- pectivamente, se asocia a eventos cardiovascula- res adversos (incluida la mortalidad).
Teniendo en cuenta estos hallazgos, sería pru- dente descartar la presencia de una enfermedad co- ronaria en nuestra paciente antes de iniciar una es- trategia terapéutica intensiva.
Las guías canadienses para el manejo de hiper- tensión arterial del presente año(10) toman los resul- tados del SPRINT para realizar la recomendación (grado B) de iniciar un tratamiento antihipertensi- vo intensivo con el objetivo de alcanzar una presión arterial sistólica menor a 120 mmHg en pacientes con riesgo CV elevado, según los criterios utilizados en el estudio citado.
En síntesis, a la luz de los resultados analizados, la estrategia terapéutica que recomiendo para Ma- ría es una aproximación intensiva, con una presión sistólica objetivo menor a 120 mmHg.
La presión arterial objetivo debe ser Š 140/90 mmHg
Dr. Edgardo Sandoya
Así está bien tratada, no es necesario intensificar el tratamiento
Introducción
Esta paciente de 59 años, asintomática, fumadora en cesación, es portadora de hipertensión arterial (HTA), por lo cual recibe tratamiento farmacológi- co, habiendo conseguido con ello (¿y restricción de sodio?) normalizar sus cifras de presión arterial (PA). Su IMC de 25,7 kg/m2 permite pensar que con pequeños ajustes de su estilo alimentario y activi- dad física, podría reducir dos kilogramos de peso y así alcanzar valores <25 kg/m2. Si bien presenta un soplo eyectivo aórtico, no tiene patología valvular excepto una ligera fibrosis.
El haber cesado en el consumo de tabaco habla de su capacidad de adoptar medidas de autocuidado de difícil concreción. Los valores de PA de los que partió en el momento del diagnóstico y los alcanza- dos con el tratamiento indicado demuestran que tiene adecuada adherencia al mismo.
Riesgo cardiovascular
El que haya cesado el consumo de tabaco ha contri- buido a reducir de manera significativa su riesgo cardiovascular(11) (y tal vez puede explicar ese ligero exceso de peso que suele observarse en quienes dejan de fumar).
Su riesgo cardiovascular estimado mediante el score de Framingham para atención primaria tota- liza 17 puntos (edad/8 puntos, HDL/1 punto, coles- terol total/3 puntos y PA bajo tratamiento/5 pun- tos), lo que indica una probabilidad de eventos car- diovasculares* a diez años de 18,5%, es decir un riesgo moderado(12).
Este nivel de riesgo debe ser tomado con cautela porque empleando otra versión del score de Fra- mingham en una población adulta de nuestro país, encontramos que si bien el mismo estimaba de ma- nera adecuada el riesgo entre los hombres, lo so- breestimaba en las mujeres(13). Entre éstas, la inci- dencia de eventos esperada fue de 4,1%, 13,7% y 24,2% para las participantes de riesgo bajo, medio y alto, respectivamente, mientras que los eventos ocurridos al cabo de nueve años de seguimiento fue- ron 2,5%, 6,5% y 5,0%, respectivamente. Dado que este nuevo score no ha sido validado para la pobla- ción de Uruguay, no es posible saber si también puede sobreestimar el riesgo en las mujeres de nuestro país.
Si bien no se dispone de los datos de volumen de la aurícula izquierda ni de la masa ventricular iz- quierda, medidas de referencia en la ecocardiogra- fía para evaluar el aumento del tamaño auricular(14) y la hipertrofia ventricular, respectivamente(15), el área auricular(16) de 21 cm2 y el grosor del septum y de la pared posterior del ventrículo izquierdo de 11 mm llevan a pensar en una ligera repercusión de la HTA sobre las cavidades izquierdas, lo que elevaría el riesgo de la paciente. Su fracción de eyección del ventrículo izquierdo (FEVI) es normal.
El filtrado glomerular estimado por la fórmula de Levey es de 61,6 ml/min/1,73 m2 de superficie corporal, lo que le ubica dentro de lo normal.
Control de las cifras de presión arterial
Sus valores de PA habituales con el tratamiento ac- tual se encuentran en un rango de normalidad siem- pre que el valor <140/90 mmHg referido haya sido re- gistrado en consultorio, puesto que para que la PA de- terminada por el paciente en domicilio sea considera- da normal debe ser inferior a 130/85 mmHg(17).
El valor de PA de la consulta actual de 140/95 mmHg merece varias consideraciones. Si la medida se realizó con un esfigmomanómetro aneroide (los de uso más frecuente)(8) o de mercurio, no es posible obtener un valor impar como 95 mmHg de diastóli- ca, dado que la unidad de medida de estos equipos es de 2 mmHg, siendo en todo caso 94 o 96 mmHg. Asi- mismo, el valor de 140 mmHg de sistólica segura- mente obedece al redondeo de las cifras que habi- tualmente se hace en nuestro medio(19). Como no se mencionan las condiciones ni la forma en que se ob- tuvo ese valor, es improbable que la medida haya si- do realizada de manera apropiada, algo que hemos documentado que ocurre muy frecuentemente en la práctica habitual(18), por lo que seguramente no re- presenta las verdaderas cifras de PA de la paciente. La mayoría de las veces en que se constata PA Š140/90 mmHg no se realiza una segunda y even-tualmente una tercera medida para tratar de obte-
* Muerte coronaria, IAM, ángor, CV, AIT, arteriopatía periférica o insuficiencia cardíaca.
ner una mejor aproximación al valor basal de la PA del paciente(8). De hacerlo, en la mayoría de los ca- sos se registran valores de PA menores en cada medida sucesiva, alcanzando en algunos casos diferen- cias de hasta 10-15 mmHg respecto al valor ini- cial(20). Además, es frecuente que la medida de la PA se realice sin atender a la circunstancia del paciente (reposo previo, ingesta de estimulantes reciente, presencia de dolor, ansiedad, etcétera), lo que eleva los valores obtenidos(18). En una investigación que comparó el valor de PA obtenido siguiendo las direc- trices de la American Heart Association y el obteni- do en la medición habitual, el primero fue 12 mmHg más bajo para la PA sistólica y 6 para PA diastólica, p<0,05. En ese mismo estudio la medida con técnica apropiada mostró que más hipertensos tenían valo- res de PA en el rango objetivo que cuando se medía de manera usual (54% vs 26%, p<0,05), lo que ilus- tra acerca de la implicancia que tiene no seguir las recomendaciones para la medida(21).
En el caso que nos ocupa, es altamente probable que la medida de la PA en más de una oportunidad en esa última consulta hubiese mostrado cifras de PA normalizadas, como lo eran las de las consultas previas y las obtenidas en domicilio.
Riesgos de la presión arterial elevada
La PA elevada aumenta el riesgo de complicaciones cardiovasculares, habiéndose comprobado que cuanto más baja es la PA habitual de manera espon- tánea y sin mediar tratamiento, al menos hasta un umbral de 115/75 mmHg, menor es el riesgo de de- sarrollar las mismas(22). No necesariamente ocurre así cuando el descenso se consigue mediante la ad- ministración de fármacos. Si bien más de 80 ensa- yos clínicos randomizados realizados en más de
300.00 hipertensos han comprobado que el des- censo de su PA reduce la incidencia de eventos car- diovasculares(23), no queda claro que el mayor des- censo farmacológico de la PA reduzca los eventos cardiovasculares de manera segura(24).
Presión arterial objetivo
De acuerdo a las recomendaciones del JNC-8, el ob- jetivo de PA a alcanzar en esta paciente sería <140/90 mmHg, recomendación que sus autores basaron en la evidencia derivada de los ensayos clí- nicos randomizados que evaluaron este aspecto(25). Atendiendo a los valores observados en sus con- troles habituales de PA en consultorio y domicilio, y a las consideraciones formuladas referidas a la últi- ma cifra de PA, ese objetivo ha sido alcanzado, por lo que no creo necesario introducir modificaciones respecto al tratamiento farmacológico. Sería necesario evaluar su consumo de sodio, para, en caso de ser necesario, aconsejar la restricción del mismo.
Por otro lado, la evidencia muestra que después de los 50 años la PA sistólica es un predictor de eventos de mayor valor que la PA diastólica, por lo que, si luego de una medición apropiada se confir- mase ese valor de PA diastólica, ello tampoco impli- caría la necesidad de incrementar el tratamiento(26). Dados sus valores lipídicos y su nivel de riesgo, po- dría plantearse la indicación de estatinas luego de que una alimentación apropiada no consiguiese re- ducir los valores de los mismos(27).
Nueva evidencia indicaría que es necesario incrementar el descenso de la presión
arterial
Recientemente nueva evidencia ha venido a poner en cuestión el valor objetivo a alcanzar en las cifras de PA, pues el estudio SPRINT mostró reducción de eventos cardiovasculares cuando se realizó el trata- miento de pacientes hipertensos buscando un objetivo de PA <120/80 mmHg(28). Este resultado es discor- dante con el de tres estudios previos que exploraron una reducción de la PA por debajo de los 140/90 mmHg recomendados, los que no mostraron beneficio con esa estrategia(26), por lo que es necesario analizar- lo con detención. El SPRINT fue realizado en 9.361 pacientes de alto riesgo con enfermedad renal crónica, enfermedad cardiovascular clínica o subclínica o ries- go de acuerdo al score de Framingham para atención primaria Š15%. Para alcanzar los valores observados fue necesario un seguimiento cuidadoso y frecuente de manera de ajustar el régimen terapéutico y de mo- nitorizar las complicaciones. En ese estudio el valor de PA se obtuvo a partir del promedio de tres medidas realizadas con un equipo automático, luego de que el paciente guardase 5 minutos de reposo sin la presen- cia de un observador. Esto hace que las cifras de PA registradas no se correlacionen con los valores de una única medida y sin atender a las circunstancias del pa- ciente, como habitualmente es realizada en la clínica. Los pacientes en el régimen intensivo tuvieron más consultas en emergencia por hipotensión, síncope, anormalidades electrolíticas y deterioro de la función renal, por lo que perseguir cifras de PA muy bajas no es inocuo y requiere un monitoreo cuidadoso(26).
Este estudio ha sido cuestionado por su finaliza- ción precoz, lo que pudo llevar a sobreestimar el be- neficio. Si bien el mismo mostró reducción de even- tos en su objetivo combinado, no hubo reducción de las tasas de accidente cerebrovascular ni de infarto agudo de miocardio, complicaciones directamente ligadas a los valores de PA, y que en múltiples estu- dios se han mostrado asociados al descenso de las ci- fras de PA(25). En SPRINT se observó, en cambio, reducción en mortalidad general, lo que puede ex- plicar que el resultado sea debido al azar. El otro evento que se redujo de manera importante fue la insuficiencia cardíaca, pero dado que se trató de un ensayo clínico abierto, el uso más intensivo de diu- réticos puede haber minimizado la insuficiencia cardíaca incipiente dado el mayor empleo de diuré- ticos en el grupo de mayor descenso de la PA.Todo esto lleva a poner una nota de caución sobre la apli- cabilidad de los resultados de este estudio a la asis- tencia real. Si bien un metaanálisis reciente(29) ava- laría perseguir objetivos de PA sistólica más bajos, desde el momento que en el mismo están incluidos los resultados de SPRINT, las dudas persisten res- pecto a esto hasta que no se profundice el análisis de este tópico.
En conclusión
Con el tratamiento indicado la paciente presenta su HTA controlada de acuerdo a lo que hoy indicaría la mejor evidencia disponible. Si el reanálisis de la evi- dencia disponible junto a la espera de estudios en cur- so mostrase que una menor PA sistólica se asocia a menor riesgo, podría ser necesario revisar esto. Pero, por otro lado, incrementar la intensidad del trata- miento para tratar de reducir sus cifras de PA, tal co- mo en el estudio SPRINT, agregaría un problema adi- cional en su caso dado que se asiste a nivel público, donde hemos comprobado que el cuidado que se brin- da es de menor calidad que a nivel privado(30). Esto ha- ría que la posibilidad de detectar tempranamente eventuales complicaciones, como las que fueron fre- cuentes en SPRINT, sea improbable, por lo que en es- te caso, en que la paciente se encuentra asintomática, bajarle más la PA probablemente no reduciría su ries- go, mientras que la expondría a una probablidad más elevada de deteriorar su calidad de vida.
Por lo tanto, las medidas a adoptar son felicitar- la por mantener la abstinencia en el consumo de ta- baco y revisar, con apoyo de nutricionista de ser po- sible, su estilo alimentario y actividad física de manera de que pudiese reducir ligeramente su peso, y, por supuesto, medir de manera adecuada su PA, lo que de así hacerse, seguramente mostraría que sus cifras de PA son más bajas que las referidas.
Respuesta al Dr. Sandoya
“¿Tu verdad? no, la verdad; y ven conmigo a buscarla”.
Antonio Machado
En la práctica de la cardiología moderna tratamos riesgo. Y en tal sentido, utilizando palabras de actualidad, a María, nuestra paciente, deberíamos asignarle un nivel de alerta naranja (31). Esta situación debe generar una estrategia terapéutica más agresiva, en tér- minos de intensidad y velocidad, dejando de lado la falsa oposición de que es preferible el “cuanto antes mejor” sobre el “cuanto más bajo mejor”.
Analicemos algunas piezas de evidencia. En un metaanálisis(32) recientemente publicado por Costas Thomopoulos, que involucra a 52.235 pacientes, se comprobó que una estrategia intensiva de descenso de presión arterial reduce el riesgo de stroke (RR 0,71 [0,60-0,84]), la incidencia de eventos coronarios (0,80 [0,68-0,95]), y mortalidad cardiovascular (0,79 [0,63-0,97]). Cuando los estudios incluidos en el me- taanálisis fueron estratificados de acuerdo al riesgo de muerte cardiovascular, se constató una mayor reduc- ción de eventos en los niveles más altos de riesgo car- diovascular. La conclusión del autor es que una estra- tegia intensiva de descenso de presión arterial reduce la incidencia de stroke, eventos coronarios y muerte cardiovascular. Asimismo, refuerza la idea central de tratar niveles de riesgo, concepto en el que se incluye el valor inicial de la presión arterial sistólica (PAS), demostrando que todos los objetivos mayores se redu- cen al descender la PAS por debajo de 130 mmHg, pero que tal reducción es menor en los grupos que par- ten de cifras de PAS menores.
Estos hallazgos concuerdan con otro metaanáli- sis(33), con pacientes diabéticos, que demostró una re- ducción de eventos cardiovasculares solo en aquellos individuos con una PAS inicial superior a 150 mmHg, comparado a los beneficios modestos en el grupo de PAS entre 140 y 150 mmHg, y a una tendencia adver- sa en los que tenían una PAS menor a 140 mmHg.
Y la orquesta sigue afinando cuando analizamos el estudio HOPE 3(34). En los pacientes del tercil superior (PAS > 143,5 mmHg), quienes recibieron tratamiento antihipertensivo activo presentaron una reducción sig- nificativa de los puntos finales primarios y secundarios en comparación con el grupo placebo. Por el contrario, en los terciles medio e inferior (PAS 131,6-143,5 mmHg y < 131,6 mmHg respectivamente) el efecto del tratamiento antihipertensivo fue neutro.
El estudio ACCORD(5) y el estudio SPS3(36), con un descenso promedio de la PAS de 14,2 mmHg y 11 mmHg, obtuvieron una reducción de riesgo relativo (RRR) de sus puntos finales primarios del orden de 12% y 16%, respectivamente. Mientras que el SPRINT(37), con un descenso promedio de la PAS de 14,8 mmHg, presentó un RRR de 25%. ¿A qué puede deberse esa diferencia?
Un aspecto polémico del diseño del SPRINT es el método de medición de la presión arterial. Si bien es un método validado, es muy posible que la PAS inicial fue- ra 10 a 15 mmHg superior a la reportada, lo que la colo- caría en el entorno de los 150 a 155 mmHg. Este nivel de PAS es similar al del tercil superior del estudio HOPE 3, que coincidentemente presenta una RRR si- milar al del SPRINT (24% vs 25% respectivamente)(38).
Por último, en el estudio HOPE 3, la RRR de 24% de enfermedad cardiovascular se incrementó a 40% con la combinación de tratamiento hipolipe- miante con estatinas(39).
A modo de conclusión y en función de la evidencia presentada, María, que tiene un perfil de riesgo SPRINT, debe ser tratada en forma enérgica para al- canzar un objetivo de PAS menor a 130 mmHg, de forma tal de lograr los beneficios alcanzados en los es- tudios citados (incluidos los del tercil superior del HOPE 3). Por otra parte, el calculador de American
Heart Association/American College of Cardiollogy(40) le asigna una probabilidad de 6% de padecer una en- fermedad cardiovascular en los próximos diez años, razón por la que se recomienda asociar un tratamien- to con estatinas de intensidad moderada. Esta medi- da, según los hallazgos del HOPE 3, expande el bene- ficio de RRR de eventos cardíacos adversos. Estas ac- ciones deben ser complementadas con una alimenta- ción cardiosaludable y una actividad física regular con el objetivo de optimizar el índice de masa corporal, el perímetro abdominal y la grasa visceral, y mantener la promoción de la abstinencia del hábito tabáquico. De esta forma estaremos tratando el riesgo hasta que pase la tormenta.
Dr. Óscar Bazzino
Respuesta al Dr. Bazzino
Ambos planteamos que esta paciente debe ser trata- da en base a su riesgo cardiovascular. Más allá de matices y la ligera discordancia resultante del em- pleo de diversos scores para calcular diferentes as- pectos de su riesgo, Óscar, un fino y experimentado clínico, introduce elementos que sin duda deben ser tenidos en cuenta a la hora de tomar decisiones. En este aspecto, y de acuerdo a los objetivos definidos por los editores para estas controversias(41), creo que no queda sombra de duda de que siempre es necesa- rio abordar el manejo del riesgo global del paciente. Las diferencias surgen respecto a las cifras de pre- sión arterial (PA) a alcanzar, en particular a las de presión arterial sistólica (PAS), único valor tenido
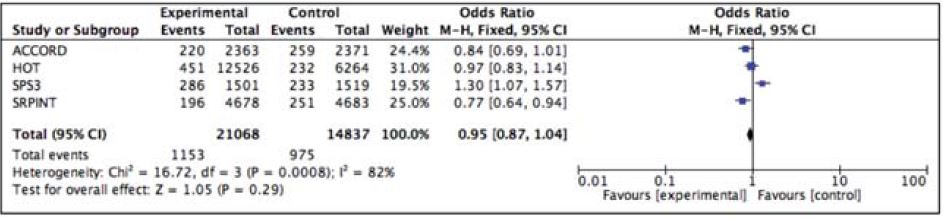
Figura 1
en cuenta en SPRINT, pues en individuos Š50 años ésta predice mejor el riesgo de eventos coronarios, accidente cerebrovascular (ACV), falla cardíaca y nefropatía terminal(42).
La búsqueda de la verdad en medicina es elusiva, y como él refiere, lo que hoy es verdad, mañana es una práctica inadecuada. Pero los pacientes están allí y re- quieren que aquí y ahora les ayudemos a tomar las me- jores decisiones en base a la mejor evidencia disponible y atendiendo a sus valores y circunstancias. La aproxi- mación a la verdad en medicina habitualmente se reali- za de manera tortuosa, construyéndose cual rompeca- bezas con piezas que van encajando entre sí, hasta (tal vez) finalmente conseguir la imagen completa. El re- sultado de SPRINT es discordante con el de otros tres estudios que se propusieron conseguir una PA más ba- ja (HOT[43] buscó presión arterial diastólica [PAD] <90 mmHg, ACCORD[44] buscó PAS <120 mmHg y SPS3[45] buscó PAS <130 mmHg), los que no mostraron benefi- cio con ello. Como habitualmente sucede en medicina, aunque todos buscaron una PA <140/90 mmHg, los cuatro tuvieron diseño, forma de medir la PA, caracte- rísticas de los pacientes, tratamientos, duración y obje- tivos diferentes. Esto limita la interpretación de los re- sultados, y más importante aún, la traslación de ellos al paciente individual, pero es la información que hoy día se dispone respecto a este punto. Una forma de aproxi- marse a esa verdad difícil de aprehender es mediante el metaanálisis, una metodología estadística que se fundamenta en que existe una verdad común detrás de los estudios similares, pero medida con cierto grado de error en cada uno de ellos. El metaanálisis, al combinar sus resultados, estima de manera más precisa a esa verdad desconocida, por lo que es el tipo de evidencia al que actualmente se le asigna mayor valor. Realizando un metaanálisis de esos cuatro estudios (Review Mana- ger 5.3, método de Mantel-Haenzel de efectos fijos para variables dicotómicas) utilizando como objetivo una variable “dura” compuesta de muerte de causa cardio- vascular, infarto agudo de miocardio o ACV, no com- probé diferencia significativa entre valores menores y habituales de PA: OR 0,95; IC95% 0,87-1,04 (figura 1).
Entiendo que esta es la mejor evidencia de que hoy disponemos respecto a este punto, hasta que nueva in- formación, proveniente de estudios hoy en marcha, con- tribuya a dibujar mejor ese puzle difícil de completar.
Hasta entonces lo dicho, felicitemos a la paciente por mantener la abstinencia en el consumo de tabaco y revisemos su estilo alimentario y actividad física. Por último, pero no por eso menos importante, midamos de manera adecuada su PA, lo que seguramente mostrará que sus cifras de PA son más bajas que las referidas.
PD: si un día viene diciendo que vio en TV que es mejor tener menos de 12, digámosle que se quede tranquila, que así está muy bien y que con menos de 12 podría sentirse peor, pero que si las cosas cam- bian, sin duda se lo haremos saber.
Dr. Edgardo Sandoya
Bibliografía
1. James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, et al. 2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel mem- bers appointed to the Eighth Joint National Commit- tee (JNC 8). JAMA 2014; 311(5):507-20.
2. D’Agostino RB Sr, Vasan RS, Pencina MJ, Wolf PA, Cobain M, Massaro JM, et al. General cardio- vascular risk profile for use in primary care: the Fra- minghamHeart Study. Circulation 2008;117(6):743- 53.
3. Organización Panamericana de la Salud. Cal- culadora de riesgo cardiovascular de la OPS. [Sitio web]. Disponible en: http://www.paho.org/car- dioapp/web/. [Consulta: 2016].
4. Goff DC Jr, Lloyd-Jones DM, Bennett G, Coady S, D’Agostino RB, Gibbons R, et al; American College of Cardiology/American Heart Asso- ciation TaskForce on Practice Guidelines. 2013 ACC/AHA guideline on the assessment ofcar- diovascular risk: a report of the American College of Cardiology/AmericanHeart Association Task Force on Practice Guidelines. Circulation 2014;129(25 Suppl 2):S49-73.
5. Levey AS, Stevens LA, Schmid CH, Zhang YL, Castro AF 3rd, Feldman HI, et al; CKD-EPI (Chronic Kidney DiseaseEpidemiology Colla- boration). A new equation to estimate glomerular filtration rate. Ann Intern Med 2009;150(9):604-12.
6. Vaziri SM, Larson MG, Lauer MS, Benjamin EJ, Levy D. Influence of bloodpressure on left atrial size:the Framingham Heart Study. Hypertension 1995;25(6):1155-60.
7. SPRINT Research Group, Wright JT Jr, Wi- lliamson JD, Whelton PK, Snyder JK,Sink KM, et al. A randomized trial of intensive versus stan- dard blood-pressure control. N Engl J Med 2015;373(22):2103-16.
8. Messerli FH, Mancia G, Conti CR, Hewkin AC, Kupfer S, Champion A, et al. Dogma disputed: can aggressively lowering blood pressure in hyper- tensive patients with coronary artery disease be dan- gerous? Ann Intern Med2006;144(12):884-93.
9. Vidal-Petiot E, Ford I, Greenlaw N, Ferrari R, Fox KM, Tardif JC, et al; CLARIFY Investiga- tors. Cardiovascular event rates and mortality ac- cording to achieved systolic and diastolic blood pres- sure inpatients with stable coronary artery disease: an international cohort study.Lancet 2016; pii:S0140-736(16)31326-5.
10. Leung AA, Nerenberg K, Daskalopoulou SS, McBrien K, Zarnke KB, Dasgupta K, et al; CHEP Guidelines Task Force. Hypertension Ca- nada’s 2016 Canadian Hypertension Education Pro- gram Guidelines for Blood Pressure Measurement, Diagnosis, Assessment of Risk, Prevention, and Treatment of Hypertension. Can J Cardiol2016; 32(5):569-88.
11 Hjermann I, Velve Byre K, Holme I, Leren P. Effect of diet and smokingintervention on the inciden- ce of coronary heart disease. Report from the Oslo Study Group of a randomised trial in healthy men. Lan- cet 1981;2(8259):1303-10.
12 D’Agostino RB Sr, Vasan RS, Pencina MJ, Wolf PA, Cobain M, Massaro JM, et al. General cardio-vascular risk profile for use in primary care: the Fra- mingham Heart Study. Circulation 2008;117(6):743- 53.
13 Sandoya E, Schwedt E, Moreira V, Schettini C, Bianchi M, Senra H. Predicción de eventos corona- rios a nueve años mediante el score de Framingham en Uruguay. Rev Urug Cardiol 2009;24(1):13-21.
14 Lai CL, Chien KL, Hsu HC, Su TC, Chen MF, Lee YT. Left atrial dimension and risk of stroke in women without atrial fibrillation: the Chin-Shan Community Cardiovascular Cohort study. Echocardiography 2011; 28(10):1054-60.
15 Lang RM, Badano LP, Mor-Avi V, Afilalo J, Armstrong A, Ernande L, et al. Recommendations for cardiac chamber quantification by echocardio- graphy in adults: an update from the American Society of Echocardiography and the European Association of- Cardiovascular Imaging. J Am Soc Echocardiogr 2015; 28(1):1-39.e14.
16 Kou S, Caballero L, Dulgheru R, Voilliot D, De Sousa C, Kacharava G, et al. Echocardiographic re- ference ranges for normal cardiac chamber size: results from the NORRE study. Eur Heart J Cardiovasc Ima- ging 2014;15(6):680-90.
17 Niiranen TJ, Asayama K, Thijs L, Johansson JK, Ohkubo T, Kikuya M, et al; International Data- base of Home blood pressure in relation to Car- diovascular Outcome Investigators. Outcome-dri- ven thresholds for home blood pressuremeasurement: international database of home blood pressure in rela- tion to cardiovascular outcome. Hypertension 2013; 61(1):27-34.
18 Nogueira AP, Correa N, Avcharian A, dos Santos S, Olivera L, Nadruz L, et al. Calidad de la determi- nación de la presión arterial en la práctica clínica. Rev Urug Cardiol 2015;30(supl 1):S59.
19 Sandoya E. Los 10 errores más frecuentes en el mane- jo de la hipertensión arterial. Tendencias 2013;21(43): 25-31.
20.Schettini C, Bianchi M, Nieto F, Sandoya E, Sen- ra H. Ambulatory blood pressure: normality and com- parison with other measurements. Hypertension Wor- king Group. Hypertension 1999;34(4 Pt 2):818-25.
21.Burgess SE, MacLaughlin EJ, Smith PA, Salcido A, Benton TJ. Blood pressure rising: differences bet- ween current clinical and recommended measurement techniques. J Am Soc Hypertens2011;5(6):484-8.
22.Lewington S, Clarke R, Qizilbash N, Peto R, Co- llins R; Prospective Studies Collaboration. Age-specific relevance of usual blood pressure to vascu- lar mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet 2002; 360(9349):1903-13.
23.Yusuf S, Lonn E. The SPRINT and the HOPE-3 Trial in the Context of Other Blood Pressure-Lowering Trials. JAMA Cardiol 2016. doi:10.1001/jamacar- dio.2016.2169. [Epub ahead of print].
24. Lonn EM, Yusuf S. Should patients with cardiovas- cular risk factors receive intensive treatment of hyper- tension to <120/80 mmHg target?: an antagonist view from the HOPE-3 trial (Heart Outcomes Evalua- tion-3). Circulation 2016;134(18):1311-1313.
25. James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, et al. 2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel mem- bers appointed to the Eighth Joint National Committee (JNC 8). JAMA 2014; 311(5):507-20.
26. Vishram JK, Borglykke A, Andreasen AH, Jep- pesen J, Ibsen H, Jørgensen T, et al; MORGAM Project. Impact of age on the importance of systolic and diastolic blood pressures for stroke risk: the MOni- ca, Risk, Genetics,Archiving, and Monograph (MORGAM) Project. Hypertension 2012;60(5): 1117- 23.
27.Cholesterol Treatment Trialists (CTT) Collabo- rators; Mihaylova B, Emberson J, Blackwell L, Keech A, Simes J, Barnes EH, et al. The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta-analysis of indivi- dual data from 27 randomised trials. Lancet 2012; 380(9841):581-90.
28.SPRINT Research Group; Wright JT Jr, Wi- lliamson JD, Whelton PK, Snyder JK,Sink KM, Rocco MV, et al. A Randomized Trial of Intensive versus Standard Blood-Pressure Control. N Engl J Med 2015;373(22):2103-16.
29.Ettehad D, Emdin CA, Kiran A, Anderson SG, Callender T, Emberson J, et al. Blood pressure lo- wering for prevention of cardiovascular disease and death: a systematic review and meta-analysis. Lancet 2016;387(10022):957-67.
30.Sandoya E, Torres F, Rivedieu F, Machado F, Núñez E. Situación de la hipertensión arterial a nivel público y privado. Rev Urug Cardiol 2016;31(2):219-27.
31. Instituto Uruguayo de Meteorología. Sitio web de INUMET. Disponible en: http://www.meteorolo- gia.com.uy/. [Consulta: octubre 2016].
32. Thomopoulos C, Parati G, Zanchett A. Effects of blood ppressure lowering on outcome incidence in hypertension: 7. Effects of more vs. less intensive blood pressure lowering and different achieved blood pressure levels: updated overview and meta-analyses of randomized trials. J Hypertens2016; 34(4):613-22.
33. Brunström M, Carlberg B. Effect of antihyperten- sive treatment at different blood pressure levels in patients with diabetes mellitus: systematic review and meta-analysis. BMJ 2016;352:i717.
34. Lonn EM, Bosch J, López-Jaramillo P, Zhu J, Liu L, Pais P, et al; HOPE-3 Investigators. Blood-pressure lowering in intermediate-risk per- sons without cardiovascular disease. N Engl J Med 2016; 374(21):2009-20.
35. ACCORD Study Group; Cushman WC, Evans GW, Byington RP, Goff DC Jr, Grimm RHJr, Cutler JA, et al. Effects of intensive blood-pressure control in type 2 diabetes mellitus. N Engl JMed 2010;362(17):1575-85.
36. SPS3 Study Group;Benavente OR, Coffey CS, Conwit R, Hart RG, McClure LA,Pearce LA, et al. Blood-pressure targets in patients with recent la- cunar stroke: the SPS3 randomised trial. Lan- cet2013;382(9891):507-15.
37. Wright JT Jr, Whelton PK, Reboussin DM. A randomized trial of intensive versus standard blood-pressure control. N Engl J Med 2016; 374(23): 2294.
38. Yusuf S, Lonn E. The SPRINT and the HOPE-3 trial in the context of other blood pressure-lowering trials. JAMA Cardiol 2016. doi:10.1001/jamacar- dio.2016.2169. [Epub ahead of print].
39. Yusuf S, Lonn E, Pais P, Bosch J, López-Jara- millo P, Zhu J, et al; HOPE-3 Investigators. Blood-pressure and cholesterol lowering in persons without cardiovascular disease. N Engl J Med 2016;374(21):2032-43.
40. Goff DC Jr, Lloyd-Jones DM, Bennett G, Coady S, D’Agostino RB, Gibbons R, et al; American Colle- ge of Cardiology/American Heart Association Task Force on Practice Guidelines. 2013 ACC/AHA guideline on the assessment of cardiovascular risk: a re- port of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. Circulation 2014; 129(25 Suppl 2):S49-73.
41. Consejo Editorial. Controversias en cardiología. Rev Urug Cardiol 2016;31:299.
42. SPRINT Research Group; Wright JT Jr, Wi- lliamson JD, Whelton PK, Snyder JK, Sink KM, Rocco MV, et al. A randomized trial of in- tensive versus standard blood-pressure control. N Engl J Med 2015;373(22):2103-16.
43. HOT Study Group;Hansson L, Zanchetti A, Ca- rruthers SG, Dahlöf B, Elmfeldt D, Julius S, et al. Effects of intensive blood-pressure lowering and low-dose aspirin in patients with hypertension: principal results of the Hypertension Optimal Treatment (HOT) randomised trial. Lancet1998;351(9118): 1755-62.
44. ACCORD Study Group; Cushman WC, Evans GW, Byington RP, Goff DC Jr, Grimm RHJr, Cutler JA, et al. Effects of intensive blood-pressure control in type 2 diabetes mellitus. N Engl JMed 2010;362(17):1575-85.
45. SPS3 Study Group; Benavente OR, Coffey CS, Conwit R, Hart RG, McClure LA,Pearce LA, et al. Blood-pressure targets in patients with recent la- cunar stroke: the SPS3 randomised trial. Lancet 2013; 382(9891):507-15.