Guías sí, vías no Comentarios sobre las actualizaciones de las guías de la ESC y la AHA/ACC para el diagnóstico y manejo de la insuficiencia cardíaca
En el transcurso de este año la Sociedad Europea de Cardiología (ESC por sus sigla en inglés) con la contribución de su Asociación de Insuficiencia Cardíaca (HFA) por su parte y el grupo de tareas de la Sociedad Americana del Corazón (AHA) con el Colegio Americano de Cardiología (ACC) por la suya, han editado dos actualizaciones de las guías sobre manejo diagnóstico y terapéutico de la insuficiencia cardíaca (IC)(1,2). Mientras el trabajo europeo consiste en una revisión total de las guías previas, el estadounidense realiza una actualización enfocada en dos fármacos que se agregan a la panoplia de medicamentos útiles para los pacientes con esta patología.
Desde hace 30 años estas sociedades científicas nos han acostumbrado a las publicaciones periódicas de distintas guías o directrices dirigidas a la comunidad médica con el objetivo de ayudar en el proceso de la toma de decisiones(3). En el caso de las guías para IC en particular, si bien las europeas y estadounidenses siempre han sido publicadas y gestionadas de forma independiente y los métodos de clasificación del nivel de evidencia y de las recomendaciones difieren en algunos aspectos, se puede afirmar que es clara la similitud entre ellas(4).
A lo largo de estos años, cuando se evalúa el nivel de aplicación de las recomendaciones de las guías en la práctica clínica, los datos son diversos y han ido modificándose en mayor o menor medida de acuerdo a las regiones y los países que se analizan(5-8).
Si bien escapa al objetivo de este comentario editorial, es interesante remarcar la evolución que ha tenido la metodología de trabajo de los grupos de tareas, tanto europeos como norteamericanos, en la búsqueda de una mayor rigurosidad en las bases de la evidencia y las recomendaciones, abordando el problema de los conflictos de intereses casi siempre presentes. Esto es fruto de mayores exigencias institucionales como las establecidas, por ejemplo, por el Instituto de Medicina Americano, así como de distintas críticas a las que han sido sometidas durante estos años(9-12).
En todo caso quizá debemos tener claro que nuestra respuesta a las recomendaciones de las guías, en tanto cardiólogos clínicos, debe basarse en el concepto de la medicina basada en la “evidencia” y no basada en la “eminencia”; o de otra manera, como suele decir nuestro querido profesor Álvaro Lorenzo: “Las guías son guías, no vías”, y no deben generar miedo a “descarrilar” si prima el criterio clínico por sobre la –a veces rígida– recomendación.
Una novedad que creemos destacable es el trabajo en conjunto entre AHA/ACC y ESC con integrantes de las mismas participando en la redacción de ambos documentos, en una clara intención de acercar conceptos, lo cual hace pensar que estemos próximos a futuras guías conjuntas.
A efectos prácticos analizaremos las novedades que nos muestran las guías de ESC/HFA en su totalidad y las relacionaremos con los nuevos planteos farmacológicos que realizan las de AHA/ACC.
La ESC plantea como principales cambios respecto a las guías del 2012:
-
Nueva denominación para la fracción de eyección del ventrículo izquierdo (FEVI) entre 40% y 49%: FEVI intermedia.
-
Claras recomendaciones en los criterios diagnósticos para la IC con FEVI reducida, FEVI intermedia, FEVI preservada.
-
Nuevo algoritmo para el diagnóstico de IC en situación no aguda en base a la probabilidad de IC.
-
Recomendaciones para prevenir o postergar el desarrollo de IC o la prevención de muerte antes del desarrollo de síntomas.
-
Indicaciones para el uso de la combinación valsartán/sacubitril.
-
Modificación en la indicación de terapia de re- sincronización.
-
El concepto de “tiempo a la terapia” tanto para la IC aguda (ICA) como en los eventos coronarios agudos.
-
Un nuevo algoritmo para el diagnóstico y trata- miento de la ICA basado en la presencia o ausencia de congestión o características de la perfusión.
Sin perjuicio de repasar estas novedades en particular, proponemos seguir la redacción de las guías deteniéndonos en aquellos aspectos que, a nuestro entender, resulten interesantes.
Ya en el capítulo de las definiciones, aspectos epidemiológicos y pronósticos (epígrafe 3) hay varias novedades, algunas más explícitas que otras, pero que es importante remarcar.
Si bien en las guías de 2012 se esboza el planteo de la disfunción sistólica asintomática, este concepto no se desarrolla en absoluto, mientras que en esta actualización el concepto de una alteración cardíaca, ya sea anatómica o funcional, que no determine síntomas, toma mayor relieve en lo que podemos considerar una alineación con el aporte de las guías estadounidenses con la clasificación en estadios A, B, C y D. Se trata de una concepción más abarcativa y epidemiológica del problema que se ve reflejada en el epígrafe 6: retrasar o prevenir el desarrollo de la IC o prevención de la muerte antes del inicio de los síntomas. Si bien esto es una novedad en la redacción de estas guías, tal como lo presentan los autores, no es una novedad para la evidencia médica actual y ya ha sido recogido en otras guías.
En lo que a terminología se refiere (subepígrafe 3.2) la novedad se establece en la intención de los redactores de poner nombre propio al grupo de pacientes que presentan una FEVI entre 40% y 49%, al cual, por encontrarse entre los pacientes con FEVI descendida (<40%) y los que presentan IC con FEVI preservada (>50%), han dado en denominar pacientes con FEVI intermedia. La única modificación que esto implica, por el momento, es resaltar la eventual importancia de dedicar la investigación a este grupo, hasta ahora considerado como en un “área gris”, dada la ausencia de evidencia al res- pecto. En este punto en particular nos permitimos ser algo escépticos, considerando la pobre evidencia que se ha logrado en el extremo de este posible tríptico conformado por los pacientes con FEVI preservada; parecería que generar una zona intermedia de investigación en este contexto podría ser, por lo menos, complicado.
En todo caso, si se aborda esta descripción en grupos, creemos que hubiera sido importante reconocer, como lo hacen las guías estadounidenses, un grupo de pacientes con FEVI recuperada, es decir, aquellos que teniendo FEVI previamente disminuida presentarían una remodelación reversa con mejoría de su FEVI. Estudios de este grupo podrían llegar a echar luz sobre muchos hechos aún sin explicación en la IC.
En el aspecto pronóstico de la IC, un concepto importante es que a pesar de la existencia de múltiples scores, ninguno ha mostrado superioridad res- pecto a la evaluación clínica, por lo cual estas guías no plantean ninguna recomendación al respecto.
En referencia al diagnóstico de la IC han habido pocas variaciones que se limitan a dejar de lado la radiografía de tórax en la evaluación inicial y a realzar el papel de los péptidos como herramienta para descartar el diagnóstico de IC. En este contexto el nuevo algoritmo diagnóstico planteado como una novedad, más allá de restringir la evaluación al paciente no agudo, parece limitarse a variaciones esté- ticas del flujograma pero sin cambios conceptuales importantes.
Donde sí se detectan novedades es en la pro- puesta de evaluación diagnóstica de la IC con FEVI preservada, ya que se introducen los péptidos natriuréticos como un elemento diagnóstico más a considerar en la definición y se introduce, con mayor énfasis que en la versión previa, el papel del ecocardiograma estrés en la dilucidación diagnóstica de esta entidad lo cual, a nuestro entender, podría tener una aplicabilidad en nuestra práctica diaria.
En el capítulo de recomendaciones para prevenir o postergar el desarrollo de IC o la prevención de muerte antes del desarrollo de síntomas, presenta- do como una de las novedades de esta actualización, los autores logran concretizar el acercamiento a la concepción preventiva, ausente en las guías previas y sí abordado, como se mencionó, en las guías esta- dounidenses.
Con respecto al tratamiento se presenta un reordenamiento de los epígrafes del tratamiento farmacológico, probablemente procurando solucionar un índice algo desprolijo de la edición 2012. En este reordenamiento, más allá de las novedades farmacológicas que ya comentaremos, es de destacar el desplazamiento de la digoxina a un subepígrafe de drogas con menos beneficios demostrados. Repasar la opinión del profe- sor Carlos Romero, en un artículo de 2015 en esta revista, puede contribuir a comprender las consideraciones actuales sobre esta clásica droga(13).
Quizá la novedad más importante de la actualización, tanto de las guías estadounidenses como de las europeas, esté en la inclusión del nuevo fármaco inhibidor de los receptores de la angiotensina y de la neprilisina generado a través de la mezcla de valsartán con sacubitril (inhibidor de la endopeptidasa neutra que degrada los péptidos natriuréticos) en una única droga denominada LCZ696 y cuyo nombre patentado por el laboratorio Novartis es Entresto.
En este punto ambas guías coinciden en plantear un nivel I de recomendación en la utilización de la combinación sacubitril/valsartán para reempla- zar al inhibidor de la enzima convertidora de angiotensina (IECA), si este fue bien tolerado, en pacientes que se mantienen sintomáticos a pesar del trata- miento farmacológico óptimo, con el fin de reducir las hospitalizaciones, la morbilidad y la mortalidad. Estas recomendaciones tienen nivel de evidencia B para las guías europeas y nivel B- subgrupo R (por estudio randomizado) en las estadounidenses.
El nivel de evidencia se basa principalmente en el ensayo de fase III PARADIGM-HF, quizá el más grande que se haya realizado en insuficiencia cardíaca (N=8.442). En dicho estudio se comparan resultados del punto final primario combinado de muerte cardio-vascular y hospitalización en pacientes con disfunción sistólica (FEVI < 40%), síntomas de IC (clase II-IV NYHA), recibiendo la terapéutica óptima, que fueron randomizados a un grupo con LCZ696 y otro con enalapril a dosis óptimas. El estudio se interrumpió anticipadamente por recomendación del comité de moni- torización de datos dada la evidencia convincente de la eficacia del LCZ696 en la reducción del end point primario (p=0,0000002) con una reducción del riesgo absoluto de 4,69% y un perfil de seguridad similar al del enalapril. Dos estudios de fase II proveen datos adicionales de eficacia y seguridad: el PARAMOUNT-HF, que incluyó pacientes con IC con fracción de eyección preservada y el TITRATION, un estudio de seguridad y tolerabilidad en pacientes con IC con fracción de eyección reducida(14-16).
El peso de esta evidencia es fuerte, si bien es de un solo estudio en fase III, pero muy bien diseñado, que generará cambios en la práctica, debiéndose tomar las precauciones correspondientes ante un nuevo fármaco. Al respecto, los autores europeos plantean una interrogante sobre un posible efecto en el aumento de depósito amiloideo a nivel cerebral (vinculado a la enfermedad de Alzheimer), hecho que no se pudo corroborar en un pequeño estudio realizado para ello(17).
El otro fármaco sobre el cual centran su atención las nuevas guías es ivabradina, un inhibidor de los canales I. a nivel del nódulo sinusal que reduce su frecuencia. Mientras que la actualización estadounidense introduce por primera vez este fármaco, las guías europeas del 2012 ya lo incluían como una posible opción. Ambas guías proponen un nivel de recomendación IIa con un nivel de evidencia B para la utilización de ivabradina en pacientes con FEVI disminuida (<35%) y ritmo sinusal con frecuencia mayor a 70 ciclos por minuto que se mantienen sintomáticos bajo terapéutica óptima. Pero muestran algunas peculiaridades que las diferencian: mientras que las estadounidenses basan su recomendación en lograr una reducción de hospitalizaciones, las europeas agregan la reducción de muerte cardiovascular. Por otra parte, las guías europeas plantean la disquisición de que si la ivabradina es complemento de un tratamiento con betablo-queantes el nivel de evidencia es B, mientras que en el uso de ivabradina como sustituto de los betablo-queantes la evidencia es tan solo de nivel C.
Estas recomendaciones se basan en el estudio SHIFT, publicado en el 2010, y que mostraba reducción del punto final de hospitalizaciones y muerte cardiovascular con predominio del efecto sobre las hospitalizaciones en el grupo intervención con ivabradina(18). No deja de llamar la atención que las guías estadounidenses introduzcan ahora la droga en sus recomendaciones, no habiéndose producido ninguna evidencia nueva desde su anterior publicación del año 2013. Puede presumirse una aproximación de ambas sociedades a lograr similitud de criterios en camino a documentos comunes.
En el epígrafe correspondiente a los dispositivos no quirúrgicos no hay novedades respecto a las indicaciones de los cardiodesfibriladores automáticos, mientras que en la terapia de resincronización (TRC) con marcapaso biventricular aparecen novedades dignas de tener en cuenta. Se homogeneiza el punto de corte para la FEVI (S 35%) para la indicación de la TRC y también se flexibiliza la situación funcional de los pacientes para su recomendación, ya que no se distingue clase funcional y es suficiente que el paciente esté sintomático bajo tratamiento óptimo para su indicación. Esto tiene una implicancia clínica muy fuerte, ya que amplía el número de indicaciones. Además, en aquellos pacientes con indicación de implante de marcapaso definitivo por bloqueo auriculoventricular de alto grado, en los cuales se prevé un alto porcentaje de estimulación en el ventrículo derecho, sin importar la FEVI, se recomienda la TRC. En los pacientes con fibrilación auricular solo debería considerarse la TRC si la clase funcional es avanzada. Como contracara se restringe la indicación de TRC, con nivel de evidencia A, a aquellos pacientes con QRS mayor de 130 mseg de duración, subiendo el punto de corte en 10 mseg respecto al de 120 mseg plantea- do en las guías anteriores.
En el epígrafe correspondiente a arritmias en IC cabe detenerse en dos puntos: el recordatorio de ivabradina como un posible desencadenante de fibrilación auricular, hecho no frecuente pero a tener en cuenta, siendo una droga cuyo uso se promueve en ambas guías. Por otra parte, remarcar que llama la atención la posición adoptada por los autores de la guía europea en determinar que el tratamiento con antagonistas de la aldosterona, betabloqueantes y valsartán/sacubitril debe ser indicado en pacientes con IC y arritmias ventriculares (indicación tipo I nivel evidencia A) para reducir el riesgo de muerte súbita; esto implicaría un motivo para descartar la utilidad de los IECA cuyo papel, es cierto, nunca es- tuvo claro en la prevención de la muerte súbita(19). Si bien se considera que el motivo de este planteo se basa en el análisis de las causas de muerte en el estudio PARADIGM, se debe recordar que en los criterios de exclusión se encontraba la presencia de arritmias ventriculares y, además, el punto final primario era combinado de muerte cardiovascular e internación por IC(20,21).
En el capítulo de comorbilidades se realizan planteos muy importantes, pero imposibles de abarcar en un comentario editorial. Vale la pena destacar lo interesante de contar con evidencia de tipo A para el tratamiento con hierro carboximaltosa en los pacientes con déficit de hierro para mejorar la calidad de vida, la clase funcional y los síntomas.
En los últimos epígrafes sobre IC aguda, trasplante cardíaco y manejo multidisciplinario no se hallan mayores novedades. En lo correspondiente a la IC aguda, las recomendaciones son, quizá, más detalladas que en ediciones anteriores y los algoritmos son más simples y separados en dos. Uno para identificar las causas más importantes de descompensación para un manejo urgente y el otro se focaliza en las opciones de manejo de la ICA según el perfil del paciente.
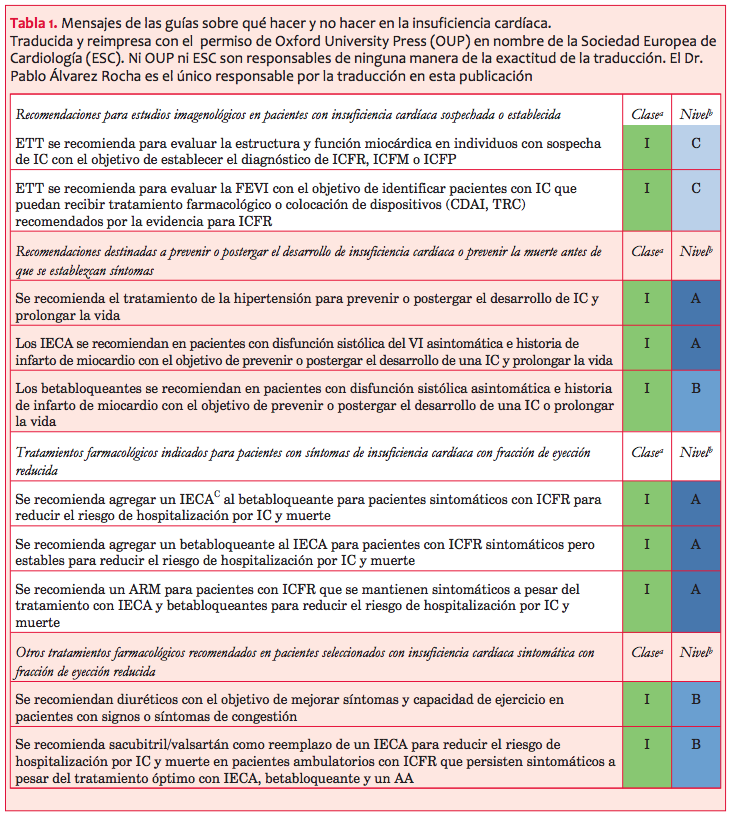
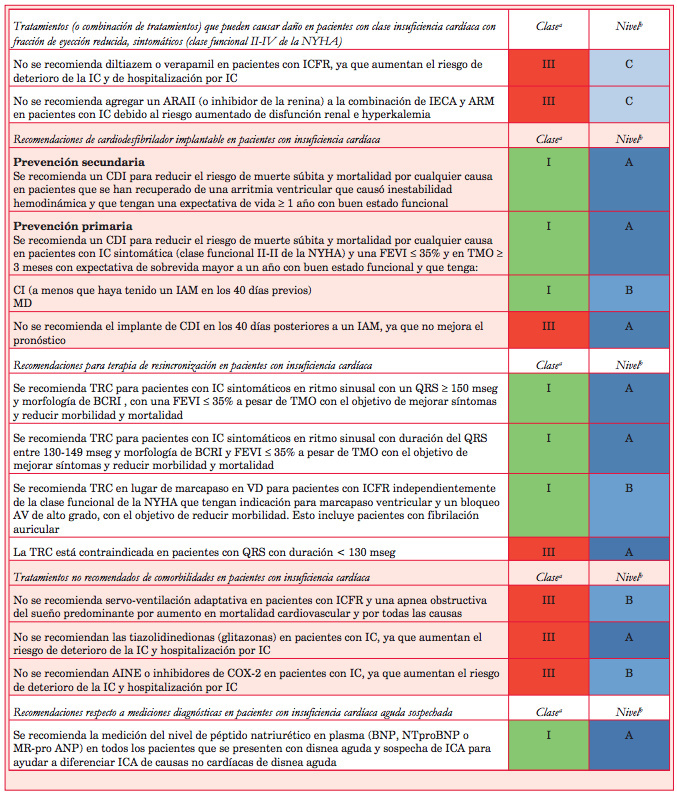
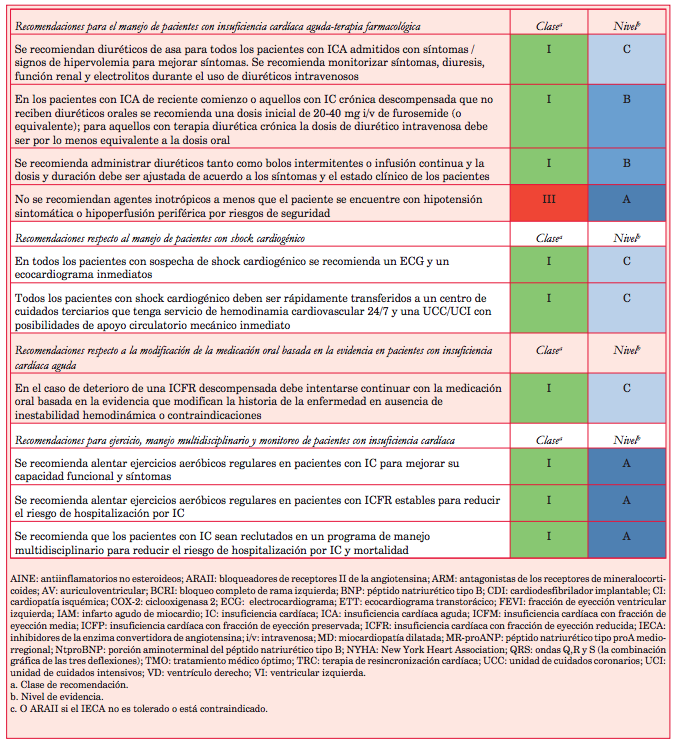
Con el objetivo de resumir muchos de los conceptos analizados se consideró útil transcribir la tabla presentada en el epígrafe 17 que aborda las recomendaciones sobre qué hacer o no hacer en los pacientes, como una manera de ver globalmente el abordaje diagnóstico y terapéutico de la IC (tabla 1).
Viene de la página anterior
Viene de la página anterior
Bibliografía
1. Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JGF, Coats AJS, et al. 2016 ESC Guideli- nes for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagno- sis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC)Developed with the special contribution of. Eur Heart J [Internet]. 2016 May 20 [cited 2016 May 23];ehw128 . Available from: http://eurheartj.oxfordjournals.org/content/early/ 2016/05/19/eurheartj.ehw128
2. Yancy CW, Jessup M, Bozkurt B, Butler J, Ca- sey DE, Colvin MM, et al. 2016 ACC/AHA/HFSA focused update on new pharmacological therapy for heart failure: an update of the 2013 ACCF/AHA Guideline for the management of heart failure: a report of the American College of Cardiology/American Heart Association task force on clinical practice gui- delines and the Heart Failure Society of America. Circulation 2016 pii: CIR.0000000000000435.
3. Institute of Medicine. Clinical Practice Guidelines [Internet]. Washington, D.C.: National Academies Press; 1990 [cited 2016 Jun 19]. Disponible en: http://www.nap.edu/catalog/1626
4. Bulnes JF, Jalil JE. Gaps and Resemblances in Current Heart Failure Guidelines: A Clinical Perspective. Heart Fail Clin [Internet]. 2015 Oct [cited 2016 Jun 19];11(4):529–41. Available from: http://www.ncbi.nlm.nih.gov/pubmed/26462093
5. Maggioni AP, Anker SD, Dahlström U, Filippa- tos G, Ponikowski P, Zannad F, et al. Are hospitalized or ambulatory patients with heart failure treated in accordance with European Society of Car- diology guidelines? Evidence from 12,440 patients of the ESC Heart Failure Long-Term Registry. Eur J Heart Fail [Internet]. 2013 Oct [cited 2016 Jun 19];15(10):1173–84. Available from: http://www.ncbi.nlm.nih.gov/pubmed/23978433
6. Steinman MA, Dimaano L, Peterson CA, Heidenreich PA, Knight SJ, Fung KZ, et al. Reasons for not prescribing guideline-recommended medica- tions to adults with heart failure. Med Care [Internet]. 2013 Oct [cited 2016 Jun 19];51(10):901–7. Available from: http://www.ncbi.nlm.nih.gov/pub- med/23969589
7. Fonarow GC, Albert NM, Curtis AB, Stough WG, Gheorghiade M, Heywood JT, et al. Impro- ving evidence-based care for heart failure in outpatient cardiology practices: primary results of the Registry to Improve the Use of Evidence-Based Heart Failure Therapies in the Outpatient Setting (IMPROVE HF). Circulation [Internet]. 2010 Aug 10 [cited 2016 Mar 30];122(6):585–96. Available from: http://www.ncbi.nlm.nih.gov/pubmed/20660805
8. Heywood JT, Fonarow GC, Yancy CW, Albert NM, Curtis AB, Gheorghiade M, et al. Comparison of medical therapy dosing in outpatients cared for in cardiology practices with heart failure and re- duced ejection fraction with and without device therapy: report from IMPROVE HF. Circ Heart Fail [Internet]. 2010 Sep [cited 2016 Jun 19]; 3(5):596–605. Available from: http://www.ncbi.nlm.nih.gov/pubmed/20634483
9. Graham R, Mancher M, Wolman DM, Green- field S, Steinberg E, editors. Clinical practice guidelines we can trust. Washington D.C: National Academies Press (US); 2011 [cited 2016 Set 26]. Available from: www.nap.edu
10. Kung J, Miller RR, Mackowiak PA. Failure of clinical practice guidelines to Meet Institute of Medicine Standards. Two more decades of little, if any, progress. Arch Intern Med [Internet]. 2012 Nov 26 [cited 2016 Jun 18];172(21):1628. Available from: http://archinte.jamanetwork.com/arti- cle.aspx?doi=10.1001/2013.jamainternmed.56
11. Shaneyfelt T. In guidelines we cannot trust. Arch Intern Med [Internet]. 2012 Nov 26 [cited 2016 Jun 18];172(21):1633. Available from: http://archinte.jamanetwork.com/article.aspx?doi=10.1001/2013.ja- mainternmed.335
12. Jacobs AK, Kushner FG, Ettinger SM, Guyton RA, Anderson JL, Ohman EM, et al. ACCF/AHA Clinical Practice Guideline Methodology Summit Re- port. J Am Coll Cardiol [Internet]. Journal of the American College of Cardiology; 2013 Jan [cited 2016 Jun 18];61(2):213–65. Available from: http://linkinghub.elsevier.com/retrieve/pii/S0735109712048413
13. Romero CE. ¿Tantos estuvieron tan equivocados tanto tiempo? Rev Urug Cardiol 2015;30(1):13–6.
14. McMurray JJV, Packer M, Desai AS, Gong J, Lefkowitz MP, Rizkala AR, et al. Angioten- sin–Neprilysin Inhibition versus Enalapril in Heart Failure. N Engl J Med [Internet]. 2014 Sep 11 [cited 2016 Jun 14];371(11):993–1004. Available from: http://www.nejm.org/doi/10.1056/NEJMoa1409077
15. Solomon SD, Zile M, Pieske B, Voors A, Shah A, Kraigher-Krainer E, et al. The angiotensin receptor neprilysin inhibitor LCZ696 in heart failure with preserved ejection fraction: a phase 2 double-blind randomised controlled trial. Lancet (London, England) [Internet]. 2012 Oct 20 [cited 2016 Aug 21];380(9851):1387–95. Available from: http://www.ncbi.nlm.nih.gov/pubmed/22932717
16. Senni M, McMurray JJ V, Wachter R, McIntyre HF, Reyes A, Majercak I, et al. Initiating sacubi- tril/valsartan (LCZ696) in heart failure: results of TITRATION, a double-blind, randomized compari- son of two uptitration regimens. Eur J Heart Fail [Internet]. 2016 May 12 [cited 2016 Aug 21]; Available from: http://www.ncbi.nlm.nih.gov/pubmed/ 27170530
17. Langenickel TH, Tsubouchi C, Ayalasomayajula S, Pal P, Valentin M-A, Hinder M, et al. The effect of LCZ696 (sacubitril/valsartan) on amyloid-b concentrations in cerebrospinal fluid in healthy subjects. Br J Clin Pharmacol [Internet]. 2016 May [ci- ted 2016 Jun 14];81(5):878–90. Available from: http://www.ncbi.nlm.nih.gov/pubmed/26663387
18. Swedberg K, Komajda M, Böhm M, Borer JS, Ford I, Dubost-Brama A, et al. Ivabradine and outcomes in chronic heart failure (SHIFT): a randomised placebo-controlled study. Lancet [Internet]. Elsevier; 2010 Sep [cited 2016 Aug 21]; 376(9744):875–85. Available from: http://linking- hub.elsevier.com/retrieve/pii/S0140673610611981
19. Uretsky BF, Sheahan RG. Primary Prevention of Sudden Cardiac Death in Heart Failure: Will the Solu- tion Be Shocking? J Am Coll Cardiol [Internet]. Journal of the American College of Cardiology; 1997 Dec [cited 2016 Jun 16];30(7):1589–97. Available from: http://linkinghub.elsevier.com/retrieve/pii/S0735109797003616
20. Desai AS, McMurray JJ V, Packer M, Swed- berg K, Rouleau JL, Chen F, et al. Effect of the angiotensin-receptor-neprilysin inhibitor LCZ696 compared with enalapril on mode of death in heart failure patients. Eur Heart J [Internet]. The Oxford University Press; 2015 Aug 7 [cited 2016 Jun 15];36(30):1990–7. Available from: http://www. ncbi.nlm.nih.gov/pubmed/26022006
21. McMurray JJ V., Packer M, Desai AS, Gong J, Lefkowitz MP, Rizkala AR, et al. Dual angioten- sin receptor and neprilysin inhibition as an alternati- ve to angiotensin-converting enzyme inhibition in patients with chronic systolic heart failure: rationale for and design of the Prospective comparison of ARNI with ACEI to Determine Impact. Eur J Heart Fail [Internet]. 2013 Sep [cited 2016 Jun 16];15(9):1062–73. Available from: http://doi.wiley.com/10.1093/eurjhf/hft052
Notas de autor
palvarezrocha@gmail.com