Consenso
Consenso de tratamiento de la dermatitis atópica en atención primaria: resolviendo mitos y leyendas a partir de la evidencia
Consensus for the treatment of atopic dermatitis in primary care: resolving myths and legends based on evidence
Consenso de tratamiento de la dermatitis atópica en atención primaria: resolviendo mitos y leyendas a partir de la evidencia
Revista Alergia México, vol. 71, no. 4, pp. 248-259, 2024
Colegio Mexicano de Inmunología Clínica y Alergia
Received: 25 June 2024
Accepted: 24 July 2024
Resumen: Para la dermatitis atópica existen múltiples pautas de tratamiento basadas en evidencia científica, pero generalmente están dirigidas a brindar recomendaciones a los especialistas en el área. El objetivo de este estudio fue: elaborar un consenso para los médicos de atención primaria, con la finalidad de ofrecer recomendaciones prácticas basadas en la evidencia y brindar atención oportuna a los pacientes con dermatitis atópica. Como fuente central de información se utilizaron las recomendaciones de múltiples guías para el tratamiento de la dermatitis atópica. Se convocó a delegados de diferentes sociedades médicas para identificar las barreras en la atención y posibles soluciones para la correcta aplicación de las recomendaciones en atención primaria. Posteriormente se realizó una segunda evaluación de su aplicabilidad, invitando a una revisión externa por médicos de diferentes países de Latinoamérica. Se identificaron las principales dudas y barreras de los médicos de atención primaria para la aplicación de las recomendaciones propuestas por las guías, de acuerdo con los criterios diagnósticos, tratamientos no farmacológicos y farmacológicos, tratamiento en condiciones especiales y pautas para envío de pacientes al especialista. Se propusieron soluciones de consenso para cada interrogante identificada.
Palabras clave: Alergia, Médico de atención primaria, Atopia, Dermatitis atópica, Consenso, Latinoamérica, Tratamiento, Recomendaciones basadas en evidencia.
Abstract: Atopic dermatitis (AD) is a disease that significantly impacts the quality of life of patients. Although there are multiple evidence-based guidelines, they are usually aimed at providing recommendations to AD specialists rather than primary care physicians (PCPs). The aim of this study was to construct a consensus document for PCPs, with the aim of presenting evidence-based recommendations that allow general practitioners, family physicians, pediatricians, internists and emergency physicians to provide appropriate care to AD patients, facilitating their diagnosis, management, and avoiding delays that can deteriorate patients' f quality of life. As a central source of information, we used the recommendations of different international AD guidelines. Delegates from distinct medical societies identify barriers to care and possible solutions for the application of recommendations in primary care. Subsequently, a second evaluation for physicians from different Latin American countries was carried out. The main doubts and barriers that PCPs face in applying the recommendations proposed by the guidelines were identified across different areas, diagnostic criteria, non-pharmacological therapies, pharmacological therapies, management in special conditions and guidelines for referral to a specialist. Consensus solutions were proposed for each identified issue. In conclusion, this consensus contains recommendations regarding the management and treatment of AD in children and adults, which clarify doubts and provide tools to primary care physicians to offer effective treatment for patients and their families.
Keywords: Allergy, Primary care physicians, Atopy, Atopic dermatitis, Consensus, Latin America, Treatment, Evidence-based guidelines.
ANTECEDENTES
La dermatitis atópica (también llamada: eccema alérgico, dermatitis alérgica, neurodermatitis o eccema atópico) es una enfermedad crónica y recidivante que afecta la piel con lesiones de tipo eccema, placas eritematosas, descamativas, y genera prurito intenso. 1 4
En la actualidad existen múltiples guías internacionales, con recomendaciones basadas en evidencia de cómo diagnosticar y tratar a pacientes con dermatitis atópica. 5 11 La mayor parte de las guías actuales están enfocadas desde la perspectiva del especialista en alergología o dermatología, y algunas recomendaciones no se encuentran al alcance de los médicos de atención primaria.
Los pacientes con dermatitis atópica suelen consultarse con médicos de atención primaria, sobre todo personal de medicina general, medicina familiar, medicina interna, medicina de urgencias y pediatría, quienes son una pieza clave para hacer eficiente los sistemas de salud, especialmente en las enfermedades prevalentes. Las metas en esa primera consulta con los médicos de atención primaria son:
- 1. Establecer el diagnóstico adecuado.
- 2. Ofrecer educación al paciente y su familia, además de orientación del tratamiento y cuidados.
- 3. Estimar la gravedad de la enfermedad.
- 4. Iniciar el tratamiento de primera línea.
- 5. Evitar tratamientos innecesarios.
- 6. Ordenar los exámenes pertinentes.
- 7. Definir si requiere o no tratamiento por el especialista.
En este consenso, basados en las recomendaciones internacionales ( https://revista.asocolderma.org.co/index.php/asocolderma/article/view/1508), 5 10, 12 14 las sociaciones médicas; Asociación Colombiana de Alergia Asma e Inmunología (ACAAI), Asociación Colombiana de Dermatología (ASOCOLDERMA), Asociación Colombiana de Dermatología Pediátrica (ACDP), Sociedad Colombiana de Médicos Generales (SOCOMEG), Asociación Colombiana de Medicina Interna (ACMI), Sociedad Colombiana de Medicina Familiar (SOCMEF) y la Sociedad Colombiana de Pediatría (SCP) redactaron un documento práctico y sencillo para que los médicos de atención primaria alcancen los objetivos descritos. Adicionalmente, para que estas recomendaciones sean aplicables, independiente de las particularidades de los diferentes sistemas de salud, el documento contó con la revisión de médicos provenientes de diferentes países de Latinoamérica y delegados de la Sociedad Latinoamericana de Alergia, Asma e Inmunología.
MÉTODOLOGÍA
El panel estuvo conformado por especialistas en dermatitis atópica (Alergólogos y Dermatólogos) y médicos de atención primaria (medicina general, medicina familiar, medicina interna, pediatría), asignados como delegados por las respectivas sociedades científicas. La metodología detallada para el proceso del consenso se describe en la sección material suplementario (Suplemento 1).
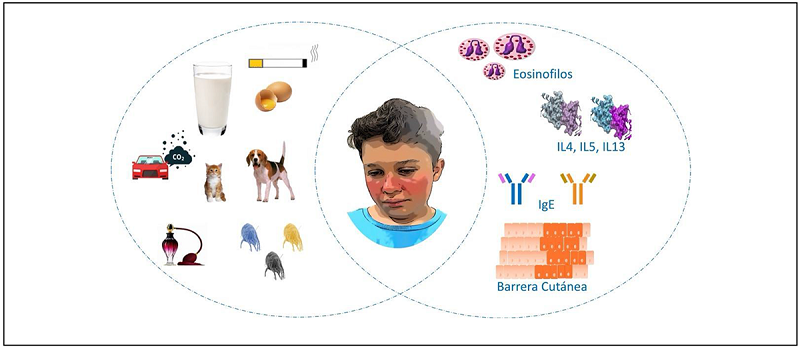
Figura 1.
Factores determinantes del inicio de dermatitis atópica.
Diferentes factores ambientales y genéticos intervienen en la evolución y cronicidad de la dermatitis atópica. La identificación de estos factores permite establecer los tratamientos dirigidos y personalizados, además del pronóstico del paciente.
El consenso contó con siete pasos y se realizó la metodología Delphi para las decisiones del panel: 15
- 1. Recopilación de las dudas por los médicos de atención primaria y especialistas en dermatitis atópica.
- 2. Redacción del manuscrito inicial.
- 3. Conformación del panel de expertos.
- 4. Discusión del manuscrito inicial.
- 5. Aplicabilidad.
- 6. Validación externa (transportabilidad).
- 7. Divulgación de los resultados.
RESULTADOS
Pregunta 1: ¿Cómo se diagnóstica la dermatitis atópica?
El diagnóstico de dermatitis atópica es clínico; la localización y el tipo de lesiones son el punto central para establecer el diagnóstico. Algunas características de la enfermedad ayudan a la aproximación diagnóstica ( Cuadro 1). Los síntomas o signos (xerosis, pitiriasis alba, queilitis, hiperqueratosis folicular, dermografismo blanco, ictiosis, IgE total elevada) confirman la enfermedad, al igual que el antecedente personal o familiar de asma, rinitis, conjuntivitis y alergia alimentaria. Cuadro 1

Las características esenciales deben estar presentes para sospechar la enfermedad. La localización de las lesiones puede variar según la edad (en pacientes menores de 2 años, el predominio es en seguimiento las zonas extensoras, mayores zonas flexoras).
La primera aproximación al paciente debe incluir las respuestas a las preguntas relacionadas con el tipo de lesiones y la temporalidad ( Cuadro 2). Si el paciente no tiene lesiones al realizar el examen físico deberán solicitarse fotos, porque en ocasiones la descripción verbal del paciente puede llevar a confusiones en el diagnóstico. La dermatitis atópica tiene diversos factores asociados con las causas. 16 18 En los niños suele iniciar antes de los 5 años y la tasa de remisión en el tiempo es alta (60 al 90%), persistiendo luego de la pubertad entre el 10 y 40% de los casos. 19 La dermatitis atópica afecta del 5 al 12% de la población adulta, y una proporción de estos pacientes padece síntomas desde la infancia, y en otros inician luego de la segunda década de vida. 20 Puesto que otras enfermedades (dermatitis de contacto) suelen aparecer en este grupo de edad, es necesario considerar exámenes adicionales, como las pruebas de parche, para descartar otros procesos.
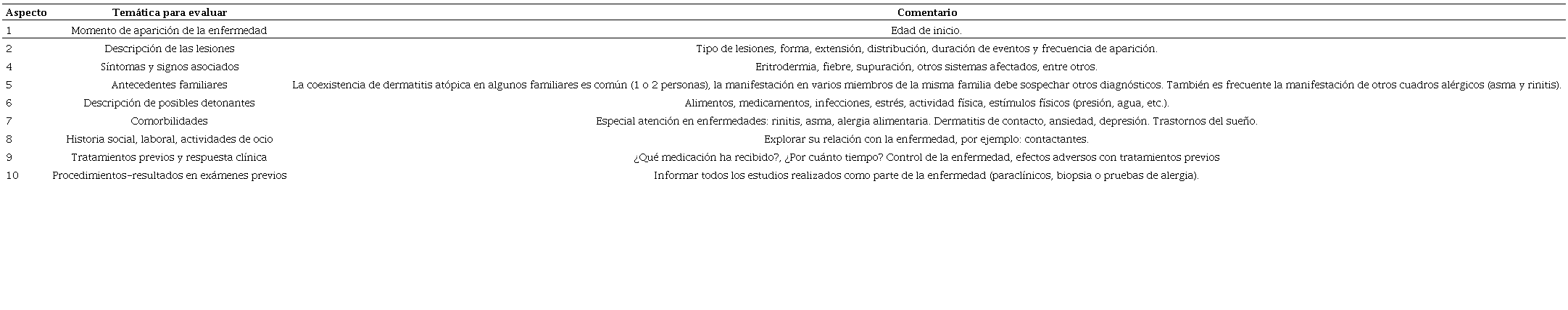
La historia clínica de dermatitis atópica debe considerar varios aspectos que permiten descartar diagnósticos diferenciales y, a la vez, conocer la gravedad de la enfermedad.
En los pacientes con dermatitis atópica suelen expresarse otras enfermedades alérgicas: asma (5-30%), rinitis (10-60%), conjuntivitis (20%) y alergia alimentaria (5-25%). 21, 22 Por tanto, es importante indagar la coexistencia de estas comorbilidades, evaluar la presencia de atopia mediante pruebas cutáneas o IgE específicas séricas, y realizar los estudios pertinentes encaminados al diagnóstico diferencial, por ejemplo la biopsia de piel, en caso necesario.
BARRERAS IDENTIFICADAS:
1) Es frecuente que en la consulta con el especialista lleguen pacientes con diagnóstico incorrecto de dermatitis atópica, especialmente la población adulta. 2) Los pacientes con dermatitis atópica son enviados al especialista antes de evaluar la respuesta al tratamiento de primera línea. 3) La consulta en urgencias y la falta de seguimiento en atención primaria derivan en el deterioro del control de la enfermedad y la calidad de vida del paciente.
SOLUCIÓN:
El mejor reconocimiento y diagnóstico temprano de la enfermedad por los médicos de atención primaria permite la correcta diferenciación de la dermatitis atópica con otros procesos que, aunque también pueden estar acompañados de lesiones cutáneas, tienen un curso y tratamiento diferente. Más adelante se expone un diagrama de flujo y un listado de preguntas decisivas que pueden mejorar la precisión diagnóstica.
Pregunta 2: ¿Qué exámenes deben llevarse a cabo en pacientes con dermatitis atópica?
Algunos exámenes pueden resultar útiles para apoyar el diagnóstico de dermatitis atópica, evaluar los detonantes ambientales, diagnóstico diferencial o definir la selección de terapias sistémicas. 23, 24 El diagnóstico diferencial se establece, frecuentemente, con: infecciones, prurigo, urticaria papular, dermatitis de contacto, dermatitis seborreica, psoriasis, inmunodeficiencias, escabiosis y miliaria.
Los pacientes con dermatitis atópica leve no suelen requerir exámenes paraclínicos para el diagnóstico, pues es predominantemente clínico. Sin embargo, como prueba de apoyo es útil la sensibilización a IgE. En los casos con dermatitis atópica moderada o grave debe considerarse la evaluación de atopia mediante pruebas cutáneas y/o IgE especifica, un hemograma para evaluar el conteo de eosinófilos, IgE total, función renal y hepática. Estos exámenes tienen como objetivo evaluar la inflamación tipo 2 y el estado basal del paciente, en caso de requerir un tratamiento sistémico a futuro. Su solicitud por parte de los médicos de atención primaria agiliza la selección del tratamiento posterior para los especialistas en dermatitis atópica.
A continuación se resumen las pruebas más comunes y cuándo deben practicarse.
Hemograma
-
Indicación: El conteo elevado de eosinófilos confirma la dermatitis atópica. 12, 13, 23 Además, el conteo de leucocitos y otros componentes del examen ayudan a la elección del tratamiento sistémico. El punto de corte varía según la población de estudio, y suele ser más alto en quienes viven en el trópico latinoamericano (> 250 células/mL). 12, 13, 23
-
Recomendación: Su precisión diagnóstica es limitada, porque los valores pueden alterarse por diferentes procesos (asma, rinitis, parasitosis, infecciones).
IgE total
-
Indicación: Las concentraciones elevadas de IgE apoyan la dermatitis atópica. Las concentraciones normales varían de acuerdo con la población de estudio. 25, 26 Para múltiples países Latinoamericanos, las concentraciones >200 UI/mL se consideran elevadas, con mayor especificidad que el valor de 100 UI/mL utilizados en algunos países de Europa y Norteamérica.
-
Recomendación: Si bien el 90% de los pacientes con dermatitis atópica tienen concentraciones elevadas de IgE, su precisión diagnóstica es limitada, porque los valores pueden alterarse por diferentes procesos (asma, rinitis, parasitosis). Las concentraciones dentro de los límites de referencia no descartan la normalidad.
Pruebas cutáneas o séricas de IgE especifica
-
Indicación: La atopia confirma el diagnóstico de dermatitis atópica, permite establecer posibles detonantes del ambiente o la dieta y definir posibles medidas de control. 27 También es útil para el seguimiento del paciente con dermatitis atópica y alergia alimentaria. Una prueba negativa en pacientes menores de 6 años se asocia con mayor probabilidad de remisión. Deben considerarse solo alergenos con sospecha clínica para evitar restricciones innecesarias.
-
Recomendación: Tienen alta sensibilidad, pero valor predictivo positivo moderado, por lo que puede llevar a restricciones innecesarias. Con base en esto, se recomienda que el examen lo solicite solo el especialista en dermatitis atópica.
Pueden considerarse otros exámenes para el diagnóstico diferencial, identificación de comorbilidades y posibles terapias, por ejemplo: biopsia cutánea, que deberá solicitarla el dermatólogo, y en caso de pruebas de parche, pruebas de provocación y dietas de restricción, deberá evaluarlas el alergólogo.
BARRERAS IDENTIFICADAS:
Es frecuente realizar múltiples exámenes de forma genérica en pacientes con dermatitis atópica, y generalmente no aportan información que sugieran cambios en el tratamiento (pruebas de VIH, PCR, biopsias sin clara indicación, entre otros).
RECOMENDACIÓN:
En pacientes con características clínicas sugerentes de dermatitis atópica leve no es necesario realizar exámenes de laboratorio de rutina. En pacientes con dermatitis atópica moderada o grave, el hemograma y la determinación de IgE total son el primer acercamiento costo-efectividad, y se deberán considerarse otros exámenes si el paciente es ideal para recibir tratamiento sistémico. También puede solicitarse el apoyo de un especialista para exámenes que generen restricciones ambientales.
Pregunta 3: ¿Cómo evaluar la gravedad y el control de la dermatitis atópica?
Definir la gravedad o el control de la enfermedad permite evaluar de manera adecuada y eficaz el tratamiento inicial del paciente, además de y apreciar la respuesta al tratamiento prescrito ( Figura 2). 28 30 Se han desarrollado varias escalas (cuestionarios) con este objetivo y validadas en diferentes poblaciones, en idioma castellano. 31 Entre las más utilizadas se encuentran: SCORAD ( Severity Scoring of Atopic Dermatitis), SCORAD objetivo, EASI ( Eczema Area and Severity Index) y POEM ( Patient-Oriented Eczema Measure) y ADCT ( Atopic dermatitis control test). Estas escalas y la explicación de cómo utilizarlas pueden obtenerse de manera libre en la WEB. Otras escalas no específicas de la enfermedad, pero popularmente usadas, son las que utilizan ilustraciones u otro sistema análogo para que el paciente identifique la intensidad del prurito o la afectación de la enfermedad (por ejemplo: intensidad de los síntomas de 1 a 10 puntos, o paleta de colores, dibujos, etc.).

Figura 2.
Diagrama de flujo de tratamiento de pacientes con dermatitis atópica.
El control y la gravedad deben evaluarse mediante escalas clínicas.
En el Cuadro 3 se enlistan dos escalas sencillas, fácilmente aplicables en la consulta, que permiten orientar la gravedad y respuesta del tratamiento. Es importante recalcar que no son las únicas escalas disponibles y su elección, entre otros factores, depende de las preferencias del médico o el enfoque clínico deseado en la consulta. El SCORAD está validado en pacientes mayores de 2 años. La diferencia mínima clínicamente relevante (DMCR) es de 8 puntos; y este valor es importante porque, como su nombre lo indica, es el puntaje mínimo que debe haber al comparar dos puntajes, por ejemplo: entre una cita y la siguiente para considerar si hubo un cambio significativo de mejora (reducción mínima de 8 puntos), empeoramiento (aumento de mínimo 8 puntos), o sin cambio significativo (cambios en cualquier dirección menor de 7 puntos). Se considera control adecuado cuando el paciente tiene menos de 20 puntos.

Existen varias escalas clínicas para evaluar el control de la dermatitis atópica.
El ADCT considera el control subjetivo del paciente. Está validada en pacientes mayores de 12 años y se encuentran en desarrollo estudios para menores de 12 años. La DMCR es de 5 puntos. Se considera control adecuado cuando el paciente tiene 6 puntos o menos.
BARRERAS IDENTIFICADAS:
Las escalas clínicas de pacientes con dermatitis atópica son poco utilizadas por los médicos de atención primaria, lo que dificulta establecer claramente la gravedad del cuadro y la necesidad de escalonamiento terapéutico.
RECOMENDACIÓN:
Las escalas permiten el uso de un idioma universal en el equipo médico y provee la comunicación entre los diferentes niveles de atención, lo que agiliza el tratamiento adecuado del paciente. El acceso a través de páginas WEB, aplicaciones de celular, etc., facilita el uso de las escalas. Es necesario que los especialistas en dermatitis atópica impartan cursos de escalas entre los médicos de atención primaria.
Pregunta 4; ¿qué debe evitar el paciente con dermatitis atópica?
El objetivo del tratamiento está enfocado en el cuidado de la piel y el control del proceso inflamatorio. Para ello deben considerarse diversos protocolos de forma conjunta: humectación de la piel, evitar los detonantes y controlar la inflamación. La decisión del esquema de tratamiento dependerá de la gravedad de los síntomas, por lo que es importante utilizar las escalas clínicas.
Es frecuente que los pacientes con dermatitis atópica relacionen sus síntomas con múltiples estímulos: alimentos, actividad física, tratamientos médicos, etc; 32, 33 por lo tanto, deben evaluarse de forma individual los detonantes sospechosos de cada paciente. Si el paciente asocia la exacerbación de los síntomas con algún estímulo, es necesario preguntar si las exacerbaciones cutáneas ocurren también de forma espontánea o solo cuando se expone a un determinado estímulo. También es importante preguntar si el evento ocurre cuando se expone a dicho estímulo o solo en ocasiones. Si el paciente tiene exacerbaciones espontáneas y a veces ocurre con el estímulo sospechoso y otras veces no, es poco probable que ese estímulo realmente tenga una asociación causal.
No deben realizarse recomendaciones genéricas, por ejemplo: evitar el contacto con mascotas, omitir el consumo de algún alimento o restringir actividades físicas, a menos que haya evidencia clara de su relación con los síntomas. Es frecuente que los pacientes con dermatitis atópica sospechen de un alimento, pero rara vez son relevantes clínicamente; 32 la sensibilización a IgE se estima en el 10 al 40% de los pacientes con dermatitis atópica, pero menos de 30% de los casos tienen relevancia clínica, aunque esta cifra puede variar según los grupos de edad. 32 Si el paciente con dermatitis atópica leve sospecha de un alimento específico y no ha tenido control clínico de la enfermedad con el tratamiento farmacológico, el médico de atención primaria deberá considerar su envío al especialista. Si existen barreras para el acceso al especialista, puede considerarse realizar restricciones por un tiempo definido (un mes) con el alimento sospechoso y llevar a cabo una evaluación mediante escalas clinimétricas antes y después de la restricción. Si el cambio en el puntaje de la escala supera de forma favorable la DMCR deberá evitarse el alimento hasta que el especialista evalúe al paciente, de lo contrario se debe retirar la restricción o de ser necesario remitir a un especialista en dermatitis atópica ( Cuadro 4). En el caso de las mascotas, también se desaconseja realizar restricciones a menos que se compruebe la relevancia clínica mediante estudios de alergología.

Causas más frecuentes que sugieren el envío de un paciente con dermatitis atópica con el especialista en alergología o dermatología
BARRERAS IDENTIFICADAS:
Frecuentemente, los pacientes con dermatitis atópica realizan restricciones. En ocasiones, estas restricciones son apoyadas por los médicos de atención primaria, incluso por los especialistas en dermatitis atópica, sin comprobar su relevancia clínica ni tomar en cuenta la carga de la enfermedad en la calidad de vida.
SOLUCIÓN:
Evitar las restricciones sin comprobación de relevancia clínica. En caso de identificar un detonante que posiblemente se relacione con el cuadro clínico, realizar la evaluación clínica del impacto de la restricción y, de ser necesario, remitir al especialista.
Pregunta 5: ¿Cómo realizar los cuidados de la piel?
Una de las metas más importantes en el tratamiento de la dermatitis atópica es intentar recuperar la barrera cutánea, o por lo menos reducir y evitar el daño presente ( Figura 2). 34, 35 Algunas recomendaciones prácticas para conseguir este objetivo son:
- 1. Baños de corta duración (menos de 5 minutos), con agua tibia o ligeramente fría, y evitar el uso frecuente de jabones alcalinos.
- 2. El secado debe realizarse delicadamente y evitar frotar con toallas ásperas.
- 3. Luego de practicar actividades que produzcan sudoración o exposición a un detonante (gato, polen, etc.), tomar un baño.
- 4. Aplicar humectantes diariamente.
- 5. Mantener las uñas cortas y limpias.
- 6. Evitar el uso de productos irritantes: herbales, perfumes, jabones astringentes (alcalinos), alcohol y sus derivados, etcétera.
- 7. En caso de exposición prolongada al sol (más de 15 minutos), utilizar bloqueador solar indicado para la edad.
- 8. Si el prurito es intenso, utilizar guantes acolchonados para evitar el rascado durante el sueño.
Entre estas medidas, la humectación cutánea es la única que cuenta con alto nivel de evidencia; 36, 37 sin embargo, todas pueden recomendarse en los pacientes con dermatitis atópica, pues producen un efecto potencial positivo y no suponen mayores riesgos o costos. En algunos pacientes, ciertas medidas son más fáciles de realizar que otras. 38 Por lo tanto, deben proponerse las opciones y que realice las que sean viables en su vida diaria.
La humectación cutánea se indica en todos los pacientes con dermatitis atópica, independientemente de la gravedad. La frecuencia de uso de los humectantes cutáneos depende del tipo de humectante aplicado y la gravedad de los síntomas. Tomando en cuenta la amplia variedad de hidratantes cutáneos, este panel se abstiene de realizar recomendaciones específicas, pero es necesario conocer las opciones viables para el paciente por costos, disponibilidad y preferencias. Es importante indicar que sean libres de potenciales irritantes (lanolina, fragancias e isotiazolinonas). La vaselina tiene un alto índice de humectación y suele ser bastante económica, pero su consistencia suele ser poco agradable para los pacientes.26 Otros humectantes cutáneos pueden mantener la humectación por 24 horas con solo una o dos aplicaciones; sin embargo, su costo puede ser superior a otros que ofrecen el mismo resultado, pero con 3 o 4 aplicaciones al día. Por tanto, la elección del humectante cutáneo se basa en el punto de vista de cada paciente. La eficacia de la combinación de varios humectantes cutáneos no ha demostrado mayor eficacia que el uso de un solo humectante con buen apego.
BARRERAS:
En los pacientes con dermatitis atópica es usual la recomendación de múltiples medidas de restricción; aun así, poco se educa sobre medidas básicas del cuidado de la piel.
SOLUCIÓN:
Seleccionar las medidas para el cuidado de la piel, además de las preferencias del paciente, explicando los beneficios, incomodidades y posibles costos, permite establecer el tratamiento adecuado y con mejor apego.
Pregunta 6: ¿Cómo debe indicarse la farmacoterapia por vía tópica?
En la actualidad existen múltiples tratamientos antiinflamatorios tópicos que están al alcance de los médicos de atención primaria: esteroides tópicos, inhibidores de calcineurina e inhibidores de la fosfodiesterasa 4. 39, 40
Esteroides tópicos:
Existen diferentes tipos de esteroides disponibles, abarcarlos de forma individual, se escapa del objetivo de este estudio ( Figura 3). Los esteroides tópicos disponibles cuentan con diferentes vehículos (ungüento, crema, emulsión, espuma, loción, etc.). La elección depende de tres factores: 1) extensión del área afectada, 2) localización, en parte de la potencia deseada, y 3) tolerancia del paciente. En ocasiones, la elección basada en estos tres factores puede no coincidir, por ejemplo: un área afectada extensa sugiere la aplicación de una loción, pero la localización podría referir la indicación de una crema. En esos casos debe seleccionarse el tratamiento que permita simplificar el manejo del paciente y solo en casos puntuales introducir dos terapias tópicas diferentes. Aunque los esteroides de mayor potencia (clobetasol o betametasona) suelen tener un efecto clínico rápido, su uso repetitivo y/o por largo tiempo puede generar efectos adversos, especialmente en la cara o la zona genital. En la Figura 3 se indican sugerencias de acuerdo con las características clínicas de los pacientes. Entre los efectos adversos más frecuentes se incluyen: atrofia cutánea, hipopigmentación, estrías, neovascularización superficial y absorción sistémica. Debe evitarse, en lo posible, la aplicación de esteroides tópicos en los párpados o la cara.
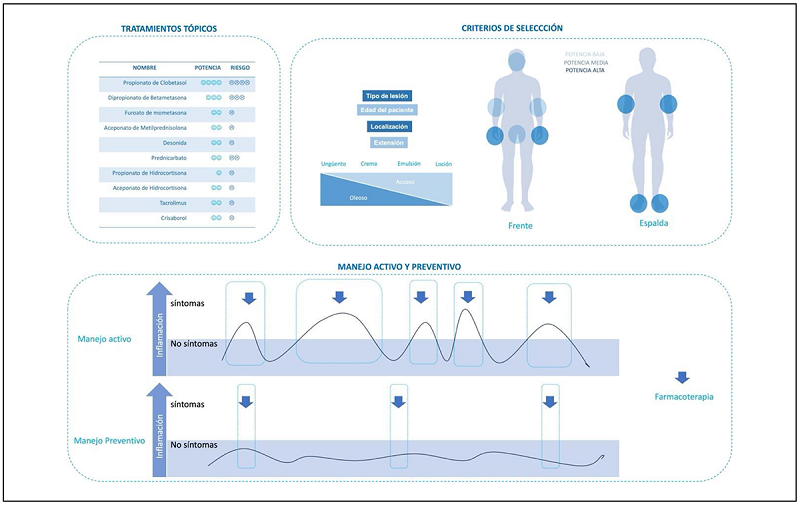
Figura 3.
Farmacoterapia por vía tópica en pacientes con dermatitis atópica.
La potencia y el riesgo de cada molécula depende de la concentración del principio activo, el vehículo utilizado y la extensión de la aplicación ( 3A y 3B). Tomando en cuenta estos tres factores, debe seleccionarse el tratamiento antiinflamatorio. OOOO: Muy alto, OOO: alto, OO: moderado, O: bajo. El tratamiento activo se prescribe durante las exacerbaciones y el preventivo o proactivo se indica de forma programada (dos veces por semana con esteroide tópico o tacrolimus), en los puntos corporales donde el paciente sufra mayor recurrencia ( 3C). Crisaborol se aplica dos veces al día por un mes, y posteriormente una vez al día, como tratamiento de mantenimiento.
Inhibidores de calcineurina e inhibidores de fosfodiesterasa:
Los inhibidores de calcineurina (pimecrolimus, tacrolimus) y los inhibidores de la fosfodiesterasa (crisaborol) son antiinflamatorios tópicos no esteroideos que generan menor riesgo de efectos adversos. El apego al tratamiento puede afectarse por la sensación de calor en el área de aplicación, que ocurre en los primeros días, sobre todo con los inhibidores de calcineurina. Los inhibidores de calcineurina y fosfodiesterasa tienen una potencia semejante a los esteroides de mediana y baja potencia, por eso suelen indicarse en pacientes con síntomas leves o moderados.
En la elección del tratamiento debe considerarse:
- 1. Localización del área afectada: La cara, la región genital, el cuello y los pliegues tienen una piel más delgada, lo que facilita la penetración del tratamiento tópico, por lo que deben indicarse tratamientos de baja potencia. En las áreas pilosas se recomienda la aplicación de lociones o tratamientos de predominio acuoso; esto facilita la dispersión en la zona y, por su rápida evaporación, suele no afectar negativamente los folículos pilosos ( Figura 3). En zonas de piel gruesa, como las palmas, plantas o codos, se indican vehículos más oleosos: crema o ungüentos.
- 2. Tipo de lesiones: En las lesiones hiperqueratósicas y liquenificadas, o en piel gruesa, se prefiere prescribir tratamientos oleosos (ungüentos), porque suelen ser de mayor potencia.
- 3. Extensión: En pacientes amplia superficie afectada debe indicarse tratamientos acuosos, porque facilitan cubrir una superficie más extensa.
- 4. Tolerancia del paciente: El apego al tratamiento puede verse limitado, al igual que la respuesta clínica, si al paciente le desagrada la consistencia del tratamiento recibido, si ha sufrido efectos adversos o los síntomas han empeorado.
- 5. Gravedad de las lesiones: La gravedad de las lesiones hace necesario considerar tratamientos tópicos de mayor potencia; sin embargo, deben considerarse los criterios descritos para evitar la aparición de efectos adversos o complicaciones.
Aunque no existen pautas específicas demostradas para todos los espectros clínicos posibles (extensión amplia, lesiones graves, lesiones húmedas), teniendo en cuenta los criterios anteriores, pueden elegirse diferentes tratamientos tópicos, siempre que cumplan con mayor probabilidad de eficacia, apego y seguridad para el paciente. Si bien se prefiere mantener el tratamiento lo más simple posible para mejorar el apego, en ocasiones pueden requerirse dos tratamientos antiinflamatorios tópicos diferentes para tratar otro tipo de lesiones en diferentes localizaciones.
De acuerdo con la actividad de las lesiones, debe explicarse al paciente dos posibles esquemas de tratamiento: un esquema activo, que se indica durante las exacerbaciones y consiste en administrar una o dos veces al día por 5 a 14 días el tratamiento tópico. 14 Luego de controlar o desaparecer la exacerbación, debe indicarse un esquema preventivo o proactivo, que consiste en administrar el tratamiento en las zonas donde existen más lesiones, de forma espaciada, ya sea dos o tres veces a la semana, ajustando la frecuencia según el control clínico cada 3 a 6 meses.
BARRERAS IDENTIFICADAS:
A pesar de la amplia variedad de tratamientos tópicos disponibles, existe poca información de los esquemas de aplicación o los criterios de elección de la terapia. En muchas ocasiones el tratamiento se aplica solo durante las exacerbaciones.
SOLUCIÓN:
Conocer los principales factores a tener en cuenta en la elección del tratamiento, puede mejorar sustancialmente el apego y la efectividad clínica.
Pregunta 7: ¿Cuándo enviar a un paciente con el especialista en dermatitis atópica?
En el Cuadro 4 se exponen los momentos en que debe considerarse enviar a un paciente con el especialista. Los pacientes con dermatitis atópica, independiente de su gravedad, deben recibir tratamiento oportuno y rápido por parte de los médicos de atención primaria. Cuando el tratamiento tópico no alcanza los objetivos planteados o muestra riesgos para el paciente, debe considerarse su envío con el especialista en dermatitis atópica (alergólogos o dermatólogos). Incluso, en caso de dudas del diagnóstico o existan comorbilidades que repercutan en la calidad de vida del paciente, es importante enviar al paciente con el alergólogo o dermatólogo, teniendo en cuenta el tipo de diagnóstico diferencial requerido (necesidad de biopsia) y sus comorbilidades (asma, alergia alimentaria, rinitis alérgica).
BARRERAS IDENTIFICADAS:
Es frecuente la remisión temprana a especialistas en dermatitis atópica sin haber brindado tratamiento de primera línea. Esto genera un congestionamiento en los niveles de atención secundaria. También es frecuente el envío tardío con los especialistas en dermatitis atópica, lo que agrava la enfermedad cutánea y que genera un efecto negativo en la calidad de vida de los pacientes.
SOLUCIÓN:
Reconocer a los médicos de atención primaria como un pilar fundamental en el manejo de pacientes con dermatitis atópica, valorando su papel en la implementación del tratamiento inicial y en la decisión oportuna de remitir al especialista cuando sea necesario para garantizar una atención integral y complementaria.
Pregunta 8. ¿Qué otros tratamientos están disponibles?
Se han propuesto múltiples tratamientos en pacientes con dermatitis atópica. Sin embargo, algunos requieren consideraciones especiales para su indicación, 41 44 por lo que no se recomienda su uso rutinario por parte de los médicos de atención primaria. Además, su conocimiento permite herramientas para estos médicos, y en caso de atender a un paciente que esté recibiendo este tipo de tratamiento, pueda apoyar tanto al paciente como al especialista a detectar tempranamente efectos adversos potenciales de la medicación. A continuación se enlistan algunos tratamientos disponibles.
Esteroides sistémicos:
Los esteroides sistémicos han demostrado alta eficacia en la mayoría de los pacientes con dermatitis atópica. Actualmente, se recomienda en pacientes con cuadros agudos graves que no responden al tratamiento de primera línea. No existe un acuerdo unánime del mejor esquema de tratamiento; sin embargo, entre más cortos sean los periodos, generan menor riesgo para el paciente. Adicionalmente, entre mayor sea la dosis o el tiempo de tratamiento, se requieren esquemas de desmonte más prolongados, en ocasiones con acompañamiento estrecho por los riesgos consecuentes. Es recomendación del panel, que en caso de atender a un paciente que haya recibido un esteroide sistémico (oral o parenteral) al año, a pesar de estar recibiendo adecuadamente la terapia tópica, enviar al especialista en dermatitis atópica y solicitar estudios paraclínicos de control respectivos, para evaluar la función renal (creatinina y BUN) y hepática (AST, ALT, bilirrubina total y directa), y determinación de leucocitos (hemograma con diferencial); además, si ha recibido tratamiento por tiempo prolongado, deberá considerarse evaluar las concentraciones de cortisol y atención por parte del personal de endocrinología.
Inmunosupresores sistémicos:
Los pacientes que no responden al tratamiento tópico, la administración de ciclosporina, metotrexato, azatioprina, entre otros, ha demostrado eficacia, y el correcto seguimiento puede reducir el riesgo de efectos adversos. 5 10, 12 14 Se recomienda que los pacientes que requieran alguno de estos tratamientos sean evaluados por un especialista en dermatitis atópica. Si el médico de atención primaria atiende a un paciente que recibe este tipo de tratamientos y lleva más de 6 meses sin control de estudios paraclínicos de función renal, hepática y hemograma, se sugiere solicitar los exámenes y enviar con el especialista. Si alguno de los exámenes resulta alterado, es importante valorar el riesgo-beneficio y considerar la suspensión hasta ser valorado por el especialista. La ciclosporina es el único tratamiento que puede indicarse durante el embarazo, sopesando los riesgos versus beneficios.
Fototerapia:
La fototerapia ha demostrado efectividad en el tratamiento de la dermatitis atópica. 5 10, 12 14 Su indicación y ejecución debe efectuarla personal adiestrado, por lo que se recomienda la evaluación por personal de Dermatología. Entre las limitaciones se encuentran: necesidad de un centro especializado que disponga de la cámara para fototerapia y requerimiento de varias sesiones a la semana, lo que puede limitar el apego del paciente. No es necesario realizar exámenes de control para esta terapia.
Dupilumab:
Actúa sobre la inflamación tipo 2, bloqueando las interleuquinas 4 y 5. 5 10, 12 14 Su efectividad es mayor que los inmunosupresores y los efectos adversos son significativamente inferiores; además, tiene en otras alergias (rinitis y asma). Entre las limitaciones de su indicación se incluye el alto costo y algunos efectos adversos (eritema facial, ojo seco y conjuntivitis). Los médicos de atención primaria no requieren realizar exámenes de control si reciben pacientes con esta terapia.
Inhibidores JAK:
Los inhibidores de las Janus-Kinasas (inh-JAK) son un conjunto de medicamentos que bloquean la señalización intracelular. Actualmente, existen varios protocolos disponibles en pacientes con dermatitis atópica: Abrocitinib, Baricitinib y Upadacitinib. 5 10, 12 14 Son más efectivos que los inmunosupresores y tienen un efecto rápido en el control del prurito. Entre las limitaciones para su uso se encuentra su alto costo y algunos efectos adversos: infecciones leves de la vía respiratoria superior. Si los médicos de atención primaria evalúan a un paciente que recibe algún inh-JAK por más de 6 meses, sin ninguna evaluación de la función renal o hepática, hemograma y perfil lipídico, se sugiere llevar a cabo estos exámenes y enviarlo al especialista. Además, es importante indagar acerca del uso de anticonceptivos.
Inmunoterapia alérgeno-específica:
Algunas guías y metaanálisis recomiendan que la inmunoterapia con alergenos es útil en el tratamiento de la dermatitis atópica. 14, 44 Este protocolo debe indicarlo personal de Alergología, cuando el paciente tiene dermatitis atópica y otras comorbilidades alérgicas. Por su parte, los médicos de atención primaria no requieren efectuar exámenes de control en estos pacientes.
Antihistamínicos:
Su indicación en pacientes con dermatitis atópica aún se discute. La mayor parte de las guías desaconseja su uso rutinario para el tratamiento de la dermatitis atópica, aunque puede ser útil cuando existen algunas comorbilidades, por ejemplo, rinitis alérgica.
Otros tratamientos:
Los bióticos (probióticos, prebióticos, etc.), el omalizumab y la acupuntura se han propuesto como tratamiento complementario en pacientes con dermatitis atópica; sin embargo, su repercusión clínica no está claramente documentada, por lo que no está recomendado su uso rutinario. 5 10, 12 14
BARRERAS IDENTIFICADAS:
Los antihistamínicos siguen prescribiéndose frecuentemente en pacientes con dermatitis atópica, a pesar de la baja evidencia. No se realizan los controles necesarios para evitar efectos adversos de ciertas terapias sistémicas.
SOLUCIÓN:
Entender la necesidad de la evaluación del especialista en dermatitis atópica en los pacientes ayuda a los médicos de atención primaria en la toma de decisiones para la remisión; además, pueden llevar a cabo estudios de control para detectar tempranamente efectos adversos y establecer el tratamiento oportuno, por ejemplo suspensión de la terapia.
Pregunta 9: ¿Cómo tratar a los grupos especiales?
Mujeres embarazadas y lactancia:
Se siguen los pasos descritos previamente, pero no deben indicarse inmunosupresores sistémicos en mujeres embarazadas o durante la lactancia; tampoco se recomienda el uso de inh-JAK o Dupilumab. En situaciones especiales puede considerarse la prescripción de ciclosporina y fototerapia.
Tratamiento hospitalario:
Entre el 5 y 15% de los pacientes con dermatitis atópica han asistido, al menos una vez, al servicio de Urgencias, debido a falta de control del cuadro clínico, complicaciones o búsqueda de atención rápida 24, 45 Durante su estancia en Urgencias o en el hospital, los pacientes deben recibir las pautas de tratamiento anterior, considerar el ciclo de esteroides sistémicos y solicitar interconsulta con el especialista en dermatitis atópica. Si el paciente no ha iniciado este protocolo, puede hacerlo en el centro de salud y optimizarlo para evitar recurrencias. El buen control de la dermatitis atópica reduce de forma significativa nuevas asistencias a los centros hospitalarios. Los signos de alarma que sugieren una complicación inminente incluyen: 1) 50% o más de la superficie cutánea afectada, con lesiones húmedas o eritrodermia, 2) sobreinfección cutánea grave, extensa o diseminada, 3) sepsis, 4) fiebre por infección cutánea o de origen desconocido, 5) afectación de otro sistema (respiratorio, renal, etcétera), 6) limitación para realizar actividades rutinarias o incapacidad para seguir el tratamiento prescrito, y 8) evaluación del médico tratante, quien determine deterioro rápido.
BARRERAS IDENTIFICADAS:
El tratamiento de pacientes adultos, mujeres embarazadas y en periodo de lactancia con dermatitis atópica genera temores por el riesgo de recaídas, incluso la suspensión precoz del tratamiento, debido a los efectos adversos. La mayoría de los pacientes que aún no reciben tratamiento básico para la dermatitis atópica asisten al servicio de Urgencias porque no encuentran un acceso rápido.
SOLUCIÓN:
Aunque el tratamiento del paciente adulto, la mujer embarazada o durante lactancia sugiere algunas particularidades, sigue los mismos pasos descritos y puede reducir los requerimientos de tratamiento hospitalario. 21, 22
CONCLUSIONES
Existen muchos mitos y creencias acerca de la dermatitis atópica. El consenso logró identificar diferentes barreras que impiden al médico de atención primaria establecer el tratamiento correcto de los pacientes con dermatitis atópica. Para cada una de estas barreras se ofrecen recomendaciones específicas, basadas en diferentes guías disponibles actualmente a nivel global. La aplicación del consenso puede mejorar las habilidades de los médicos de atención primaria para atender a los pacientes con dermatitis atópica, evitar retrasos con remisiones innecesarias o el inicio del tratamiento inadecuado.
Agradecimientos
A los médicos y especialistas que contribuyeron al desarrollo de este consenso y a las sociedades participantes. A la Asociación Colombiana de Alergia, Asma e Inmunología (ACAAI), la Sociedad Colombiana de Dermatología (ASOCOLDERMA) y a sus financiadores: laboratorio PFIZER, y laboratorio SANOFI.
REFERENCIAS
Borzutzky A, Larco JI, Luna PC, McElwee E, et al. Atopic Dermatitis in Latin America: A Roadmap to Address Data Collection, Knowledge Gaps, and Challenges. Dermatitis. 2022; 33 (6S): S83-S91.
Sánchez J, Ale IS, Angles MV, Fogelbach GG, et al. Healthcare Disparities in Atopic Dermatitis in Latin America: A Narrative Review. Dermatol Ther (Heidelb). 2022: 1-18.
Sánchez J, Cherrez-Ojeda I, Galvan C, Garcia E, et al. The Unmet Needs in Atopic Dermatitis Control in Latin America: A Multi-disciplinary Expert Perspective. Dermatol Ther (Heidelb). 2021; 11 (5): 1521-40.
Sacotte R, Silverberg JI. Epidemiology of adult atopic dermatitis. Clin Dermatol. 2018; 36 (5): 595-605.
Wollenberg A, Kinberger M, Arents B, Aszodi N, et al. European guideline (EuroGuiDerm) on atopic eczema - part II: non-systemic treatments and treatment recommendations for special AE patient populations. J Eur Acad Dermatol Venereol. 2022; 36 (11): 1904-26.
Wollenberg A, Kinberger M, Arents B, Aszodi N, et al. European guideline (EuroGuiDerm) on atopic eczema: part I - systemic therapy. J Eur Acad Dermatol Venereol. 2022; 36 (9): 1409-31.
Larenas-Linnemann D, Rincón-Pérez C, Luna-Pech JA, Macías-Weinmann A, et al. [Guidelines on atopic dermatitis for Mexico (GUIDAMEX): using the ADAPTE methodology]. Gac Med Mex 2023; 158 (Suplement 2): 1-116.
Sidbury R, Alikhan A, Bercovitch L, Cohen DE, et al. Guidelines of care for the management of atopic dermatitis in adults with topical therapies. J Am Acad Dermatol. 2023; 89 (1): e1-e20.
Katoh N, Ohya Y, Ikeda M, Ebihara T, Katayama I, Saeki H, et al. Japanese guidelines for atopic dermatitis 2020. Allergol Int. 2020; 69 (3): 356-69.
Ardusso L, Castro CC, De Gennaro M, Hermida D, et al. Guías para el Diagnóstico y Tratamiento de la Dermatitis Atópica 2019. Archivos de Alergia e Inmunología Clínica. 2020; 51: 1-76.
Sánchez J, Toro Y, Cardona R. Clinical impact in the real life of guidelines recommendations for atopic dermatitis in a tropical population (TECCEMA cohort). Rev Alerg Mex. 2017; 64 (3): 260-9.
Sánchez J, Páez B, Macías-Weinmann A, De Falco A. [Key points for the management of dermatitis in Latin America. The SLAAI Consensus]. Rev Alerg Mex. 2015; 62 (3): 226-33.
Sánchez J, Páez B, Macías A, Olmos C, et al. Atopic dermatitis guideline. Position paper from the Latin American Society of Allergy, Asthma and Immunology. Rev Alerg Mex. 2014; 61 (3): 178-211.
Chu DK, Schneider L, Asiniwasis RN, Boguniewicz M, et al. Atopic dermatitis (eczema) guidelines: 2023 American Academy of Allergy, Asthma and Immunology/American College of Allergy, Asthma and Immunology Joint Task Force on Practice Parameters GRADE- and Institute of Medicine-based recommendations. Ann Allergy Asthma Immunol. 2023.
Okoli C, D. Pawlowski S. The Delphi method as a research tool: an example, design considerations and applications. IM 2004; 42 (1): 15-29.
Chang A, Robison R, Cai M, Singh AM. Natural History of Food-Triggered Atopic Dermatitis and Development of Immediate Reactions in Children. J Allergy Clin Immunol Pract. 2016; 4 (2): 229-36.e1.
Carlsten C, Dimich-Ward H, Ferguson A, Watson W, et al. Atopic dermatitis in a high-risk cohort: natural history, associated allergic outcomes, and risk factors. Ann Allergy Asthma Immunol. 2013; 110 (1): 24-8.
Ricci G, Patrizi A, Baldi E, Menna G, et al. Long-term follow-up of atopic dermatitis: retrospective analysis of related risk factors and association with concomitant allergic diseases. J Am Acad Dermatol. 2006; 55 (5): 765-71.
Kim JP, Chao LX, Simpson EL, Silverberg JI. Persistence of atopic dermatitis (AD): A systematic review and meta-analysis. J Am Acad Dermatol. 2016; 75 (4): 681-7.e11.
Arruda LK, Campos Yang A, Aoki V, Fachini Jardim Criado R, et al. Clinical features and disease management of adult patients with atopic dermatitis receiving care at reference hospitals in Brazil: the ADAPT Study. J Investig Allergol Clin Immunol. 2021; 31 (3): 236-245.
Cheng BT, Silverberg NB, Silverberg JI. Association of Childhood Atopic Dermatitis With Atopic and Nonatopic Multimorbidity. Dermatitis. 2021: 32 (4): 214-219.
Silverberg JI. Comorbidities and the impact of atopic dermatitis. Ann Allergy Asthma Immunol. 2019; 123 (2): 144-51.
Sánchez J, Sánchez MR, Macías-Weinmann A, Barreto B, et al. Systematic review about 10 interventions in dermatitis. A document from the Latin American Society of Allergy, Asthma, and Immunology. Rev Alerg Mex. 2019; 66 (4): 426-55.
Sánchez J, Sánchez A, Cardona R. Particular characteristics of atopic eczema in tropical environments. The Tropical Environment Control for Chronic Eczema and Molecular Assessment (TECCEMA) cohort study. An Bras Dermatol. 2017; 92 (2): 177-83.
Amaral AFS, Newson RB, Abramson MJ, Antó JM, et al. Changes in IgE sensitization and total IgE levels over 20 years of follow-up. J Allergy Clin Immunol. 2016; 137 (6): 1788-95.e9.
Caraballo L, Zakzuk J, Lee BW, Acevedo N, et al. Particularities of allergy in the Tropics. World Allergy Organ J. 2016; 9: 20.
Ansotegui IJ, Melioli G, Canonica GW, Caraballo L, et al. IgE allergy diagnostics and other relevant tests in allergy, a World Allergy Organization position paper. World Allergy Organ J. 2020; 13 (2): 100080.
Chalmers JR, Thomas KS, Apfelbacher C, Williams HC, et al. Report from the fifth international consensus meeting to harmonize core outcome measures for atopic eczema/dermatitis clinical trials (HOME initiative). Br J Dermatol. 2018; 178 (5): e332-e41.
Lam M, Spuls PI, Leshem YA, Gerbens LAA, et al. Reporting of Harmonising Outcome Measures for Eczema (HOME) core outcome set instruments in randomized clinical trials for systemic treatments in atopic dermatitis. Br J Dermatol. 2023; 189 (4): 494-6.
Williams HC, Schmitt J, Thomas KS, Spuls PI, et al. The HOME Core outcome set for clinical trials of atopic dermatitis. J Allergy Clin Immunol. 2022; 149 (6): 1899-911.
Restrepo C, Valencia C, Giraldo A, Tamayo S, et al. Instrumentos de evaluación de la calidad de vida en dermatología. Iatreia. 2012; 26 (4): 467-75.
Christensen MO, Barakji YA, Loft N, Khatib CM, et al. Prevalence of and association between atopic dermatitis and food sensitivity, food allergy and challenge-proven food allergy: A systematic review and meta-analysis. J Eur Acad Dermatol Venereol. 2023; 37 (5): 984-1003.
Tamagawa-Mineoka R, Katoh N. Atopic Dermatitis: Identification and Management of Complicating Factors. Int J Mol Sci. 2020; 21 (8).
Sala-Cunill A, Lazaro M, Herráez L, Quiñones MD, et al. Basic Skin Care and Topical Therapies for Atopic Dermatitis: Essential Approaches and Beyond. J Investig Allergol Clin Immunol. 2018; 28 (6): 379-91.
Fukuie T, Hirakawa S, Narita M, Nomura I, et al. Potential preventive effects of proactive therapy on sensitization in moderate to severe childhood atopic dermatitis: A randomized, investigator-blinded, controlled study. J Dermatol. 2016; 43 (11): 1283-92.
Sach TH, Lartey ST, Davies C, Chalmers JR, et al. Emollients for preventing atopic eczema: Cost-effectiveness analysis of the BEEP trial. Clin Exp Allergy. 2023; 53 (10): 1011-9.
Kelleher MM, Phillips R, Brown SJ, Cro S, et al. Skin care interventions in infants for preventing eczema and food allergy. Cochrane Database Syst Rev. 2022; 11 (11): CD013534.
Maleki-Yazdi KA, Heen AF, Zhao IX, Guyatt GH, et al. Values and Preferences of Patients and Caregivers Regarding Treatment of Atopic Dermatitis (Eczema): A Systematic Review. JAMA Dermatol. 2023; 159 (3): 320-30.
Kleinman E, Laborada J, Metterle L, Eichenfield LF. What's New in Topicals for Atopic Dermatitis? Am J Clin Dermatol. 2022; 23 (5): 595-603.
Diaz A, Guttman-Yassky E. Topical agents for the treatment of atopic dermatitis. Expert Rev Clin Immunol. 2019; 15 (4): 369-82.
Chovatiya R, Paller AS. JAK inhibitors in the treatment of atopic dermatitis. J Allergy Clin Immunol. 2021; 148 (4): 927-40.
Drucker AM, Morra DE, Prieto-Merino D, Ellis AG, et al. Systemic Immunomodulatory Treatments for Atopic Dermatitis: Update of a Living Systematic Review and Network Meta-analysis. JAMA Dermatol. 2022; 158 (5): 523-32.
Drucker AM, Eyerich K, de Bruin-Weller MS, Thyssen JP, et al. Use of systemic corticosteroids for atopic dermatitis: International Eczema Council consensus statement. Br J Dermatol. 2018; 178 (3): 768-75.
Yepes-Nuñez JJ, Guyatt GH, Gómez-Escobar LG, Pérez-Herrera LC, et al. Allergen immunotherapy for atopic dermatitis: Systematic review and meta-analysis of benefits and harms. J Allergy Clin Immunol. 2023; 151 (1): 147-58.
Herrera-Sánchez DA, Hernández-Ojeda M, Vivas-Rosales IJ. [Epidemiological study on atopic dermatitis in Mexico]. Rev Alerg Mex. 2019; 66 (2): 192-204.
Financiamiento
Author notes
*Correspondencia: Jorge Sánchez. jorgem.sanchez@udea.edu.co
Conflict of interest declaration
El presente documento fue financiado por medio de una convocatoria abierta realizada por el Laboratorio NOVARTIS a través de concurso. Novartis no participó en la redacción del manuscrito, las reuniones de trabajo o la conformación del panel de expertos.
