Artigos Originais
Fragilidades que afastam e desafios para fixação dos médicos da Estratégia de Saúde da Família
Vulnerabilities that push away and challenges for the establishment of doctors in Family Health Strategy
Debilidades que alejan y retos para la fijación de médicos de la Estrategia de Salud de la Familia
Fragilidades que afastam e desafios para fixação dos médicos da Estratégia de Saúde da Família
Revista Família, Ciclos de Vida e Saúde no Contexto Social, vol. 1, Sup., pp. 216-227, 2021
Universidade Federal do Triângulo Mineiro

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 28 Abril 2020
Aprobación: 28 Diciembre 2020
Resumo: O objetivo deste estudo é compreender quais aspectos contribuem para afastar os médicos da Estratégia Saúde da Família. Estudo descritivo, exploratório de cunho qualitativo com aporte na Teoria Fundamentada nos Dados. A coleta de dados foi feita entre janeiro e julho de 2016, com entrevistas semiestruturadas. Participaram 10 médicos que atuam na Estratégia da Saúde da Família, em municípios do sudoeste baiano. O processo de análise sistemática dos dados permitiu construir um modelo teórico interpretativo do fenômeno do estudo, intitulado: Fragilidades que afastam e desafios para a fixação dos médicos da Estratégia Saúde da Família e comprometem a assistência, sustentado por três categorias: Déficits na formação médica e falta de incentivo para atuação na APS, representando condições que comprometem a fixação do médico na ESF; Influência político-partidária e Comodidades para atuação na ESF, que destaca ações e interações que fragilizam o sistema; e, Rotatividade e prejuízos na assistência, apontando as consequências do déficit na operacionalização do sistema. Falhas na formação, ausência de um plano de carreira e déficits operacionais afastam os médicos da Estratégia de Saúde da Família, comprometendo o direito da população à saúde.
Palavras-chave: Estratégia Saúde da Família, Atenção primária à saúde, Médicos de família, Reorganização de recursos humanos.
Abstract: This study aims to understand which aspects contribute to distance doctors from the Family Health Strategy. It is a descriptive, exploratory, qualitative study based on the Grounded Theory. Collection between January and July of 2016, with semi-structured interviews. The participants were 10 doctors who work in the Family Health Strategy, in municipalities in the southwest region of the state of Bahia. The process of systematic analysis of data allowed the construction of a theoretical interpretive model of the phenomenon of the study, entitled: Vulnerabilities that push away and challenges for the establishment of doctors in Family Health Strategy and compromise assistance, supported by three categories: Deficits in medical training and lack of incentive to work in FHS, representing conditions that compromise the doctor’s establishment in FHS; Political party influence and Comfort for action in the FHS, which highlights actions and interactions that weaken the system; and Turnover and losses in assistance, pointing out the consequences of the deficit in the operationalization of the system. Training failures, absence of a career plan and operational deficits keep doctors away from Family Health Strategy, compromising the population's right to health.
Keywords: Family Health Strategy, Primary health care, Physicians, family, Personnel turnover.
Resumen: El objetivo de este estudio es comprender qué aspectos contribuyen a alejar a los médicos de la Estrategia de Salud de la Familia. Estudio descriptivo, exploratorio y de carácter cualitativo con contribución a la Teoría Basada en Datos. Los datos se recogieron entre enero y julio de 2016, con entrevistas semiestructuradas. Participaron 10 médicos que trabajan en la Estrategia de Salud de la Familia, en municipios del sudoeste de Bahía. El proceso de análisis sistemático de los datos permitió la construcción de un modelo teórico para interpretar el fenómeno del estudio, titulado: Debilidades que alejan y retos para la fijación de médicos de la Estrategia de Salud de la Familia y comprometen la asistencia, sustentado en tres categorías: Déficit de formación médica y falta de incentivo para trabajar en la APS, representando condiciones que comprometen la fijación del médico en la ESF; Influencia político-partidaria y Comodidades para trabajar en la ESF, que destaca acciones e interacciones que debilitan el sistema; y, Rotatividad y pérdidas en la asistencia, señalando las consecuencias del déficit en la operacionalización del sistema. Los fallos en la formación, la falta de un plan de carrera y los déficits operativos alejan a los médicos de la Estrategia de Salud de la Familia, comprometiendo el derecho de la población a la salud.
Palabras clave: Estrategia de Salud Familiar, Atención primaria de salud, Médicos de familia, Reorganización del personal.
INTRODUÇÃO
O sistema de saúde brasileiro apresenta descompasso entre o projeto da Atenção Primária à Saúde (APS) e sua implementação, que decorrem principalmente do processo centralizador que não considera a heterogeneidade e diversidade dos municípios01. O panorama econômico e político nacional ao mesmo tempo, impõe sérias ameaças ao Sistema Único de Saúde (SUS) e a APS, com o estabelecimento de teto para despesas primárias e extenso corte no financiamento do SUS1,2.
O desafio de garantir a reposição de mais de oito mil médicos que saíram do país em novembro de 2018, persiste no obstáculo para a assistência de milhões de brasileiros, especialmente os residentes em regiões de difícil acesso3,4. Frente a isto, a Associação Brasileira de Saúde Coletiva propôs ao governo e ao Ministério da Saúde (MS) a adoção de medidas para evitar prejuízos ao atendimento à saúde, dentre elas, desencadear o processo de chamada pública de médicos para provimento das vagas ociosas05.
Dados da pesquisa demográfica médica no Brasil apontam que o país tem 2,18 médicos por mil habitantes, inferior à média internacional que é de 3,4. Quanto a especialidades médicas, a Medicina de Família e Comunidade é a primeira opção para apenas 1,5% dos recém-formados. A opção pela ESF chegou a 32,1% na região norte contra 17,5% na região sudeste. Para 84% dos egressos, as condições de trabalho são o principal determinante para fixação em uma instituição ou cidade05. A média brasileira de 4,1 consultas com médicos por habitante por ano, também está abaixo da média dos países da Organização para Cooperação e Desenvolvimento Econômico (OCDE), que é de 6,606.
O modelo educacional e as políticas públicas têm papel importante na estruturação de recursos humanos capacitados, motivados e apoiados, que trabalhem de forma alinhada com propostas de desenvolvimento equitativo em saúde07. O Brasil tem avançado muito na atenção à saúde, mas ainda tem grandes desafios, tais como a necessidade de atualizar o currículo dos cursos de formação profissional, com ênfase para atenção integral, promoção da saúde, prevenção, direitos humanos e diversidade cultural. Há também urgência em promover ações de valorização profissional08.
Em 2019, o governo federal aprovou a Lei nº 13.958 que institui o Programa Médicos pelo Brasil (PMB)09, assim como a Lei nº 12.871/2013 do Programa Mais médicos (PMM)10 que visam o provimento de médicos em regiões de difícil acesso, fomentar a formação de médicos especialistas em Saúde da Família e Comunidade.
O PMB apresenta alterações na forma de contratação de pessoal com flexibilização das bolsas e maior liberdade para relação com o setor privado, ou seja, a nova lei exibe novos arranjos para contratos de gestão, a serem realizados pela Agencia para o Desenvolvimento da Atenção Primária (ADAP)09. Esse novo órgão será o responsável pela gestão dos contratos com as entidades públicas ou privadas, possibilitando até mesmo a terceirização do serviço.
As brechas propostas remetem aos contratos comumente firmados por meio de pessoas jurídicas como os municípios. A projeção é que esses contratos acabem minando dos médicos qualquer possibilidade de receber pelos direitos trabalhistas, uma vez que a “pejotização” dos trabalhadores torna-se cada vez mais comum. Esse fato acentua o crítico dilema da precarização dos vínculos, apresentado nos serviços de saúde dos municípios11.
Apesar da legislação, a problemática de provimento e fixação de médicos na ESF ainda é um obstáculo para universalização do acesso à saúde. O médico é parte imprescindível na composição da equipe de saúde da família e a sua fixação é fundamental para instituir no serviço as práticas eficientes de gestão do cuidado e estabelecer os princípios da APS.
Mesmo com as constantes mudanças na política e legislação referente à APS, há questões que impedem seus alcances. A organização do processo de trabalho e desvalorização dos trabalhadores podem ser alguns dos principais empecilhos. O serviço de saúde brasileiro possui desarticulação entre a qualidade do serviço e aqueles que prestam a assistência. É impossível produzir saúde pública de qualidade sem considerar aquele que a produz.
Este trabalho busca ampliar o escopo de informações sobre a dinâmica de trabalho dos médicos que atuam na ESF, de modo que seja possível compreender as suas dificuldades para o trabalho, a rotina do serviço, as experiências no cuidado à saúde e os fatores que interferem na sua permanência nesse serviço. Assim, o objetivo deste estudo é compreender quais aspectos contribuem para afastar os médicos da Estratégia Saúde da Família.
MÉTODO
Este é um estudo descritivo, exploratório de cunho qualitativo com aporte na Teoria Fundamentada nos Dados (TFD). A TFD utiliza diretrizes sistemáticas para compreensão dos fenômenos sociais, gerando processos teóricos que permitem o entendimento do comportamento humano12. Os dados que emergem do processo cíclico de coleta e análise, realizado por meio de etapas rigorosas e sistematizadas, permite identificar padrões de comportamento, nomear e comparar códigos, com o propósito de compreender as experiências humanas e elaborar uma explicação teórica representativa12.
O estudo foi realizado em Unidades de Saúde da Família (USF), localizadas em três cidades do Sudoeste da Bahia, pertencentes ao Núcleo Microrregional de Saúde de Guanambí. Os municípios foram: Ibiassucê, Lagoa Real e Rio do Antônio, que possuem 100% de cobertura da ESF, este é, portanto, o principal acesso ao serviço de saúde. A população está entre 10.062 a 14.815 habitantes, a região está localizada a 796 km de Salvador-BA, Brasil13, distante portanto, dos grandes centros urbanos do país. Os três municípios selecionados possuem semelhanças geográficas, populacionais e existe proximidade entre eles, o que possibilitou facilidade para o acesso aos entrevistados.
Foram entrevistados médicos que atuavam na ESF. Critérios de inclusão: médicos que atuavam na ESF e possuíam inscrição no Cadastro Nacional de Estabelecimentos de Saúde, da ESF do município selecionado. Critérios para exclusão: profissionais que atuavam na ESF por um período inferior a seis meses e os médicos estrangeiros. Esses critérios foram aplicados por considerar que esses profissionais poderiam apresentar pouca vivência sobre a realidade estudada.
A coleta dos dados aconteceu entre os meses de janeiro a julho de 2016, utilizando entrevistas semiestruturadas. Um primeiro contato foi realizado com os médicos, em reunião das equipes com o coordenador da atenção básica. Nessa etapa, buscou-se o processo de consentimento livre e esclarecido, que constituiu nas explicações sobre a pesquisa e convite. Aqueles, que concordaram assinaram o Termo de Consentimento Livre e Esclarecido e foi agendado o dia e local da entrevista.
O instrumento de coleta dos dados foi composto por questões de caracterização social e profissional, e um roteiro de questões disparadoras sobre a experiência dos médicos na ESF e aspectos que contribuem para afastá-los da ESF. Um diário de campo foi utilizado para o registro das observações e impressões da pesquisadora acerca de conversas informais obtidas durante o processo de aproximação do campo de coleta e dos momentos que antecederam ou sucederam a entrevista.
Realizou-se apenas um encontro com cada participante. As entrevistas aconteceram em local reservado e tranquilo, da escolha dos participantes, sendo que a maior parte optou pela unidade de saúde em que estavam trabalhando. As entrevistas duraram aproximadamente 40 minutos, foram gravadas em mídia digital e transcritas na íntegra para proceder a análise.
As etapas de coleta, análise e categorização dos dados ocorreram de forma simultânea por meio da análise comparativa constante, conforme orientação da TFD12. As entrevistas eram ouvidas, transcritas e procedia-se a análise dos dados e codificação inicial. Nessa etapa, as entrevistas foram examinadas minuciosamente, linha a linha, para identificar os incidentes, os trechos que mereciam destaque e que, posteriormente, deram origem aos códigos.
No passo seguinte, os códigos foram comparados entre si e foram agrupados pelas similaridades, para formar as categorias. Durante o processo de codificação, utilizou-se o registro das ideias e percepções que resultaram na redação de memorandos, que foram constituídos por meio do registro de observações, insight e interpretações dos pesquisadores. O memorando permite ajustar a continuidade da coleta de dados e direcionar as próximas entrevistas, além de reunir informações relevantes para auxiliar nas outras etapas das coletas, análise dos dados e elaboração do texto final.
Do início da coleta até a redação do texto, houve um processo exaustivo e cíclico de análise e comparação de incidentes, de códigos, releitura das entrevistas, redefinição de códigos, elaboração de memorandos, construção de categorias, agrupamento de categorias e subcategorias, identificação e definição de categorias centrais e análise interpretativa dos dados (modelo teórico). Vários diagramas foram construídos e modificados diversas vezes, na tentativa de identificar o melhor desenho que representasse as categorias do modelo teórico.
O projeto foi aprovado pelo Comitê de Ética e Pesquisa da Pontifícia Universidade Católica de Goiás (parecer nº 1.107.155). Após recebimento do parecer favorável à realização do estudo, os participantes foram convidados e esclarecidos quanto aos objetivos, à metodologia proposta e aos riscos e benefícios da pesquisa.
Previamente à coleta de dados, os participantes assinaram o Termo de Consentimento Livre e Esclarecido. O anonimato dos participantes foi garantido, substituindo-se o nome deles pela letra M de médico e por um número que correspondeu à ordem de realização da entrevista. Todos os procedimentos foram realizados de acordo com as diretrizes éticas de pesquisa com seres humanos, estabelecidas pela Resolução 466/12, do Conselho Nacional de Saúde.
RESULTADOS
A amostragem teórica deste estudo foi composta por dez médicos, nove homens e uma mulher. O mais novo tinha 25 anos, o mais velho 60 anos e média de idade dos participantes é de 31,5. Os médicos possuíam contratos provisórios com os municípios. A contratação era direta, ou seja, sem intermediação de organizações, cooperativas como Organizações sociais (OS) ou Organizações da Sociedade Civil de Interesse Público (OSCIP).
Os contratos possuíam duração de seis meses a um ano e não tinham a garantia dos direitos trabalhistas (férias, décimo terceiro, e outros). Eles estavam no início (8 M) ou final da carreira (1 M), apenas um dizia estar na ESF como opção de carreira, foi o único com especialização na área, mas também outra especialidade no qual divide o seu tempo. O tempo de atuação na ESF variou de seis meses a 13 anos (1 M).
Todos possuíam outro vínculo de emprego além do trabalho na ESF, apenas três residiam no município onde atuavam. Os demais residiam em cidades próximas, onde possuíam algum vínculo familiar ou cidades que apresentavam melhores opções para a família (escola, trabalho e lazer). Dos dez, apenas dois afirmaram a pretensão de permanecer na ESF. Sete disseram que pretendem seguir outra carreira e um ainda tem dúvida sobre o futuro profissional.
O processo de análise sistemática dos dados permitiu construir um modelo teórico interpretativo do fenômeno do estudo, intitulado: Fragilidades que afastam e desafios para a fixação dos médicos da Estratégia Saúde da Família e comprometem a assistência. Este modelo é representado por um diagrama (Figura 1), sustentado por três categorias, que são: a) Déficits na formação médica e falta de incentivo para atuação na APS, representando condições que comprometem a fixação do médico na ESF; b) Influência político-partidária e Comodidades para atuação na ESF, que destaca ações e interações que fragilizam o sistema; e c) Rotatividade e prejuízos na assistência, apontando as consequências do déficit na operacionalização do sistema.
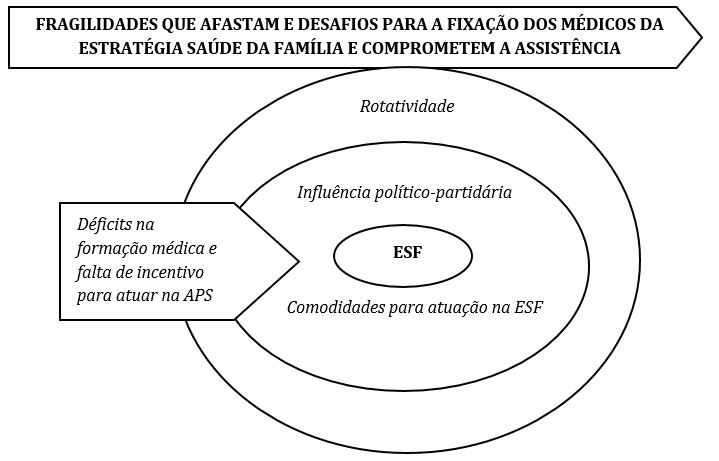
Déficits na formação médica e falta de incentivo para atuar na APS
Na categoria ‘Déficit na formação e falta de incentivo para atuação na atenção primária’ de modo geral os participantes descrevem a formação médica com currículos que não preparam para atender as necessidades do sistema público de atenção à saúde. Para eles a formação é fragmentada, curativista e direcionada para especialidades hospitalares. Eles avaliam que a especialidade ‘medicina de família e comunidade’ recebe pouco destaque e procura porque não agrega prestígio, não garante estabilidade e o retorno financeiro é pouco atrativo. Enfatizam também que o despreparo para atuação na atenção básica compromete assistência, fazendo com que ela tenha característica imediatista, curativista e de baixa resolubilidade:
Falando muito sinceramente para você, a formação hoje na grande maioria dos cursos de medicina era para estar formando médicos preparados para atuar na atenção primária, mas não está. [...]Como é que eles fazem? Eles fazem o seguinte: não sabe o que é - então vão pedindo exame [...] os médicos estão sendo formados sem autonomia, sem segurança absoluta, eles estão lá para prescrever remédio para gripe, para dengue, para infecção de garganta, dor muscular e renovar receita de remédio controlado, é isso que eu vejo. (M4)
O pessoal que entrou na faculdade agora acaba construindo essa cultura de voltar mais para a parte curativa, eu percebo isso, tem pessoas lá que acha que a ESF não funciona, eu acho que tem um certo incentivo lá pelo Sudeste de atuar mais na parte curativa. [...]A gente percebe que as residências ainda sobram vaga na atenção primária, porque existe essa cultura ainda de voltar para a parte terciária e porque a partir do momento que você faz uma especialidade em outra área você tem forma de executar seu serviço de uma forma mais ampla e financeiramente talvez compensar o que você ganha no PSF. Se eu faço uma área de ortopedia, eu posso atender em vários seguimentos, público privado em mais de um lugar... na atenção primária não dá, se eu atuo aqui no PSF, eu tenho que cumprir aquela carga horária. (M8)
Quatro médicos relataram que tiveram formação construída com base na aprendizagem baseada em problemas. Entretanto, consideram que os “novos modelos de aprendizagem” não são atrativos, destacam que os estudantes de medicina e a população preferem o modelo biomédico tradicional:
[...]entraram na minha universidade ou em universidades estaduais e acabaram saindo por acharem que aquele método não seria o ideal, por achar que aquele método formaria apenas profissionais generalistas ou profissionais de saúde da família. (M1)
Por mais que a gente faça sala de espera, grupos e diga que a prevenção é importante [...] a população ainda procura a gente no mesmo esquema de antigamente, medicalização da saúde mesmo. (M5)
Os entrevistados não veem a ESF como uma carreira promissora para o médico e destacam que a atuação na atenção básica não permite o crescimento profissional, não agrega prestígio, é desvalorizada pela própria classe médica, pela população, pelos gestores e é alvo de preconceito. Enfatizam a necessidade de conscientização sobre o papel e a importância das atividades preventivas e de educação em saúde, que são pouco valorizadas:
Eu tenho certeza que vai ser assim, quando chegar numa reunião de formatura, de 10 anos, lá tem um cardiologista, um neurologista, tem um pediatra e você chega lá e diz: - Eu fiz saúde da família. A primeira coisa que vão pensar de você, é que você não quis estudar mais, quis só sossego. O preconceito é muito grande. (M1)
Não sei se o gestor não quer investir na área ou se ele não quer enxergar os benefícios, assim como muitos médicos não querem enxergar [...]boa parte dos gestores não encaram a medicina preventiva como algo produtivo a longo prazo. (M2)
Eu acho que falta a conscientização da população do que é PSF, acaba que você trabalha mais como emergencista do que como o PSF [...]Eles não têm o hábito da prevenção [...]eles não entendem e acaba que perde um pouco da característica de PSF. (M9)
Na categoria ‘Influência político-partidária e comodidades para atuação na ESF’, os entrevistados descrevem facilidades que atraem os médicos para ESF e reconhecem dois momentos específicos da vida dos médicos em que eles optam pelo trabalho na ESF – o início e o fim da carreira. No início da carreira, a falta de experiência e de especialização não representam obstáculo para a inserção na ESF. Além disso, a “flexibilidade” de horários permite conciliar outros empregos, ampliando as fontes de renda e o salário. Com isto é possível ter condições financeiras para planejar o futuro em outro lugar. A ESF se torna uma “ponte” para a especialidade em outras áreas de maior prestígio ou uma forma de ingresso na carreira política:
A gente acaba vendo a ‘saúde da família’ como o início ou o fim. Para médico que tá começando a carreira e precisa trabalhar e talvez seja a forma mais fácil de inserir no mercado de trabalho ou aquele médico que já está no fim de carreira, que tá encerrando, que já não quer mais dar plantão, que acha que aquela rotina de hospital é muito intensa [...]ESF é um trabalho mais tranquilo mesmo. (M1)
A perspectiva é virar secretário de saúde, prefeito, ele quer um mecanismo político [...]é mais político do que uma carreira propriamente dita. Seria uma área espetacular, se houvesse um plano de carreira. (M3)
Para os participantes, os médicos que buscam a ESF em fim de carreira querem um “lugar tranquilo”, são profissionais que desenvolveram o trabalho curativista ao longo de toda a carreira e que não vão desenvolver ações preventivas e de promoção da saúde:
Os médicos vão para a ESF para fazer o que sempre fizeram, postão de saúde, também não muda a cabeça, por mais que você tente fazer com que mude, não muda nunca. (M5)
Em parte, o que a gente encontra é o seguinte, que PSF é para aqueles médicos velhos, cansados, se aposentando, infelizmente ainda é, ainda é assim. (M6)
Os médicos lamentam o impacto negativo da influência política na administração da saúde municipal. Por outro lado, destacaram comodidades que possibilita “burlar o sistema”, tais como, a flexibilização de horários e a possibilidade de não cumprir a carga horária. Médicos e gestores fazem acordos informais, realizados para conseguir adesão para o trabalho e compensar a falta de estrutura, de estabilidade profissional e a defasagem salarial. Eles sentem-se frustrados com a imposição dos interesses políticos comprometendo assistência à população:
A forma como nós, médicos e gestores, encontramos para poder burlar um pouco essa defasagem (salarial) é com relação à carga horária. Então assim, eu não cumpro às 40 horas semanais. (M4)
O que desanima um pouco é o fato de a gente trabalhar muito como o SUS, fica muito frustrado constantemente pela falta de equipamento, muitas vezes pela influência política que se tem no atendimento, passar na frente, alguma coisa assim... Tem alguma interferência externa, então isso também acaba me chateando. (M7)
Trabalhar diretamente ligado ao município é complicado [...] muda o prefeito, o outro prefeito já tem alguém interessado naquela vaga, então ele vai tirar você. (M1)
Na categoria “Rotatividade” todos os médicos citam o pouco tempo de permanência na ESF como um obstáculo para se alcançar integralidade da prática médica e garantir a qualidade do cuidado. Pontuam que a frequente troca de profissionais afeta o vínculo e o laço de confiança entre o profissional e a população.
A rotatividade é impulsionada pela fragilidade de contratos de trabalho (que não garantem direitos trabalhistas), pela interferência político-partidária e precarização das condições de trabalho. Os médicos enfatizam a necessidade de plano de carreira (que permita estabilidade, bons salários e possibilidade de crescimento profissional), de investimento em condições físicas, materiais e na formação continuada. Diversas dificuldades relacionadas à falta de estrutura que garanta operacionalização do trabalho foram descritas. Eles reivindicam condições para encaminhamento para assistência de média e alta complexidade e lamentam a baixa resolutividade dos problemas da população:
A principal desvalorização de quem quer trabalhar na saúde pública é uma coisa que se chama falta de vinculação. [...]Não existe um plano de carreira, não existe segurança [...] o que eu acho que desestimula as pessoas é essa falta de vinculação. [...] é muito ruim, perde o médico, perde o serviço e a população. (M5)
Eu acho que a primeira coisa, uma estabilidade, uma segurança no trabalho, condições de trabalho, tanto na parte física, estruturação física e tudo mais, você sabe que tem município que é bem estruturado, mas tem outros que você vai atender numa zona rural que você não tem um local para sentar para atender [...]. (M8)
Aqui é bem diferente da teoria. Principalmente nesta unidade que a gente tá, falta estrutura para funcionar como um programa de saúde da família [...] a gente não consegue fazer o acompanhamento dos programas como manda a portaria. (M2)
DISCUSSÃO
Os relatos dos médicos revelam que vários aspectos atuam em conjunto e contribuem para rotatividade. O conhecimento construído permite ampliar o entendimento sobre as fragilidades do sistema que afastam os médicos da ESF e compromete a longitudinalidade e a qualidade da assistência.
O modelo teórico elaborado revela fragilidades que afastam os médicos da ESF e comprometem a assistência à saúde da população. Os médicos não se sentem preparados e estão desmotivados para atuar na atenção básica. Os investimentos no ensino da medicina de família não conseguem vencer os entraves culturais, econômicos e sociais que incentivam o modelo hospitalocêntrico e especialista.
Embora os cursos de graduação em medicina tenham inseridos metodologias inovadoras, não há ação integradora de conteúdo, teoria e prática, no processo de ensino-aprendizagem, prevalecendo o modelo tradicional centrado em disciplinas e pouca interação com os serviços da rede primária de atenção à saúde14.
Outras pesquisas indicam que as reformulações curriculares não conseguiram acompanhar as necessidades inerentes à expansão da APS no SUS e apontam a necessidade de avanço na qualificação profissional, com implementação de estratégias de educação permanente1,15-16. Somado a isto tem-se um modelo historicamente construído na valorização das especialidades médicas, na prática curativista e que não tem tradição de desenvolver nos alunos um perfil empático para atuação na ESF. Em consonância, as especialidades médicas que enfocam a medicina de saúde da família recebem pouca procura e não agregam prestígio.
As dificuldades se ampliam quando se considera o contexto da região que abrigou este estudo, sudoeste baiano, que é uma região com poucos atrativos para fixação dos médicos. Estudo sobre a rotatividade médica no Brasil destaca que ela varia de acordo com as características geopolíticas, pois é maior nos municípios menores, com até cem mil habitantes, e com indicadores econômicos baixos. Nestes municípios as oportunidades de crescimento pessoal e profissional são limitadas. A maior rotatividade nas regiões Sudeste e Sul, pode ser resultado do mercado de trabalho mais concorrido e incentivo para permanência17.
A má distribuição e escassez de médicos, principalmente em áreas distantes e com poucos atrativos são reconhecidas internacionalmente como barreira para o desenvolvimento eficiente dos sistemas de saúde. O tema motiva esforços e estratégias nacionais e de cooperação internacional para aprimorar a formação, fixar médicos e melhorar a qualidade e resolubilidades da APS7-8,18.
Anteriormente, o Programa Mais Médicos (PMM), influenciou para reformulação dos currículos dos cursos de medicina, com ampliação da carga horária na APS, incentivos financeiros e educação para atuação e fixação de profissionais no SUS. Estes programas representaram avanços que repercutiram em aumento dos postos de trabalho e expansão da cobertura da APS. Entretanto, na prática os desafios persistem e representam entraves para o SUS. Relatórios da OCDE chamam atenção para necessidade de medidas que reduzam desigualdades de acesso e a garantam qualidade dos serviços públicos de atenção à saúde19.
A desvalorização perante os colegas de profissão, população e gestores contribui para desmotivação dos médicos com o trabalho na APS. Segundo eles, há preconceito e falta de prestígio. Dentre as estratégias apontadas pelos participantes como importantes para valorização do trabalho está à educação em saúde com foco nas estratégias de prevenção, criação de plano de carreira e condições que garantam melhor operacionalização dos serviços e resolubilidade para os problemas.
A satisfação do trabalho na APS está relacionada a diversos aspectos, dentre eles às boas condições laborais, a remuneração justa, a estabilidade no emprego, ao apoio dos diversos níveis de complexidade do sistema de saúde16, gostar do que faz, satisfação dos usuários com a assistência recebida, cooperação da equipe, vínculo entre profissionais e usuários20. Por outro lado, as insatisfações são influenciadas pela estrutura física inadequada, falta de recursos materiais, déficit salarial, falta de valorização do trabalho, problemas na gestão, jornada de trabalho excessiva, falta de qualificação da equipe e deficiência na organização do trabalho, sobrecarga de trabalho, excesso de demanda e burocracia21. Os médicos apontam também a desvalorização perante os colegas e opinião pública, o elevado número de consultas e a limitação da autonomia22.
Pesquisa de abordagem qualitativa realizada com 51 médicos de cinco regiões do Brasil, com intuito de conhecer fatores de atração e retenção em áreas remotas, destacou o salário como o mais citado, mas chama a atenção para necessidade de se combinar incentivos financeiros e não financeiros. Dentre os não financeiros estão a flexibilidade e folga no trabalho, a infraestrutura da unidade de saúde, oportunidade de capacitação/atualização e opções de lazer do município23.
A flexibilização da carga horária foi descrita, pelos médicos, como resultado de acordos políticos. O Ministério da Saúde há algum tempo conhece a prática de flexibilização e redução da carga horária dos médicos nas ESF e tem lançado medidas para o seu reconhecimento legal17. A flexibilização é uma reivindicação de médicos e secretários municipais, justificada pela dificuldade de conciliar outros vínculos, ampliando a renda, e de conseguir provimento e fixação dos profissionais.
Em uma análise sobre as ações de incentivos para o trabalho em municípios com dificuldade de atração ou retenção de médicos, fica evidente que a flexibilização pode repercutir na fragmentação do trabalho, descontinuidade da assistência e fragilidade dos vínculos (entre membros da equipe e entre a equipe e a população)24. Os prejuízos podem ser ampliados com a reformulação da Política Nacional de Atenção Básica (PNAB) de 2017, que possibilita, a relativização da cobertura universal e adota medidas que podem contribuir para maior flexibilização das jornadas dos médicos, fragmentação do processo de trabalho e menor vínculo entre a equipe de saúde e a população2, 25-26.
Para além da flexibilização da carga horária, os entrevistados descreveram como gestores municipais usam a influência político-partidária e interesses pessoais para distribuir cargos, impulsionando a rotatividade e descontinuidade da assistência. Estas práticas não são novas e certamente não são restritas ao município que abrigou esta pesquisa. Representam grave desvio ético e moral, compromete a qualidade do cuidado e não consideram os princípios de universalidade, integralidade e equidade do SUS.
Um estudo sobre o provimento e fixação de médicos da ESF no estado da Bahia retrata como solução a criação da carreira intermunicipal por meio da Fundação Estatal de Saúde da Família (FESF). Entretanto a proposta não foi bem aceita pelos municípios27. Os altos valores dos contratos oferecidos pela fundação não condizem com o orçamento disponibilizado pelas três instâncias (federal, estadual e municipal) para financiar a ESF.
Em termos financeiros é mais vantajoso aos municípios realizar a adesão ao PMB. Entretanto, apesar de garantir a prestação do serviço médico, a lei não resolve o problema dos direitos trabalhistas. Fato este que perpetua a ESF como um posto de trabalho provisório para os médicos, conforme citado pelos entrevistados. As medidas para a fixação de profissionais na ESF devem ser planejadas à longo prazo, não apenas com cunho emergencial e transitório. As consequências das medidas apresentadas pela atual lei do PMB vão contra os princípios da APS e configuram caminhos para uma possível mercantilização de um dos serviços de maior relevância e interesse público da rede do SUS11.
Além disso, as mudanças no financiamento agravam ainda mais a situação dos recursos destinados à APS. A progressiva redução do financiamento imposto pelo teto dos gastos na saúde pode ocasionar limites na universalidade do acesso aos serviços28. Em relação ao trabalho médico, as restrições orçamentárias e subfinanciamento agravam a manutenção das despesas do serviço, especialmente no que diz respeito aos custos dos encargos trabalhistas para os profissionais.
Para além da crise e adversidades ocorridas na APS nos últimos anos, ainda existe outro fator preocupante. O Ministério da Saúde expressou apoio à criação de planos de baixa cobertura que passarão a oferecer serviços de saúde da família também na saúde suplementar. Esse novo posto de trabalho no setor privado, mais flexível, mina os esforços feitos com o PMM para prover, fixar e reduzir a escassez de médicos em regiões remotas. Os novos planos serão mais uma alternativa precarizada. Representam postos de trabalho alternativos que podem atrair tanto trabalhadores, quanto a população. Porém, podem fragilizar ainda mais os vínculos que a ESF necessita29.
O cenário que se observa remete a um futuro incerto. O avanço alcançado na APS desde a criação da ESF sofre sérias ameaças. Os novos arranjos legais abrem brechas para mercantilização do serviço médico, que retoma o formato da APS seletista e curativista. Anteriormente associado à ideia de programa “pobre para pobre”. A falta de profissionais e/ou falta de vínculo com o programa e com a população compromete o trabalho com ênfase na família e comunidade, voltado para a integralidade da atenção.
Diante de todas as fragilidades citadas, deve-se considerar que promover a fixação do médico na ESF é um grande desafio. Como mudar a visão do profissional que busca um lugar de “emprego fácil”, com condições que permitam “burlar o sistema”? Como combater a influência política partidária? Como evitar a rotatividade em função das precárias condições de trabalho? Como resolver o sério problema da precarização dos vínculos trabalhistas? Como fazer da APS a ordenadora da Rede de Atenção à Saúde e garantir o direito da população à saúde?
É impossível pensar em uma fórmula mágica para tantas fragilidades. A política nacional deve ser estruturada considerando a necessidade dos serviços e da população, que tem direito a usufruir de assistência gratuita e de qualidade. É indispensável investir na formação dos gestores, envolvendo os serviços locorregionais e principalmente, pensar em formação e valorização profissional que considere as especificidades locais de saúde, que além do modelo médico hegemônico invista em novos modos de produzir o cuidado e promover a vida30.
CONCLUSÃO
Este estudo revela urgência de reformulações na formação médica, além de políticas que assegurem financiamento e gestão efetiva e eficiente que atenda problemas da APS no SUS. O direito humano à saúde de qualidade está ameaçado, aspectos éticos são negligenciados e choca perceber como o interesse próprio é valorizado em detrimento ao interesse coletivo e das boas práticas de cuidados em saúde.
Há também necessidade de formulação de um plano de carreira que garanta condições de trabalho, remuneração justa, estabilidade, direitos trabalhistas e possibilidades de ascensão profissional; disponibilização de recursos (financeiros, físicos, operacionais); estratégias éticas (e não arranjos políticos) e medidas que permitam a fixação de profissionais da saúde em regiões pouco desenvolvidas.
Os dados revelam lacunas entre a teoria e prática de atuação na APS. Reportam para a busca por soluções para questões graves, que em alguns casos repercutem como denúncia, e comprometem profundamente a saúde pública. Em síntese, a solução para os problemas identificados depende de uma política de Estado abrangente, com financiamento apropriado, gestão qualificada, planejamento, monitoramento e avaliação que devem ser compartilhadas entre todas as instâncias (municipal, estadual e federal).
Não é possível haver um sistema de cuidados de saúde eficaz sem que exista uma oferta de profissionais qualificados, motivados e em número suficiente. A força de trabalho é determinante para a mudança do modelo assistencial, para efetivar os preceitos do SUS, garantir o amplo acesso ao serviço de saúde.
Cabe mencionar que o estudo apresenta como limitação a amostragem restrita a uma região do estado da Bahia. Novos estudos devem ser realizados em outras regiões do estado e também do país, possibilitando uma análise de diferentes territórios de saúde para fundamentar as soluções e desafios no trabalho da ESF. Apesar disto, este retrato remete a possível realidade de muitas regiões do país, que precisam ser mais exploradas para a manutenção dos médicos nos territórios.
REFERÊNCIAS
1. Giovanella L. Atenção básica ou atenção primária à saúde? Cad Saúde Pública [Internet]. 2018 [citado em 10 fev 2019]; 34(8):e00029818. Disponível em: http://www.scielo.br/pdf/csp/v34n8/1678-4464-csp-34-08-e00029818.pdf
2. Cecilio LCO, Reis AAC. Apontamentos sobre os desafios (ainda) atuais da atenção básica à saúde. Cad Saúde Pública [Internet]. 2018 [citado em 10 fev 2019]; 34(8)e00056917. Disponível em: http://www.scielo.br/pdf/csp/v34n8/1678-4464-csp-34-08-e00056917.pdf
3. Lima LD, Carvalho MS, Coeli CM. Médicos, política e sistemas de saúde. Cad Saúde Pública [Internet]. 2019 [citado em 10 fev 2019]; 35(1):e00237418. Disponível em: http://www.scielo.br/pdf/csp/v35n1/1678-4464-csp-35-01-e00237418.pdf
4. Reis V. Nota ABRASCO sobre a saída dos médicos cubanos do Mais Médicos [Internet]. Rio de Janeiro: ABRASCO; 18 nov 2018 [citado em 11 de fev 2019]. Disponível em: https://www.abrasco.org.br/site/outras-noticias/notas-oficiais-abrasco/nota-abrasco-sobre-saida-dos-medicos-cubanosdo-programa-mais-medicos-para-o-brasil/38190/
5. Scheffer M, Cassenote A, Guilloux AGA, Biancarelli A, Miotto BA, Mainardi GM. Demografia médica no Brasil 2018. São Paulo, SP: FMUSP, CFM, CREMESP; 2018. 286p.
6. Lima CP. Comparando a saúde no Brasil com os países OCDE: explorando dados de saúde pública [Internet]. [dissertação]. Rio de Janeiro: Fundação Getulio Vargas; 2016 [citado em 18 jan 2021]. 140p. Disponível em: http://bibliotecadigital.fgv.br/dspace/handle/10438/16503
7. Chen LC. Striking the right balance: health workforce retention in remote and rural areas. Bull WHO [Internet]. 2010 [citado em 11 de fev 2019]; 88(5):323. Disponível em: https://www.who.int/bulletin/volumes/88/5/10-078477/en/
8. Ministério da Saúde (Br). Secretaria de Atenção à Saúde, Departamento de Ações Programáticas e Estratégicas. Objetivos de desenvolvimento do milênio: relatório nacional de acompanhamento [Internet]. Brasília, DF: Ministério da Saúde; 2010 [citado em 18 jan 2021]. Disponível em: http://www.redeblh.fiocruz.br/media/relnacodm.pdf
9. Presidência da República (Brasil). Lei nº 13. 958 de 18 de dezembro de 2019. Institui o Programa Médicos pelo Brasil [Internet]. Brasília, DF; 2019 [citado em 11 nov 2020]. Disponível em: http://www.planalto.gov.br/ccivil_03/_ato2019-2022/2019/lei/L13958.htm
10. Presidência da República (Brasil). Lei nº 12871 de 22 de outubro de 2013. Institui o Programa Mais Médicos, altera as Leis nº 8.745, de 9 de dezembro de 1993, e nº 6.932, de 7 de julho de 1981, e dá outras providências [Internet]. Brasília, DF; 2013 [citado em 11 fev 2019]. Disponível em:
11. Giovanella L, Bousquat A, Almeida PF, Melo EA, Medina MG Aquino R, et al. Médicos pelo Brasil: caminho para a privatização da atenção primária à saúde no Sistema Único de Saúde? Cad Saúde Pública [Internet]. 2019 [citado em 11 nov 2020]; 35(10):e00178619. Disponível em: https://www.scielo.br/pdf/csp/v35n10/1678-4464-csp-35-10-e00178619.pdf
12. Corbin J, Strauss A. Basics of qualitative research: techniques and procedures for developing Grounded Theory. 4th ed. Los Angeles (CA): SAGE; 2015.
13. Instituto Brasileiro de Geografia e Estatística. Censo demográfico 2010 [Internet]. Rio de Janeiro: IBGE; 2017 [citado em 06 abr 2017]. Disponível em: https://cidades.ibge.gov.br/
14. Stella RCR, Abdalla IG, Lampert JB, Perin GL, Aguilar-da-Silva RH, Costa NMSC. Cenários de prática e a formação médica na assistência em saúde. Rev Bras Educ Med. [Internet]. 2009 [citado em 18 fev 2019]; 33(Supl 1):63-9. DOI: http://dx.doi.org/10.1590/S0100-55022009000500007
15. Cortez LR. The retention of physicians to primary health care in Brazil: motivation and limitations from a qualitative perspective. BMC Health Serv Res. [Internet]. 2019 [citado em 15 mar 2019]; 57:2019. DOI: 10.1186/s12913-018-3813-3. Disponível em:
16. Goncalves RJ, Soares RA, Troll T, Cyrino EG. Ser médico no PSF: formação acadêmica, perspectivas e trabalho cotidiano. Rev Bras Educ Med. [Internet]. 2009 [citado em 18 fev 2019]; 33(3):382-92. Disponível em: https://www.scielo.br/pdf/rbem/v33n3/09.pdf
17. Pierantoni CR, Vianna CMM, França T, Magnago C, Rodrigues MPS. Rotatividade da força de trabalho médica no Brasil. Saúde Debate [Internet]. 2015 [citado em 11 fev 2019]; 39(106):637-47. DOI: http://dx.doi.org/10.1590/0103-110420151060003006
18. Alves SMC, Oliveira FP, Matos MFM, Santos LMP, Delduque MC. Cooperação internacional e escassez de médicos: análise da interação entre Brasil, Angola e Cuba. Ciênc Saúde Colet. [Internet]. 2017 [citado em 18 fev 2019]; 22(7):2223-35. DOI: https://doi.org/10.1590/1413-81232017227.03512017
19. Organization for Economic Co-operation and Development (France). Health workforce policies in OECD countries: right jobs, right skills, right places [Internet]. Paris: OECD; 2016 [citado em 10 mar 2019]. Disponível em: http://www.oecd.org/publications/health-workforce-policies-in-oecd-countries-9789264239517-en.htm
20. Lima L, Pires DEP, Forte ECN, Medeiros F. Satisfação e insatisfação no trabalho de profissionais de saúde da atenção básica. Esc Anna Nery Rev Enferm. [Internet]. 2014 [citado em 18 de fev 2019]; 18(1):17-24. DOI: http://dx.doi.org/10.5935/1414-8145.20140003
21. Soratto J, Pires DEP, Trindade LL, Oliveira JSA, Forte ECN, Melo TP. Insatisfação no trabalho de profissionais da saúde na Estratégia da Saúde da Família. Texto & Contexto Enferm. [Internet]. 2017 [citado em 15 mar 2019]; 26(3):e2500016. Disponível em: http://www.scielo.br/pdf/tce/v26n3/0104-0707-tce-26-03-e2500016.pdf
22. Albuquerque GS, Cordeiro G, Murakami VYC, Taveira BLS, Carvalho ILF, Lima RL, et al. Satisfação dos médicos no trabalho da atenção primária à saúde. Rev APS [Internet]. 2017 [citado em 15 mar 2019]; 20(2):221-30. Disponível em: https://periodicos.ufjf.br/index.php/aps/article/view/15878
23. Stralen ACSV, Massote AW, Carvalho CL, Girardi SN. Percepção de médicos sobre os fatores de atração e fixação em áreas remotas e desassistidas: rota da escassez. Physis [Internet]. 2017 [citado em 10 de mar 2019]; 27(01):147-72 DOI: https://doi.org/10.1590/S0103-73312017000100008
24. Fontenelle LF. Mudanças recentes na Política Nacional da Atenção Básica: uma análise crítica. Rev Bras Med Fam Comunidade [Internet]. 2012 [citado em 10 mar 2019]; 7(22):5-9. DOI: https://doi.org/10.5712/rbmfc7(22)417
25. Ministério da Saúde (Br). Portaria nº 2.436 de 21 de setembro de 2017. Aprova a Política Nacional da Atenção Básica, estabelecendo a revisão de diretrizes para a organização da Atenção Básica, no âmbito do Sistema Único de Saúde (SUS) [Internet]. Brasília, DF: Ministério da Saúde; 2017 [citado em 18 jan 2021]. Disponível em:
26. Morosini MVGC, Fonseca AF, Lima LD. Política Nacional de Atenção Básica 2017: retrocessos e riscos para o Sistema Único de Saúde. Saúde Debate [Internet]. 2018 [citado em 15 de mar 2019]; 42(116):11-24. Disponível em:
28. Massuda A. Mudanças no financiamento da Atenção Primária à Saúde no sistema de saúde brasileiro: avanço ou retrocesso? Ciênc Saúde Colet. [Internet]. 2020 [citado em 13 de nov 2020]; 25(4):1181-8. Disponível em:
29. Machado HSV, Melo EA, Paula LGN. Medicina de família e comunidade na saúde suplementar do Brasil: implicações para o Sistema Único de Saúde e para os médicos. Cad Saúde Pública [Internet]. 2019 [citado em 13 de nov 2020]; 35(11):e00068419. Disponível em: https://www.scielosp.org/article/csp/2019.v35n11/e00068419/pt/
30. Cecílio LCO, Reis AAC. Notas sobre os desafios persistentes da atenção básica à saúde no Brasil. Cad Saúde Pública [Internet]. 2018 [citado em 01 mar 2020]; 34(8):e00056917. Disponível em: https://scielosp.org/pdf/csp/2018.v34n8/e00056917/pt
Notas de autor
