INMUNOLIGÍA
Coincidencia de anticuerpos anti-membrana basal glomerular y anti-mieloperoxidasa en una paciente con glomerulonefritis rápidamente progresiva
Coincidence of anti-glomerular basal membrane and antimyeloperoxidase antibodies in a patient with rapidly progressive glomerulonephritis
Coincidência de anticorpos antimembrana basal glomerular e antimieloperoxidase em paciente com glomerulonefrite rapidamente progressiva
Coincidencia de anticuerpos anti-membrana basal glomerular y anti-mieloperoxidasa en una paciente con glomerulonefritis rápidamente progresiva
Acta Bioquímica Clínica Latinoamericana, vol. 59, núm. 3, pp. 225-228, 2025
Federación Bioquímica de la Provincia de Buenos Aires
Recepción: 17 Septiembre 2024
Aprobación: 30 Abril 2025
Resumen: La enfermedad anti-membrana basal glomerular (anti-MBG) es una vasculitis de pequeños vasos que afecta la membrana basal alveolar y/o glomerular. Se presenta el caso de una paciente con glomerulonefritis rápidamente progresiva (GNRP) con coexistencia de anticuerpos anti-MBG y anti-mieloperoxidasa (anti-MPO). La paciente consultó por presentar anuria de 48 horas asociada a diarrea de una semana de evolución. Ante la positividad de anticuerpos anti- MBG y anti-MPO se solicitó su derivación para realizar plasmaféresis y biopsia renal para confirmar el diagnóstico y establecer el alcance del compromiso renal. A los 28 días se otorgó el alta hospitalaria con pautas de alarma. Si bien la enfermedad anti-MBG tiene una prevalencia muy reducida, se la asocia con una elevada morbimortalidad. La sospecha diagnóstica y el tiempo de respuesta del laboratorio cobran vital importancia en el abordaje de pacientes que se presentan con GNRP para la instauración de un plan terapéutico apropiado.
Palabras clave: Vasculitis, Membrana basal, Autoinmunidad, Glomerulonefritis rápidamente progresiva, ANCA, Enfermedad anti-membrana basal.
Abstract: Anti-glomerular basement membrane (anti-GBM) disease is a small-vessel vasculitis affecting the alveolar and/or glomerular basement membrane. The case of a patient with rapidly progressive glomerulonephritis (RPGN) with coexisting anti- GBM and anti-myeloperoxidase (anti-MPO) antibodies is presented here. The patient presented with anuria lasting 48 hours and one-week duration diarrhea. Given the positive results for anti-GBM and anti-MPO antibodies, she was referred for plasmapheresis and a renal biopsy to confirm the diagnosis and determine the extent of renal involvement. After 28 days, the patient was discharged with an alarming response. Although anti-GBM disease has a very low prevalence, it is associated with high morbidity and mortality. Diagnostic suspicion and laboratory response time are vitally important in the management of patients presenting with RPGN for the establishment of an appropriate therapeutic plan.
Keywords: Vasculitis, Basement membrane, Autoimmunity, Rapidly progressive glomerulonephritis, ANCA, Anti-basement membrane disease.
Resumo: A doença antimembrana basal glomerular (anti-MBG) é uma vasculite de pequenos vasos que afeta a membrana basal alveolar e/ou glomerular. Apresenta-se o caso de uma paciente com glomerulonefrite rapidamente progressiva (GNRP) com coexistência de anticorpos anti-MBG e anti-mieloperoxidase (anti-MPO). A paciente fez consulta por apresentar anúria de 48 horas associada a diarreia de uma semana de evolução. Diante dos resultados positivos para anticorpos anti-MBG e anti-MPO, foi solicitado encaminhamento para realizar plasmaférese e biópsia renal para confirmação do diagnóstico e establecer o comprometimento renal. Após 28 dias, o hospital recebeu alta hospitalar com diretrizes de alarme. Embora a doença anti-MBG tenha uma prevalência muito baixa, está associada a alta morbimortalidade. A suspeita diagnóstica e o tempo de resposta laboratorial são de vital importância na abordagem de pacientes com GNRP para o estabelecimento de um plano terapêutico adequado.
Palavras-chave: Vasculite, Membrana basal, Autoimunidade, Glomerulonefrite rapidamente progressiva, ANCA, Doença da membrana basal.
Introducción
La enfermedad anti-membrana basal glomerular (anti-MBG) es una vasculitis de pequeños vasos que afecta típicamente la membrana basal alveolar y/o glomerular. Es una enfermedad rara y potencialmente letal, en la que la mayoría de los pacientes desarrollan glomerulonefritis rápidamente progresiva (GNRP) y, en el 40-60% de los casos, hemorragia alveolar concomitante (1).
La prevalencia global de la enfermedad anti-MBG es de 0,5-1,0 cada 1 000 000 de personas (1); es causante del 1-2% de las glomerulonefritis agudas y del 10-15% de las GNRP en semilunas. Su distribución etaria es bimodal, con un primer pico en la tercera década y predominio en el sexo masculino y otro pico en la sexta década que afecta mayoritariamente a mujeres (2).
Entre un 20 y un 30 por ciento (3) de los pacientes positivos para anticuerpos anti-MBG presentan además anticuerpos anti-mieloperoxidasa (anti-MPO). El mecanismo patogénico de esta asociación es aún discutido. Dado que la detección de anti-MPO puede preceder por años a la aparición de anticuerpos anti-MBG, se cree que podrían ser responsables de la inflamación inicial y consiguiente exposición de epítopes de la membrana basal (4).
A continuación se presenta el caso clínico de un paciente con GNRP con coexistencia de anticuerpos anti-MBG y anti-MPO.
Caso clínico
Paciente de sexo femenino, de 52 años, que consultó el 09/01/2024 por presentar anuria de 48 horas asociada a diarrea de una semana de evolución e intolerancia por vía oral (vómitos reiterados 2/3 veces por día). Se presentó con astenia, adinamia y disminución de 3 kg de peso en una semana. Como antecedente, la paciente tenía análisis de laboratorio previos, realizados en diciembre de 2023 donde se evidenciaba una función renal conservada. Al examen físico se encontraba en regular estado general, hemodinámicamente estable, afebril y orientada en tiempo y espacio.
Entre las pruebas de laboratorio solicitadas al ingreso se observó anemia (hemoglobina: 7,4 g/dL, hematocrito: 24%), leucocitosis (15 800/mm3) y función renal alterada (uremia: 321 mg/dL, creatinina sérica: 18,7 mg/dL, potasemia: 6,2 mEq/mL) (Tabla I). Se realizó interconsulta con el Servicio de Nefrología y, ante la presencia de insuficiencia renal aguda que no respondía al tratamiento con hidratación parenteral y diuréticos de asa, se inició tratamiento con pulsos de metilprednisolona, hemodiálisis y ciclofosfamida. Se solicitó la determinación de anticuerpos anti-MBG, proteínas del complemento C3 y C4, dosaje de inmunoglobulina A, antiestreptolisina O y anticuerpos anti-citoplasma de neutrófilos (ANCA). El 12 de enero se informaron anticuerpos anti-MBG y anti-MPO positivos y se estableció el diagnóstico presuntivo de GNRP.
Ante la positividad de los anticuerpos anti-MBG y anti-MPO se solicitó la derivación de la paciente para la realización de plasmaféresis y biopsia renal a fin de confirmar el diagnóstico y establecer el alcance del compromiso renal.
En la biopsia renal se informó un cuadro morfológico correspondiente a glomerulonefritis anti-MBG, con compromiso del 100% de los glomérulos por semilunas principalmente celulares (con necrosis fibrinoide en cinco de ellas) y 20% del sector tubulointersticial. El perfil de inmunofluorescencia indicó depósitos lineales de IgG kappa y lambda en la pared capilar.
Se concretó la derivación de la paciente a un centro de hemodiálisis a través de su obra social y previamente se realizó un nuevo laboratorio (Tabla I). El 6 de febrero se otorgó el alta hospitalaria con pautas de alarma.
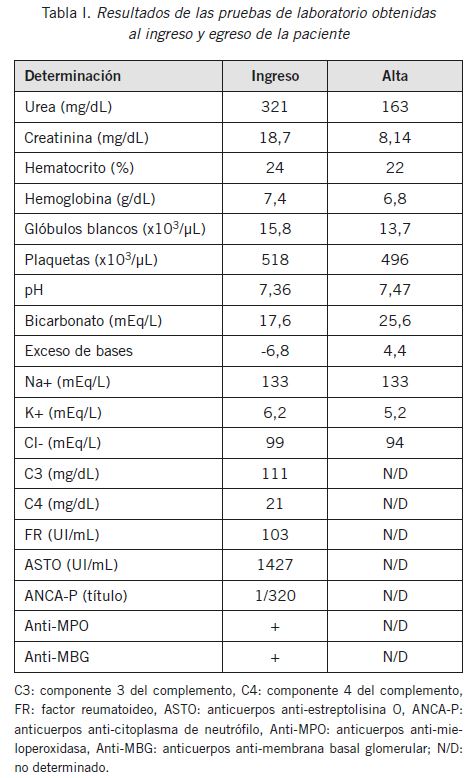
Tabla I
Materiales y Métodos
La información que se presenta en el informe del caso se obtuvo del Registro Médico Sistematizado de la institución (ReMeSi). Los resultados de laboratorio fueron recopilados a partir del sistema informático del Laboratorio (Nobilis, Wiener Lab.). La determinación de anticuerpos anti-MBG y anti-MPO se realizó con un inmunoensayo lineal (Orgentec, Alemania). La presencia de anticuerpos anti-MBG fue también observada por la técnica de inmunofluorescencia indirecta en improntas de riñón de primate. Se utilizaron improntas de neutrófilos fijados en etanol y neutrófilos fijados en formol (Inova Diagnostic, EE.UU.) y se evidenciaron los patrones perinuclear (pANCA) y citoplasmático (cANCA) respectivamente. Para la biopsia renal, además de la inmunofluorescencia directa, se utilizaron técnicas de tinción con hematoxilina-eosina, ácido periódico de Schiff-hematoxilina, tinción tricrómica y metenamina de plata.
Discusión y Conclusiones
En todos los pacientes en los que se sospecha una GNRP debe solicitarse inmediatamente la detección de anticuerpos anti-MBG. Los anticuerpos anti-MBG producen inflamación de la membrana basal, activación del complemento y liberación de radicales libres de oxígeno. Esto genera necrosis y ruptura de la membrana basal. El subsiguiente filtrado de proteínas hacia el espacio de Bowman lleva a la activación y proliferación de células parietales. Estos eventos, junto a la infiltración de macrófagos y linfocitos, conducen a la formación de semilunas. En estadios avanzados, las lesiones inflamatorias pueden evolucionar a semilunas fibrosas, glomeruloesclerosis, fibrosis intersticial y/o atrofia tubular (3) (4).
La presencia de semilunas y los depósitos lineales de anticuerpos anti-MBG de isotipo igG a lo largo de la membrana basal son las dos características histológicas más importantes de la enfermedad anti-MBG. La formación de semilunas es evidente en la biopsia renal del 95% de los pacientes y más de la mitad de los glomérulos se ven afectados en al menos el 80% de los casos (2). En la paciente presentada en este caso se observó una afectación del 100% de los glomérulos con imágenes en semilunas (Fig. 1).
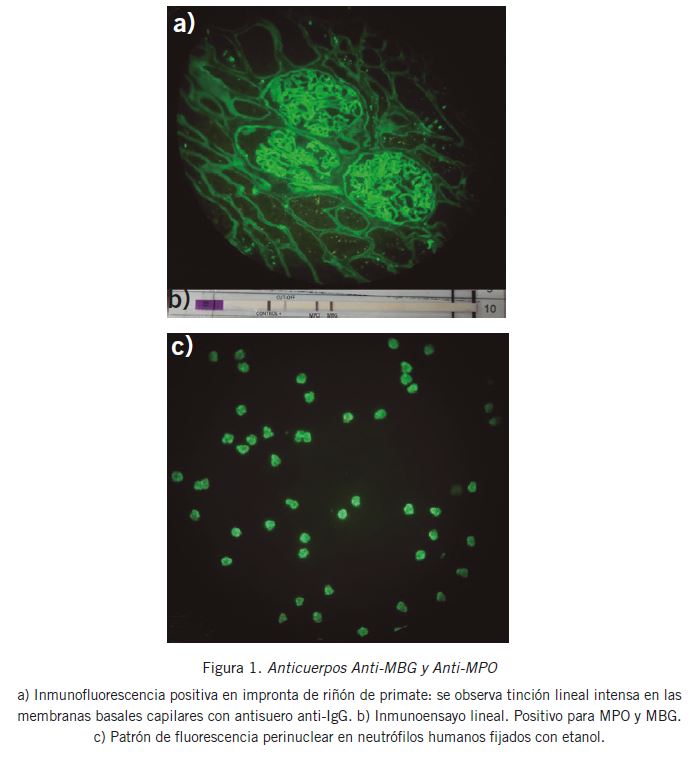
Figura 1
La presencia de anti-MBG es un hallazgo poco frecuente en lo que concierne a las GNRP. A su vez, la asociación de esta patología con anticuerpos anti-MPO es una presentación atípica que ha sido publicada en contadas ocasiones (5) (6) (7) (8).
Si bien la enfermedad anti-MBG tiene una prevalencia muy reducida, se la asocia con una elevada morbimortalidad. A pesar de los avances en las guías de tratamiento, la supervivencia renal sigue siendo relativamente pobre debido, en parte, a demoras en el diagnóstico y tratamiento de esta patología. Es por esto que la sospecha diagnóstica y el tiempo de respuesta dinámico desde el laboratorio, cobran vital importancia en el abordaje de pacientes que se presentan con GNRP para la instauración de un plan terapéutico apropiado.
Conflictos de intereses
Los autores declaran no tener conflictos de intereses respecto del presente trabajo.
Fuentes de financiación
El presente trabajo fue realizado sin haberse recibido una financiación específica.
Correspondencia
Lic. SANTIAGO EMANUEL THEA
Correo electrónico: sgothea@gmail.com
Referencias bibliográficas
1. Calzada Y, Vila D, Vila A, Ramos M. Enfermedad por anticuerpos antimembrana basal glomerular: una causa infrecuente de fallo renal. An Pediatr (Barc) 2014; 80 (3): e106-7.
2. McAdoo SP, Pusey CD. Anti-glomerular basement membrane disease. Clin J Am Soc Nephrol 2017; 12 (7): 1162-72.
3. Wolff VC, Villar JC, Neira OQ, Reynolds EH, González FF, Méndez JO. Concomitancia de anticuerpos antimembrana basal y ANCA en el síndrome riñón pulmón. Rev Chil Reumatol 2009; 25 (3): 119-22.
4. Pedchenko V, Bondar O, Fogo AB, Vanacore R, Voziyan P, Kitching AR, et al. Molecular architecture of the Good-pasture autoantigen in anti-GMB nephritis. N Engl J Med 2010; 363: 343-54.
5. Short AK, Snault VL, Lockwood CM. Anti-neutrophil cytoplasm antibodies and anti-glomerular basement membrane antibodies: two coexisting distinct autoreactivities detectable in patients with rapidly progressive glomerulonephritis. Am J Kidney Dis 1995 Sep; 26 (3): 439-45.
6. Díaz Rodriguez C, Costero O, Torre A, De Alvaro A, Gil F, Picazo ML, et al. Presencia simultánea de anticuerpos anti-membrana basal glomerular y anticuerpos anti-mieloperoxidasa en dos pacientes con glomerulonefritis rápidamente progresiva. Nefrología 2002; 22 (2): 190-5.
7. Charles JJ. Rapidly progressive crescentic glomerulonephritis. Kidney Int 2003; 63 (3): 1164-77.
8. Toledo Perdomo K, Ortega Salas R, Pérez-Sáez MJ, Esquivias de Motta E, Espinosa Hernández M, López Andreu M, et al. Glomerulonefritis extracapilar tipo I con coexistencia de anticuerpos anti-MBG y ANCA-p positivos. Nefrología 2011; 31(1): 113-5.
Notas de autor
sgothea@gmail.com
Información adicional
redalyc-journal-id: 535
