
Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial-SinDerivar 4.0 Internacional.
Recepción: 11 Julio 2023
Aprobación: 03 Abril 2024
DOI: https://doi.org/10.37135/ee.04.20.03
Resumen: El objetivo de esta investigación fue analizar la relación de resistencia a la insulina, sobrepeso y obesidad. Con una población de 2574 pacientes con diagnóstico de obesidad y sobrepeso, se obtuvo una muestra de 334 pacientes. Se realizó un estudio de tipo descriptivo, documental, retrospectivo, transversal y correlacional. Para la recolección de datos se empleó las historias clínicas registradas en el sistema operativo AS400 de IBM, de atención médica del Instituto Ecuatoriano de Seguridad Social. El resultado total de los pacientes perteneció al sexo femenino con un porcentaje del 77.84 %, residencia urbana (73.65 %) e instrucción superior (60.5 %). El 52.8 % de los individuos registró un IMC >30kg/m2. Los pacientes adultos jóvenes de instrucción superior, sexo masculino y sector urbano registraron la mayor prevalencia de resistencia a la insulina, siendo ésta del 61.7 %. En el análisis bivariado los pacientes con obesidad mórbida presentaron mayor riesgo de resistencia a la insulina (RP:1.5; IC95 %:1. 29; 1.77). Se estableció una relación significativa entre el antecedente familiar de diabetes mellitus tipo 2 y el riesgo de presentar resistencia a la insulina (p<0.001; RP: 1.32; IC 95 %: 1.12: 1.56). Los valores de hiperglucemia, hiperinsulinemia e hiperuricemia, así como de AST Y ALT elevadas registraron una relación significativamente con HOMA-IR >3. Se concluye que la resistencia a la insulina es una entidad frecuente en pacientes con sobrepeso y obesidad, identificándose una mayor prevalencia en el género masculino, misma que predispone a la progresión de enfermedades crónicas.
Palabras clave: obesidad, sobrepeso, resistencia a la insulina.
Abstract: This research aimed to analyze the relationship between insulin resistance, overweight and obesity. A population of 2,574 patients diagnosed with obesity and overweight was obtained, considering a sample of 334 patients. A descriptive, documentary, retrospective, cross-sectional, and correlational study was conducted. For data collection, the medical records recorded in the IBM AS400 operating system for the Ecuadorian Social Security Institute's medical care were used. The total result of the patients belonged to the female sex with a percentage of 77.84%, urban residence (73.65%), and higher education (60.5%). 52.8% of the individuals registered a BMI > 30kg/m2. Young adult patients with higher education, male sex, and urban sector registered the highest insulin resistance prevalence, 61.7%. In the bivariate analysis, patients with morbid obesity presented a higher risk of insulin resistance (PR: 1.5; 95% CI: 1. 29, 1.77). A significant relationship was established between family history of type 2 diabetes mellitus and the risk of developing insulin resistance (p<0.001; PR: 1.32; 95% CI: 1.12: 1.56). The values of hyperglycemia, hyperinsulinemia, hyperuricemia, and elevated AST and ALT were significantly related to HOMA-IR > 3. It was concluded that insulin resistance is a frequent entity in overweight and obese patients, with a higher prevalence identified in the male gender, which predisposes to the progression of chronic diseases.
Keywords: Obesity, Overweight, Insulin Resistance.
La obesidad y el sobrepeso son trastornos caracterizados por la acumulación excesiva o anormal de grasa corporal, que se expresa por un índice de masa corporal (IMC) igual o mayor a 25kg/m2, los individuos con esta entidad no solo presentan problemas de tipo estético sino también corren el riesgo de desarrollar alteraciones cardiometabólicas gastrointestinales, ortopédicas, respiratorias neurológicas y psicológicas. (1)
El sedentarismo acompañado de malos hábitos alimenticios como dietas sobresaturadas y el consumo de alcohol, se han considerado como factores de riesgo primordiales para el desarrollo de enfermedades no transmisibles y son los responsables directos de diferentes cambios metabólicos y fisiológicos que ocurren en el organismo predisponiendo, al sobrepeso, obesidad, hipertensión arterial, hiperglucemia e hiperlipidemia. (2,3) En las últimas décadas la demanda en atención de salud de estas alteraciones se ha incrementado sustancialmente originando grandes gastos en los sistemas sanitarios.
La Organización Mundial de la Salud (OMS) estima que a nivel mundial el 52 % de la población adulta presenta grados variables de obesidad y sobrepeso, para el año 2016 más de 1900 millones de adultos entre los 18 años en adelante presentaban sobrepeso y de este grupo 650 millones eran obesos. (4) La importancia del control de la obesidad no solo radica en su prevalencia sino en su relación con otras entidades nosológicas y el desarrollo del síndrome metabólico que tienen como denominador común la resistencia a la insulina.
Según la Encuesta Nacional de Salud y Nutrición 2018 (ENSANUT) (3) en el Ecuador el 64.68 % de población entre los 19 y 50 años presenta obesidad y sobrepeso, evidenciándose sobre todo en el género femenino (67.62 %). (3)
La resistencia a la insulina (RI) consiste en una respuesta disminuida en los tejidos periféricos a la acción de la insulina ocasionando un hiperinsulinismo compensatorio, (5) como consecuencia, tanto las concentraciones elevadas de insulina o glucosa en ayunas nos orientan hacia la presencia de dicha entidad. El índice de HOMA (modelo de evaluación de la homeostasis, en sus siglas en inglés) permite evaluar la resistencia a la insulina (HOMA-IR), para su cálculo es necesario obtener los niveles de glicemia e insulinemia.
El exceso de ácidos grasos libres en condiciones de obesidad, incrementan el estrés del retículo endoplasmático, lo que conduce a la inhibición o atenuación de la vía de señalización de la insulina, por activación de 2 cinasas las cuales provocan la fosforilación de la IRS (sustrato receptor de insulina) en residuos de serina y no de tirosina como se realiza en condiciones normales, anulando la cascada de señalización que debía activarse por la unión insulina-receptor. El desarrollo de la resistencia a la insulina tiene mecanismos multifactoriales, dentro de los cuales destacan la alimentación alta en carbohidratos fundamentalmente refinados, además del sedentarismo, entre otros. Se ha determinado que la fructosa presente en varios alimentos con gran aporte calórico como los refrescos, incrementa la cantidad de triglicéridos hepáticos y altera la función de la leptina hormona encargada de controlar el hambre y el apetito , además también incrementa la producción de ácido úrico por activación de la vía xantina oxidasa, (5) lo que conduce a resistencia a la insulina por inhibición en la producción del óxido nítrico endotelial y disminución de flujo sanguíneo en los tejidos. (6)
El impacto de la resistencia a la insulina se expresa en el riesgo de presentar prediabetes, diabetes mellitus tipo 2 y se asocia a un incremento significativo de la morbilidad y mortalidad cardiovascular debido al desarrollo de arteriosclerosis y presencia de síndromes isquémicos tanto cerebrales como cardíacos. (7)
El hiperinsulinismo también ocasiona un aumento en la lipolisis del tejido graso provocando la liberación de ácidos grasos libres que se acumulan a nivel del hígado generando enfermedad hepática grasa no alcohólica e incremento de la resistencia a la insulina estableciéndose así un círculo vicioso (8) Otro de los efectos ocasionados por el hiperinsulinismo es la retención se sodio y agua a nivel renal, la activación del sistema nervioso simpático, la activación del sistema renina angiotensina y la reducción de la luz arterial (9) todos estos mecanismos terminan por provocar un aumento de la tensión arterial con desarrollo posterior de la hipertensión. Varios estudios han encontrado asociación entre resistencia a la insulina, niveles de lípidos, presión arterial, hipertransaminasemia y microalbuminuria.
La obesidad y el sobrepeso constituyen uno de los problemas de salud más frecuentes a nivel del mundo, dicha condición se encuentra en estrecha relación con la resistencia a la insulina, sin un diagnóstico y tratamiento apropiados de ambas condiciones se desencadenarían efectos multisistémicos que disminuirían la sobrevida en años.
Por lo expuesto, el objetivo de esta investigación es analizar la relación de la resistencia a la insulina, sobrepeso y obesidad.
MATERIAL Y MÉTODOS
Se realizó una investigación de tipo descriptiva, transversal, retrospectiva y correlacional de pacientes que acudieron a consulta externa del Hospital General Riobamba – IEES en el periodo enero - diciembre 2019, que cumplían con los siguientes criterios de inclusión: pacientes mayores de 18 años de ambos sexos, pacientes con obesidad y sobrepeso, dando un total de 2574 pacientes ,de los cuales se excluyó los que no contaban con todos los exámenes de laboratorio imprescindibles (insulina, glucosa, colesterol total, HDL, LDL, triglicéridos, AST, ALT, GGT, microalbuminuria, creatinina y ácido úrico) para el estudio, quedando una muestra de 334 pacientes.
Los datos se recolectaron a través del sistema de atención médica del IESS (AS400) de IBM, el cual nos permitió la obtención de la información en base a la revisión de los registros médicos de las historias clínicas de los pacientes con diagnóstico definitivo de obesidad y sobrepeso, tomando en cuenta características sociodemográficas, antecedentes familiares, examen físico, signos vitales y datos de laboratorio.
La resistencia a la insulina se evaluó a través de la aplicación del índice de HOMA-IR cuya fórmula es:
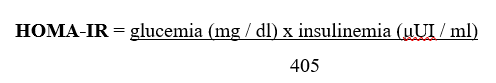
Tomando como referencia un valor mayor a 3 como positivo para resistencia a la insulina.
Se agrupó la información obtenida en tablas de Excel. Se empleó el sistema SPSS versión 25 para la organización y el procesamiento de los datos. Para el análisis estadístico, se empleó datos porcentuales y análisis de frecuencia. Los datos se agruparon en tablas de contingencia, chi cuadrado y razón de prevalencia. Se emplearon para determinar la relación bivariable, con un intervalo de confianza del 95 % y un valor p<0.05. Se procedió a firmar la declaración de conflictos de interés y acuerdo de confidencialidad de la información según formato estandarizado por la unidad operativa, en el cual se menciona que el investigador cuenta con el conocimiento suficiente sobre el código de ética. El estudio fue aprobado y autorizado por el Departamento de Docencia del Hospital General IESS Riobamba. En todo momento, se cumplieron los principios generales establecidos según la Declaración de Helsinki de la AMM – principios éticos para las investigaciones médicas en seres humanos.
RESULTADOS
De los 334 pacientes con sobrepeso y obesidad la edad media fue 53.89 años con una desviación estándar de +/-11.946, una edad mínima de 23 años y máxima de 83 años, la mayoría de los individuos se encontraron dentro de la categoría de adultos maduros (40 - 64 años), dando un total de 222 equivalente al 66.17 %. Según el nivel de instrucción el 60.5 % (202) corresponde a individuos con instrucción superior. La obesidad fue la alteración más frecuente afectando al 54.5 % de los individuos y se observa un predominio de obesidad y sobrepeso en el género femenino 77.84 % (260) en comparación con el 22.15 % (74) del género masculino.
De la población estudiada el 61.70 % (206) presentó resistencia a la insulina, existió una prevalencia mayor en el género masculino con un (70.30 %), en los adultos jóvenes entre los 20 y 39 años con un (87.2 %), habitantes del sector urbano 64.1 % e instrucción superior (66.0 %).
Distribución de la población según género edad residencia y HOMA 3

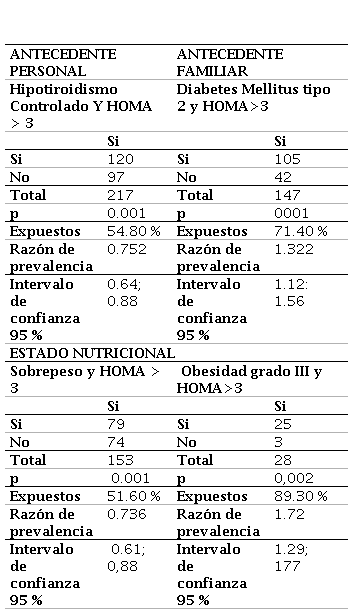
Del total de pacientes, 147 (44.0 %) presentaron antecedente familiar de diabetes mellitus tipo 2. Al aplicar la prueba chi cuadrado se obtuvo una relación significativa con HOMA >3, con un valor p <0.001. De estos, el 71.4 % (105) presentaron HOMA>3 con una razón de prevalencia (RP) de 1.32 y un intervalo de confianza al 95 % de 1.12-1.56. El 55.3 % (120) de los pacientes presentaban resistencia a la insulina e hipotiroidismo controlado; la razón de prevalencia fue 0.75 con un intervalo de confianza al 95 % de 0.64 - 0.88. Reducción del riesgo del 25 %.
Con relación al estado nutricional, posterior al cálculo de chi cuadrado se determinó una relación significativa con sobrepeso, p=0.001, una razón de prevalencia de 0.6, un intervalo de confianza al 95 % de 0.61 - 0.88. Este resultado es relevante se considera que la población de estudio incluye solo pacientes con sobrepeso y obesidad, lo que evidenciaría que a menor índice de masa corporal la reducción de riesgo en los pacientes con sobrepeso es del 34 %. También se reportó una relacion significativa entre la variable obesidad grado III y resistencia a la insulina (p =0.002), RP de 1.51, intervalo de confianza al 95 % de 1.29 - 1.77.
Razón de prevalencia entre antecedentes de hipotiroidismo diabetes mellitus tipo 2 estado nutricional y HOMA 3
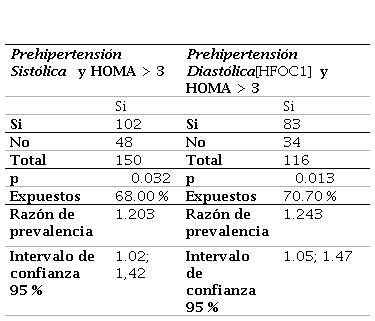
El mayor número de pacientes con prehipertensión e hipertensión arterial sistólica y diastólica registraron un índice de masa corporal mayor a 30 kg/m.. Se encontró una relación significativa entre prehipertensión sistólica y diastólica con HOMA-IR >3, valor de p=0.032 y p=0.013, respectivamente. Del total de la población con prehipertensión sistólica, el 68 % (102) presentó resistencia a la insulina, la razón de prevalencia fue de 1.20, con un intervalo de confianza del 95 % entre 1.02 - 1.42. Los sujetos con prehipertensión sistólica presentaron 1.2 veces más riesgo de resistencia a la insulina en comparación con la población sin esta característica. Similares resultados se obtuvieron con la presión arterial diastólica donde se determinó que 86 (70.7 %) de los 116 pacientes con prehipertensión registraron resistencia a la insulina, RP de 1.24, intervalo de confianza al 95 % de 1.05 - 1.47.
Distribución de la población según prehipertensión sistólica diastólica y HOMAIR3
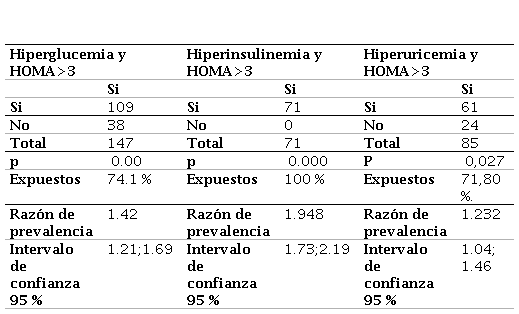
De los 147 pacientes con hiperglucemia (glucosa >100 mg/dl), el 74.1 % (109) presentaron resistencia a la insulina. La prueba chi cuadrado demostró una relación significativa con un valor p=0.000. La razón de prevalencia fue 1.42 y su intervalo de confianza al 95 % de 1.21 - 1.69. La hiperinsulinemia se registró en 71(100 %) de los individuos de este grupo, p=0.000, razón de prevalencia de 1.95. Por otra parte, de los 85 pacientes con hiperuricemia 0.71.8 % (61) tuvieron resistencia a la insulina, p=0.027, razón de prevalencia de 1.23, intervalo de confianza al 95 % de 1.02-1.46.
Razón de prevalencia entre hiperglucemia hiperinsulinemia hiperuricemia y HOMA 3
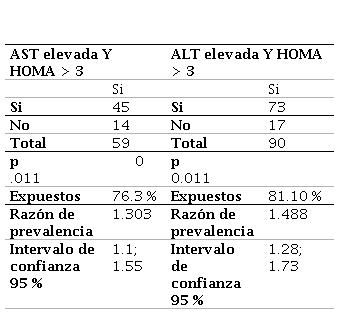
El 76.3 % (45) de pacientes con alteración de pruebas hepáticas (AST elevado) presentaron HOMA >3, X. de 0.011, razón de prevalencia de 1.30, intervalo de confianza al 95 % de 1.1-1.55. Además, en 90 pacientes se identificó ALT elevada, de los cuales 73 (81.1 %) registraron resistencia a la insulina, p= 0.000, razón de prevalencia 1.48, intervalo de confianza al 95 % de 1.28 - 1.73.
RazónHFOC2 de prevalencia entre aspartato aminotransferasa AST elevada alanina aminotransferasa ALT elevada y HOMA 3
DISCUSIÓN
La presente investigación se enfoca en pacientes con obesidad y sobrepeso que acudieron a consulta externa del Hospital General Riobamba IESS y su relación con la resistencia a la insulina, valorada a través del índice de HOMA -IR con un valor mayor a 3. Según la ENSANUT 2018 en el Ecuador se reportó una prevalencia de obesidad y sobrepeso de 67.62 % en las mujeres y un 61.37 % en los varones. (3) En nuestro estudio, la obesidad registró cifras más altas en el género femenino con el 27.20 %. Por otra parte, en el género masculino el sobrepeso fue el de mayor prevalencia con 43.05 %. Según la OMS (4) para el año 2016 del total de la población adulta, el 39 % registraron sobrepeso y solo el 13 % eran obesos. En este contexto, los pacientes con IMC> 30 kg/m2 fueron el 54.2 %.
En la encuesta STEPS Ecuador 2018 el (41.9 %), (24) de la población con obesidad y sobrepeso fue la instrucción primaria, similares estudios reportaron mayores niveles de obesidad y sobrepeso en personas de educación primaria 51 %-81 % (10) sobre todo en las mujeres, el menor nivel académico es un factor de riesgo importante para el desarrollo de obesidad en individuos jóvenes, p = 0.033.(11)
Teresa Shamah-Levy y colaboradores (12) en el año 2018 demostraron una prevalencia de obesidad más alta en el sector urbano que el sector rural (35.9 % IC95 % 30.4-41.8) (12) similar a lo identificado en nuestra población de estudio.
En el Ecuador para el año 2012 la prevalencia de resistencia a la insulina fue del 47.5 % para el sexo femenino y de 33.0 % en el género masculino y a partir de los 20 años la prevalencia sigue aumentando a medida que incrementa la edad, presentando una prevalencia a los 50 y 59 años de 48 %. (13) Datos que difieren con los obtenidos del presente estudio en el cual los varones presentaron mayores cifras de resistencia a la insulina sobre todo los adultos jóvenes. La encuesta Nacional de Examen de Salud y Nutrición (14) realizada en los Estados Unidos de Norte América estableció como resultados que el 50.9 % de los individuos con resistencia a la insulina eran del género masculino y el 49.1 %) (14) eran del género femenino, la mayor prevalencia en los hombres se debe a que los estrógenos ejercen un efecto de protección en las mujeres antes de la menopausia. De la misma manera se observó una mayor prevalencia de resistencia a la insulina en los individuos con estudios no superiores, 1234 (53.1 %). (14) Por otra parte, en un estudio realizado en Venezuela en el año 2014 se obtuvo que el 51 % de la población presentó resistencia a la insulina registrándose, la mayor prevalencia en individuos del sector urbano con una media de índice de HOMA de 3.6.(15)
En nuestra investigación el hipotiroidismo controlado se comportó como un factor de protección de resistencia a la insulina, datos que concuerdan con los obtenidos por el Care Institute Of medical Sciences en el cual se reporta valores de HOMA - IR significativamente más altos en pacientes con hipo e hipertiroidismo en comparación con el grupo eutiroideo. (16)
Por su parte, Fernández y colaboradores, (17) en una investigación realizada reporta que el 50 % de los individuos con obesidad presentan una relación importante entre la resistencia a la insulina y los antecedentes patológicos familiares de Diabetes mellitus tipo 2. Otras bibliografías mencionan que el 93 % de los pacientes con obesidad y antecedente familiar de diabetes mellitus tipo 2 e hipertensión arterial presentaron resistencia a la insulina y mayor riesgo de progresión a diabetes mellitus tipo 2. (18)
Tanto el sobrepeso como la obesidad representan un riesgo de tener diferentes tipos de complicaciones sobre todo de tipo metabólicas. Ramírez y colaboradores (19) determinaron que 1 de cada 4 pacientes con IMC > 30 kg/m. presentaban resistencia a la insulina tomando como referencia un valor de HOMA > 3.16 (OR:2.4; IC 95 %; 2.1; 2.7), p < 0.001. (19) El estudio de Thota P. y colaboradores (20) determinó que en aquellos pacientes con obesidad los valores de HOMA-IR fueron relativamente más elevados en comparación con los pacientes no obesos (OR = 2.22; IC del 95 % :1.78; 2.67; p < 0.00001) (20) , mientras otras fuentes bibliográficas mencionan la relación entre Obesidad Mórbida y mayores cifras de resistencia a la insulina (p< 0.05). (17)
Una investigación realizada en la provincia de Guayas incluyó a 203 personas con peso normal, sobrepeso y obesidad determinó que la obesidad contribuye como factor de riesgo para la HTA con el 42.7 % de predominio en el grupo de 28 a 37 años. (21) En un estudio transversal publicado en el año 2018 se determinó la relación entre resistencia insulina y prehipertensión, obteniéndose niveles más elevados de glucosa, insulina y HOMA -IR en los pacientes prehipertensos que en pacientes sanos. Esto se debe principalmente a la absorción de sodio y agua extra, fruto de la hiperinsulinemia lo que conduce a un aumento de las presiones arteriales. (22) Nobuo Sasak y otros, (23) reportaron una asociación significativa entre resistencia a la insulina e hipertensión arterial independientemente del grado y la existencia del metabolismo alterado de la glucosa (p=0.008). (23)
Faidon Magkos determinó en una investigación con más de 1000 pacientes, que aquellos con prediabetes presentaron niveles más elevados de IMC, glucosa basal, intolerancia a la glucosa, HOMA -IR y secreción de insulina en comparación con la población normo glucémica. (24)
El estudio de Cevallos-Pomares y colaboradores, (25) reportaron que los adolescentes entre 18 y 20 años con prediabetes presentaron valores más elevados de glucosa, insulina y HOMA-IR en comparación en grupo normo glucémico. 103.06±3.35 mg/dL. (25) Por su parte un estudio realizado en Madrid España a 118 pacientes entre los 18 y19 años no se evidenció ningún paciente con hiperglucemia; sin embargo, el IMC y el perímetro de la cintura se relacionaron con resistencia a la insulina en el 50 % de las personas con obesidad. De ahí la importancia de la detección de la resistencia a la insulina previo a la presencia de intolerancia a la glucosa e hiperglucemia debido a que el tratamiento precoz puede prevenir la aparición de distintas complicaciones sobre todo cardiovasculares. (26)
Un estudio realizado en los Estados Unidos en el que se incluyó 92 pacientes sanos con obesidad y sobrepeso, se determinó que tanto la secreción de insulina, así como la concentración plasmática de la misma aumentan en las personas con obesidad independientemente del grado de resistencia a la insulina (sobrepeso sensible a la insulina 85±33, obeso sensible a la insulina 103±32, obeso resistente a la insulina 153±84.(27) De la misma manera, Violante Ortiz y otros (28)en su estudio, determinaron valores elevados en la secreción de insulina y mayor resistencia a la misma (6.3 ± 6.2 vs. 3.4 ± 3.5, p < 0.001) (28) en pacientes con obesidad en comparación con los pacientes con sobrepeso.
En el caso de hiperuricemia, un estudio realizado en Maracay Venezuela (29) determinó que el 31,4 % de pacientes con hiperuricemia presentaron sobrepeso, mientras que el 60 % eran obesos, en correlación con HOMA >3. Miranda y colaboradores determinaron una relación estadísticamente significativa entre hiperuricemia y resistencia a la insulina en pacientes con obesidad (OR:1.91; IC95 % 1,40-2,62; p <−0.001 ). (6) En el estudio de Yu P. y colaboradores (30) el ácido úrico se asoció de manera independientemente con intolerancia a la glucosa OR 1.56 (30) y la resistencia a la insulina OR (1.51) (30) pero no se determinó una asociación entre ácido úrico y disfunción de las células Beta. (30) La elevación del ácido úrico incluso en cifras por dentro de lo normales se asocia con un aumento de resistencia a la insulina en mujeres sanas. (31) Se considera a la disfunción endotelial uno de los probables vínculos entre hiperuricemia y resistencia a la insulina, debido a que el ácido úrico atenúa la producción de óxido nítrico al disminuir la comunicación entre óxido nítrico endotelial enzima sintasa y calmodulina, lo que podría resultar en menor captación de insulina por disminución del flujo sanguíneo en los tejidos periféricos. (6)
Yamamoto Kagami y colaboradores,(32) en su investigación obtuvieron una relación estadísticamente significativa con TGO y TGP elevados y resistencia a la insulina (RP = 2.44; RP = 3.18) además de valores de IMC más elevados; sin embargo, en el análisis multivariado la asociación permaneció significativa solo con TGP, PR= 1.90; CI95 %: 1.31-2.77 (32). Este último hallazgo presenta un comportamiento similar a nuestro estudio. Se sabe que el mejor indicador para determinar la acumulación de grasa en el hígado es la ALT, siendo esta enzima la que tiene una correlación directa con moléculas proinflamatorias, (32) que como ya sabemos intervienen en la fisiopatología de la resistencia a la insulina. La ALT, por otra parte, también manifiesta cierto grado de daño en el hígado por lo que sus valores elevados incluso dentro de los parámetros normales se pueden emplear como un predictor temprano para el desarrollo de enfermedad metabólica (diabetes mellitus ). (32)
El tejido adiposo visceral cuyo principal órgano afectado es el hígado, actúa como un tejido adiposo endocrino cuya fisiopatológica explica las comorbilidades que acaecen al paciente con sobrepeso u obesidad.
En el presente estudio fue relevante conocer la asociación de resistencia a la insulina y variables bioquímicas para la toma de decisiones en el control y seguimiento de los pacientes con sobrepeso y obesidad. Esto permitirá evitar complicaciones a mediano y largo plazo, reduciendo el impacto negativo en el sistema sanitario nacional por enfermedades crónicas no transmisibles.
CONCLUSIONES
La resistencia a la insulina en la población de estudio tuvo una prevalencia del 61.7 %, siendo mayor en el género masculino, adultos jóvenes, con residencia urbana y grado de instrucción superior. El antecedente familiar de mayor asociación estadística con resistencia a la insulina es la diabetes mellitus tipo 2. El hipotiroidismo controlado se comportó como un factor protector. Es así como el control del índice de masa corporal se asoció de manera significativa a un menor riesgo de presentar resistencia a la insulina. Por lo que la obesidad grado III, prehipertensión tanto sistólica como diastólica tienen una relación estadísticamente significativa con resistencia a la insulina. Actuando como un contribuyente al aparecimiento de esta. De esta forma el monitoreo de pruebas bioquímicas como la glucosa basal, ácido úrico, insulina basal, enzimas hepáticas deben ser consideradas en el control y seguimiento de pacientes con sobrepeso y obesidad, con la finalidad de identificar de forma temprana resistencia a la insulina.
Financiamiento: Ninguno
Agradecimientos: Al Hospital General Riobamba del Instituto Ecuatoriano de Seguridad Social (IESS)[HFOC3] por permitir la realización de la presente investigación, a través de la facilidad que nos proporcionó para acceder a los diferentes registros médicos de los pacientes que formaron parte de este estudio.
Conflictos de interés: Ninguno
Declaración de contribuciones
Héctor Fabián Ortega, Rebeca Silvestre Ramos, y María del Cisne Narváez. Trabajaron en el desarrollo del proyecto, recolectaron la información, interpretaron los datos, realizaron el análisis estadístico y la elaboración del presente artículo.
REFERENCIAS
1. Youdim A. Obesidad.Manual MSD. [Internet]. 2021 [citado 19 May 2023]. Disponible en: https://www.msdmanuals.com/es-ec/hogar/trastornos-nutricionales/obesidad-y-s%C3%ADndrome-metab%C3%B3lico/obesidad.
2. OPS Organización Panamericana de la Salud. Enfermedades no transmisibles. [Internet].; 2021 [citado 22 Jun 2023]. Disponible en: https://www.paho.org/es/temas/enfermedades-no-transmisibles#:~:text=El%20t%C3%A9rmino%2C%20enfermedades%20no%20transmisibles,y%20cuidados%20a%20largo%20plazo.
3. Costa R, Gutiérrez A, Valdivieso D, at e. Encuesta STEPS Ecuador. [Internet]. Quito; 2018 [citado 01 Abr 2023]. Disponible en: https://www.salud.gob.ec/wp-content/uploads/2020/10/INFORME-STEPS.pdf.
4. (OMS)Organización Mundial de la Salud. Obesidad y sobrepeso. [Internet].; 2020 [citado 16 May 2023]. Dsiponible en: https://www.who.int/es/news-room/fact-sheets/detail/obesity-and-overweight.
5. Manrique H. Factores ambientales y epigenéticos asociados a la resistencia a la insulina. Rev. Soc. Peruana Med. Interna. [Internet]. 2016 [citado 22 May 2023];29(4):145-149. Disponible en: https://www.endocrinoperu.org/sites/default/files/Resistencia%20a%20la%20Insulina.pdf.
6. de Miranda JA, Almeida GG, Martins RI, Cunha MB, Belo VA, dos Santos JE, et al. “O papel do ácido úrico na resistência insulínica em crianças e adolescentes com obesidade.Revista Paulista de Pediatria. [Internet]. 2015 [citado 22 May 2023]; 33(4):431-436. Disponible en: https://www.sciencedirect.com/science/article/pii/S010305821500088X?via%3Dihub.
7. González JAN. webconsultas. [Internet]. 2021. Disponible en: https://www.webconsultas.com/salud-al-dia/resistencia-a-la-insulina/causas-de-la-resistencia-a-la-insulina.
8. Flores Garcia DM. Resistencia a la insulina. Estudio, diagnóstico y tratamiento. RECIMUNDO. [Internet]. 2020 [citado 19 Jul 2023]; 4(4):488-94. Disponible en: https://recimundo.com/index.php/es/article/view/1634.
9. Andreu N, Marga F, Remolinsmma. La asociación de hiperinsulinemia con riesgo cardiovascular y cáncer plantea nuevos retos en el abordaje del paciente con diabetes tipo 2, insulinorresistente.Hipertensión y Riesgo Vascular. [Internet]. 2015 [citado 10 Jul 2023];32(1):21-26. Disponible en: https://www.elsevier.es/es-revista-hipertension-riesgo-vascular-67-articulo-la-asociacion-hiperinsulinemia-con-riesgo-S1889183714000610?covid=Dr56DrLjUdaMjzAgze452SzSInMN&rfr=truhgiz&y=kEzTXsahn8atJufRpNPuIGh67s1.
10. Sagarra-Romero L, Gómez-Cabello A, Pedrero-Chamizo R, Vila-Maldonado S, Gusi-Fuertes N, Villa-Vicente J, et al. Relación entre el nivel educativo y la composición corporal en personas mayores no institucionalizadas: Proyecto Multi-céntrico EXERNET.Rev. Esp. Salud Publica. [Internet]. 2017 [citado 20 Jun 2023]; 91: e201710041. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S1135-57272017000100418&lng=es.
11. Sánchez CN, Maddalena N, Penalba M, al e. Relación entre nivel de instrucción y exceso de peso en pacientes de consulta externa. Estudio transversal [Internet]. 2017. Disponible en: https://www.medicinabuenosaires.com/volumen-77-ano-2017/volumen-77-ano-2017-no-4-indice/relacion-entre-nivel-de-instruccion-y-exceso-de-peso-en-pacientes-de-consulta-externa-estudio-transversal/.
12. Shamah-Levy T, Campos-Nonato I, Cuevas-Nasu L, al e. Sobrepeso y obesidad en población mexicana en condición de vulnerabilidad. Resultados de la Ensanut 100k.Salud pública Méx. [Internet].; 2019 [citado 19 Jun 2023]; 61( 6 ): 852-865. Dsiponible en: https://www.medigraphic.com/pdfs/salpubmex/sal-2019/sal196q.pdf.
13. Freire WB, Ramírez-Luzuriaga MJ, Belmont P, Mendieta MJ, Silva-Jaramillo K, Romero N, et al. Tomo I: Encuesta Nacional de Salud y Nutrición de la población ecuatoriana de cero a 59 años. ENSANUT-ECU 2012.Ministerio de Salud Pública/Instituto. [Internet]. 2014. Disponible en: https://www.ecuadorencifras.gob.ec/documentos/web-inec/Estadisticas_Sociales/ENSANUT/MSP_ENSANUT-ECU_06-10-2014.pdf.
14. Xu Z, Gong R, Luo G, Wang M, Li D, Chen Y, et al. Association between vitamin D3 levels and insulin resistance: a large sample cross-sectional study.Scientific Reports. [Internet]. 2022 [citado 19 Jun 2023];12(1):119. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8741779/.
15. Querales M, Rojas S, Quevedo G, Remolina J, Mundaray O, Graterol D. Cintura hipertrigliceridémica y resistencia a la insulina en una comunidad rural y una urbana de Tinaquillo, Venezuela.ev. Venez. Endocrinol. Metab. [Internet]. 2014 [citado 19 May 2023];12( 1 ): 25-33. Disponible en: http://ve.scielo.org/scielo.php?script=sci_arttext&pid=S1690-31102014000100004&lng=es.
16. Kapadia K, Bhatt P, Shah J. Association between altered thyroid state and insulin resistance.J Pharmacol Pharmacother. [Internet]. 2012 [citado 19 Jun 2023];3(2):156-60. Dsiponoble en: https://pubmed.ncbi.nlm.nih.gov/22629091/.
17. Fernández Regalado Raúl ACMCOSJÁHRJ. Resistencia a la insulina y cambios metabólicos en adultos obesos.Rev Cubana Endocrinol [Internet]. 2011 [citado 30 Mar 2022]; 22( 2 ): 78-90. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532011000200003.
18. Mora Zapater DI. Determinación de índice homa en pacientes obesos con antecedentes patológicos familiares de diabetes [tesis en Internet]. Guayaquil: Universidad de Guayaquil; 2014 [citado 19 Jun 2023]. Disponible en: https://www.academia.edu/89908104/Determinaci%C3%B3n_de_%C3%ADndice_Homa_en_pacientes_obesos_con_antecedentes_patol%C3%B3gicos_familiares_de_diabetes.
19. Jaime PR, Ivonne BL, José SG, al e. Obesidad, resistencia a la insulina y diabetes mellitus tipo 2 en adolescentes. An. Fac. med. [Internet]. 2018 [citado 10 May 2023]; 79( 3 ): 200-205. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1025-55832018000300002&lng=es.
20. Thota P, Pérez-López F, Benites-Zapata V, Pasupuleti V, Hernández A. besity-related insulin resistance in adolescents: a systematic review and meta-analysis of observational studies.Gynecol Endocrinol. [Internet]. 2017 [citado 15 Jun 2023];33(3):179-184. Disponible en: https://pubmed.ncbi.nlm.nih.gov/28102091/.
21. Espinel Roble CG, Sánchez Mata , Robles-Amaya JL. Obesidad, resistencia a la insulina y diabetes mellitus tipo 2 en adolescentes. An. Fac. med. [Internet]. 2019 [citado 19 Jun 2023];33(3):179-184. Disponible en: https://www.redalyc.org/journal/5732/573263326014/html/.
22. Büyükkinaci M. Insulin resistance in patients with prehypertension.Journal of Hypertension. [Internet]. 2018 [citado 17 May 2023];36():p e118. Disponible en: https://journals.lww.com/jhypertension/Abstract/2018/10003/A1272_Insulin_resistance_in_patients_with.485.aspx.
23. Sasaki N, Ozono R, Higashi y, al e. Association of Insulin Resistance, Plasma Glucose Level, and Serum Insulin Level With Hypertension in a Population With Different Stages of Impaired Glucose Metabolism.J Am Heart Assoc. [Internet]. 2020 [citado 22 Jun 2023];9(7):e015546. Disponible en: https://pubmed.ncbi.nlm.nih.gov/32200720/.
24. Magkos F, Lee MH, Lim M, al e. Dynamic assessment of insulin secretion and insulin resistance in Asians with prediabetes.Metabolism: clinical and experimental. [Internet]. 2022 [citado 17 Mar 2022];128. Disponible en: https://www.sciencedirect.com/science/article/pii/S0026049521002572.
25. Ceballos-Pomares JC, Solís-Martínez RA, Quevedo-Carreño A, al e. Resistencia a la insulina y su relación con alteraciones bioquímicas y antropométricas en adolescentes con prediabetes.Rev Biomed. [Internet]. Quito; 2020 [citado 10 Jul 2023]31(1):22-27. Disponoble en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=91123.
26. Rogero Blanco ME, Albañil Ballesteros MR, Sánchez Martin M, Rabanal Basalo A, Olivas Domínguez A, García Lacalle C. Prevalencia de resistencia a insulina en una población de jóvenes adultos. Relación con el estado ponderal. [Internet]. 2011 [citado 19 Jul 2023];59(2) 98-104. Disponible en: https://www.elsevier.es/es-revista-endocrinologia-nutricion-12-articulo-prevalencia-resistencia-insulina-una-poblacion-S1575092211003986.
27. Kim KM, Reaven M, Kim SH. issecting the Relationship between Obesity and Hyperinsulinemia: Role of Insulin Secretion and Insulin Clearance.Obesity (Silver Spring). [Internet]. 2017 [citado 19 Mar 2022];25(2):378-383. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5269435/.
28. Violante Ortiz R, Cisneros Rodríguez JA, González Ortiz M, al e. Síndrome metabólico, secreción de insulina y resistencia a la insulina en adolescentes con sobrepeso y obesidad.ALAD. [Internet]. 2018 [citado 19 Mar 2022];8:44-50. Disponible en: https://www.revistaalad.com/abstract.php?id=369.
29. Gutiérrez RG, Cedeño KA, Angulo AI, Moliné ME, Añez RJ, Salazar JJ, et al. Hiperuricemia como factor de riesgo para obesidad en adultos de la ciudad de Maracay, Venezuela. Revista Latinoamericana de Hipertensión. [Internet]. 2015 [citado 12 Jun 2023];10(1):115-122. Disponible en: https://www.redalyc.org/articulo.oa?id=170242976002.
30. Peng Y, Li H, Zhihan W, al e. The Association of Serum Uric Acid with Beta-Cell Function and Insulin Resistance in Nondiabetic Individuals: A Cross-Sectional Study.Diabetes Metab Syndr Obes. [Internet]. 2021 [citado 26 May 2023];14:2673-2682. Disponible en: https://www.dovepress.com/the-association-of-serum-uric-acid-with-beta-cell-function-and-insulin-peer-reviewed-fulltext-article-DMSO.
31. Aranguren F, Morales M, González Paganti L. Aspectos metabólicos y complicaciones de la hiperuricemia.Nefrología, Diálisis y Trasplante. [Internet]. Buenos Aires; 2015 [citado 22 May 2023]35(3):140-152. Disponible en: https://www.revistarenal.org.ar/index.php/rndt/article/view/33/606.
32. Yamamoto Kagami JM, Prado Núñez JS. Asociación entre transaminasemia y resistencia a la insulina en una población urbana de Lima, Perú entre los años 2014 y 2016 [Tesis en Internet]. Lima: Universidad Peruana de Ciencias Aplicadas(UPC); 2019 [citado 10 Jun 2023]. Disponible en: https://repositorioacademico.upc.edu.pe/handle/10757/628126.
33. Martínez-Sánchez FD, Vargas-Abonce VP, Guerrero Castillo AP, et.al. erum Uric Acid concentration is associated with insulin resistance and impaired insulin secretion in adults at risk for Type 2 Diabetes. Prim Care Diabetes. [Internet]. 2021 Abril; 15(2): 293-299. Disponible en: https://pubmed.ncbi.nlm.nih.gov/33218916/.
34. Fryk E, Olausson J, Mossberg K, Strindberg L, Schmelz M, Brogren H, et al. Hyperinsulinemia and insulin resistance in the obese may develop as part of a homeostatic response to elevated free fatty acids: A mechanistic case-control and a population-based cohort study.EBioMedicine. [Internet]. 2021 [citado 19 Jun 2023];65: 2352-3964. Disponible en: https://www.thelancet.com/journals/ebiom/article/PIIS2352-3964(21)00057-8/fulltext.
