Artículos originales
DOI: https://doi.org/10.62073/x3tpf207
Resumen: Introducción. Vigilar la portación rectal de bacilos productores de carbapenemasas (PR-BPC) permite conocer el impacto de las medidas de control de infecciones (MC). Objetivo: Evaluar la eficacia de las MC aplicadas. Materiales y métodos: Se realizó un estudio de cohorte prospectivo, antes (PI) y después (PP) de implementar las MC, en la Unidad de Cuidados Intensivos de Adultos de un hospital de agudos. Durante 4 meses, se estudiaron 155 hisopados rectales de 97 pacientes (PP), por PCR múltiple (BD MaxTM System, Becton Dickinson, USA) y pruebas fenotípicas. Resultados: La PR-BPC fue de 48% en ambos períodos. NDM fue la carbapenemasa prevalente y aumentó del 40,4% al 59,1% en el PP (p<0,05). En cada cohorte, 25% de los pacientes portadores tuvo una infección posterior por un bacilo productor de carbapenemasa. Conclusión: El hecho de que la PR-BPC resultase similar en ambos períodos sugiere que las MC no tuvieron el impacto esperado.
Palabras clave: carbapenemasas, portación rectal, vigilancia, medidas de control.
Abstract: Introduction. Monitoring the rectal carrying of carbapenemase-producing bacilli (PR-BPC) allows knowing the impact of infection control measures. Objective: To assess the effectiveness of the control measures applied in the adult intensive care unit of a hospital in suburban Buenos Aires, Argentina. Materials and methods: A prospective cohort study was conducted before (PI) and after (PP) the implementation of the control measures in the Adult Intensive Care Unit of the hospital. For 4 months, 155 rectal swabs from 97 patients (PP) were studied by multiplex PCR (BD MaxTM System, Becton Dickinson, USA) and phenotypic tests were performed. Results: PR-BPC was 48% in both periods. The prevalent carbapenemase was NDM and increased from 40.4% to 59.1% in PP (p<0.05). In each cohort, 25% of the carrier patients had a subsequent infection with carbapenemase-producing bacilli. Conclusion: The fact that PR-BPC was similar in both periods suggests that the control measures did not have the expected impact.
Keywords: carbapenemases, rectal carrying, surveillance, control measures.
Introducción
La portación rectal de bacilos Gram negativos productores de carbapenemasas (PR-BPC) es un evento posible en personas hospitalizadas. Los pacientes colonizados están en riesgo de desarrollar infecciones por estos microorganismos, con escasas opciones de tratamiento.
La investigación sistemática de la PR-BPC es una estrategia para prevenir la diseminación de estas bacterias y optimizar la terapia empírica inicial de las infecciones que pudieran ocurrir1,2,3,4,5.
Mediante un estudio realizado en la UCI de adultos (UCIA) de nuestra institución, se reveló que la tasa de PR-BPC fue del 48,6%6. Esto llevó a implementar medidas de control, de acuerdo con diversas guías y recomendaciones orientadas a prevenir y controlar la propagación de bacilos Gram negativos multirresistentes , que consistieron en revisar el cumplimiento del aislamiento de contacto, intensificar la higiene de manos, monitorear la higiene hospitalaria y el circuito de los desechos y optimizar el uso de las facilidades hospitalarias7,8. El objetivo de este trabajo fue determinar el impacto de las medidas mencionadas.
Materiales y métodos
Se realizó el estudio de la PR-BPC antes y después de la implementación de medidas de control. En dos períodos de vigilancia no consecutivos, de 4 meses cada uno, se evaluó una cohorte prospectiva de pacientes internados en una UCIA del conurbano bonaerense. La cohorte del primer período (PI: 9/9/2021 al 5/1/2022) se usó como modelo para comparar6, y, en la segunda cohorte (PP: 9/9/2022 al 9/1/2023), la metodología para incluir a los pacientes fue: 1)- Hisopado rectal (HR) de ingreso a la UCIA: incluyó pacientes con un antecedente de hospitalización, incluso en centros de tercer nivel, y/o antecedente de internación en la UCIA en los 6 meses previos; 2)- A las 48 -72 h del ingreso, se hisopó al paciente que no fue estudiado al ingreso o cuyo primer HR resultó negativo, 3)- Seguimiento durante la estadía en la UCIA: incluyó a los pacientes con un HR negativo realizado con no más de 72 h del HR previo, procedimiento que continuó hasta el egreso o hasta la condición de portador.
Criterios de exclusión: se excluyeron los HR con materia fecal visible y/o no rotulados y/o sin la planilla de recolección de datos.
La PR-BPC se investigó por PCR múltiple (BD MaxTM System, Becton Dickinson, USA), directamente del HR9. Los HR con PCR negativa se estudiaron a través de métodos fenotípicos, por eso, para cada muestra rectal, se usaron dos hisopos.
Estudio fenotípico: el HR se sembró en placas de agar cromogénico (CPSID3, BioMerieux, Brasil). Todo crecimiento compatible con BGN se estudió con el test de sinergia con discos imipenem (10μg, Laboratorio Britania, Argentina) y meropenem (10μg, Laboratorio Britania, Argentina), enfrentados a discos con ácido fenilborónico (APB 300μg, Laboratorio Britania, Argentina) y EDTA/SMA (372μg de ácido etilendiamino tetraacético, más 900μg de mercaptoacetato de sodio; Laboratorio Britania, Argentina), y la prueba Blue Carba5,10,11.
Se registraron los datos de edad, sexo, fecha de ingreso a la UCIA, tiempo de estadía, motivo de ingreso, enfermedad de base/comorbilidad, fecha y condición de egreso, resultado del HR, infección posterior por BPC, obtenidos de las historias clínicas, del reporte diario de la UCIA y de Bacteriología, y se volcaron en una base diseñada en hojas de Excel (Microsoft 365). Las variables cualitativas se expresaron mediante frecuencias y porcentajes. Las variables cuantitativas se describieron con la media y el desvío estándar (DE) o con la mediana y el rango intercuartílico (RIC 25-75) según su distribución. Las variables discretas se analizaron con el test de Xi2 o Fischer; las variables continuas se analizaron con el test de t o Kruskall - Wallis. Se consideró significativo un valor de p<0.05. Se usó el programa Jamovi (V2.3.28).
Consideraciones éticas
El estudio fue aprobado por los Comité Científico y el Comité de Ética en Investigación de la institución. Este protocolo se realizó en el contexto de “vigilancia de brotes epidémicos o de infecciones intrahospitalarias”. La dispensa del proceso de consentimiento informado se encontró justificada en el protocolo y contemplada dentro de las excepciones de las Pautas CIOMS 2016. Se preservó la identidad de los pacientes mediante su codificación alfanumérica.
Resultados
La vigilancia posterior a las medidas de control se realizó desde el 9/9/2022 al 9/1/2023; incluyó 155 HR de 97 pacientes; 47 resultaron positivos, lo que representa una tasa PR-BPC del 48,5%.
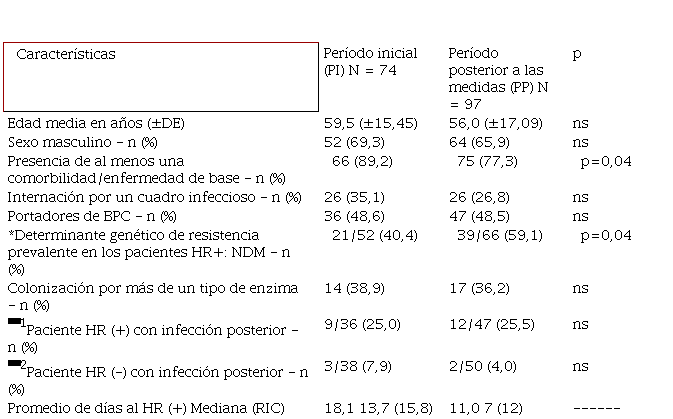
El 26,8% de los pacientes ingresó a la UCIA por un proceso infeccioso. El 77,3% presentó al menos una comorbilidad/enfermedad de base. La frecuencia de aparición fue (n): hipertensión arterial [HTA] (22); diabetes [DBT] más HTA (14); tumor sólido [TS] (5); TS más DBT (4); TS más HTA (4); TS más HTA más DBT (4); enfermedad pulmonar obstructiva crónica [EPOC] (3); insuficiencia renal crónica [IRC] (3); DBT (2); EPOC más HTA (2); EPOC más DBT (2);; insuficiencia renal [IR] más DBT (2); EPOC más HTA más DBT (2); EPOC más HTA más IRC (2); inmunosupresión (2), y otros (2) (Tabla I)6.
En 17 pacientes portadores (36,2%), se detectó más de un tipo de carbapenemasa. Por PCR, se diferenciaron 66 enzimas con la siguiente frecuencia (n): NDM 59,1% (39); OXA-48like 31,8% (21); KPC 6,1% (4) y VIM/IMP 3,0% (2), y no hubo resultados falsos negativos11,12,13 (Tabla I).
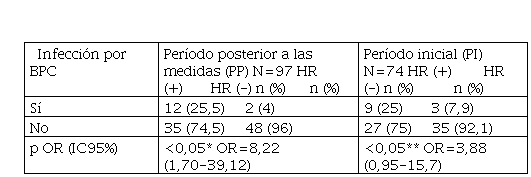
La infección por un BPC, se confirmó en 12/47 pacientes portadores y en 2/50 pacientes no portadores (p<0,05) (Tabla I y Tabla II).
El seguimiento de los pacientes hasta su egreso (alta, traslado, pase a sala u óbito), permitió conocer que la tasa de mortalidad de los pacientes colonizados (42,6%) fue significativamente mayor respecto de los pacientes no colonizados (16,0%)(Xi2=8,3; p=0,0039; OR=0,257[0,099-0,66]). El tiempo de internación hasta el egreso, en la población negativa, presentó una mediana de 7 días (RIC: 5,75); en los pacientes colonizados, la mediana fue de 22 días (RIC: 23,0). En ambas cohortes, se obtuvo una PR-BPC del 48,5% (Tabla I)6.
En relación con las edades, los pacientes del PP resultaron algo más jóvenes. En cada cohorte, la infección no fue el motivo de internación predominante (PP=26,8%; PI=35,1%); si bien su porcentaje fue menor en el PP, no tuvo diferencias significativas (p>0,05). Con respecto a la presencia de comorbilidades, se encontró una diferencia que puede indicar una mayor susceptibilidad de los pacientes del PI (Xi2=4,08; p=0,04; OR=1,47 [0,17-0,99]) (Tabla I)6.
En ambas cohortes, el porcentaje de pacientes colonizados por más de un tipo de carbapenemasas resultó similar: predominaron las metalo-ß-lactamasas (p>0,05), y NDM fue la enzima prevalente, con un incremento significativo en la segunda etapa de vigilancia (p=0,04; Xi2=4,07; OR=0,46 [0,22-0,98])6; el porcentaje de infecciones causadas por BPC, posterior al HR fue significativamente mayor en los pacientes portadores respecto de los no portadores (p<0,05) (Tabla I y Tabla II).
Se comparó la proporción de pacientes con infección posterior por BPC entre los pacientes colonizados y no colonizados del propio período. En este dato, no se obtuvo diferencia significativa (p>0,05), aunque la tasa de infección en los pacientes no colonizados del PP (4,0%) fue menor que la de los respectivos pacientes del PI (7,9%) (Tabla I).
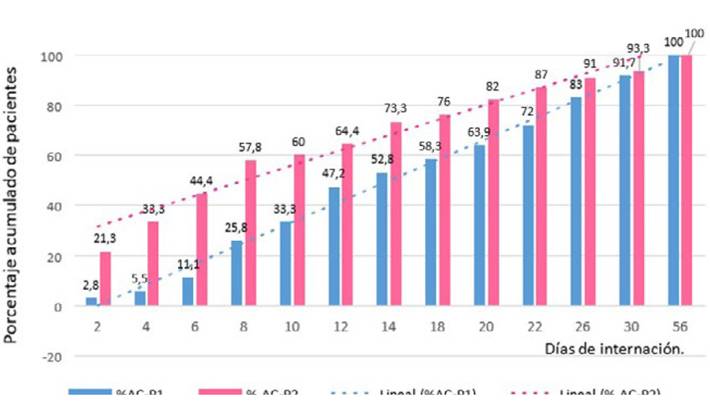
Finalmente, se analizó el tiempo desde el ingreso de los pacientes hasta el estado de portador; en los pacientes del PI, los días hasta el HR (+) resultaron en promedio 18,1 (mediana 13,7 [RIC: 15,8]) y, para los pacientes del PP, resultaron en promedio 11,0 (mediana 7 [RIC: 12]), lo que muestra que los pacientes del PP se colonizaron más rápidamente. En forma más gráfica, a las 48 h de internación, el 21,3% de los pacientes del PP ya presentaban un HR (+), mientras que en el PI solo, un 2,8% (Figura 1; Tabla I).
Discusión
Vigilar activamente la PR-BPC contribuye a prevenir su diseminación y medir la eficacia de las acciones de contención1,7. Los datos de este estudio muestran que el cumplimiento de las medidas implementadas no fue el adecuado, ya que no se redujo la tasa de colonización existente. Se observó una suerte de similitud entre los pacientes de ambas cohortes: aunque los pacientes del PP resultaron algo más jóvenes, con menor porcentaje de comorbilidades y menor porcentaje de infección por BPC en los no colonizados, y, a pesar de que este grupo de pacientes fue asistido luego de las medidas implementadas, la tasa de PR-BPC fue similar al PI.
En ambas cohortes, se demostró que el porcentaje de infección por BPC y el tiempo de internación fueron significativamente mayores en los pacientes colonizados.
En el PP, la PR-BPC fue un evento que apareció más precozmente. Esto llevó a plantear que, posiblemente, los pacientes, al ingresar a la UCIA, ya estén colonizados, como resultado de una amplia diseminación nosocomial de estos microorganismos, y, de esta manera, se pone en evidencia la “endemia” de la institución. Este hecho representa un desafío para crear nuevas estrategias de prevención, lo que deberá ser objeto de nuevas investigaciones.
Agradecimientos
A la Dra. Isabel Desimone por permitir realizar este estudio.
Referencias bibliográficas
1. Campos-Madueno EI, Moradi M, Eddoubaji Y, Shahi F, Moradi S, Bernasconi OJ, et al. Intestinal colonization with multidrug-resistant Enterobacterales: screening, epidemiology, clinical impact, and strategies to decolonize carriers. Eur J Clin Microbiol Infect Dis. 2023;42(3):229-254, https://doi.org/10.1007/s10096-023-04548-2
2. Yan L, Sun J, Xu X, Huang S. Epidemiology and risk factors of rectal colonization of carbapenemase-producing Enterobacteriaceae among high-risk patients from ICU and HSCT wards in a university hospital. Antimicrob Resist Infect Control. 2020;9(1):155, https://doi.org/10.1186/s13756-020-00816-4
3. Tălăpan D, Rafila A. Five-Year Survey of Asymptomatic Colonization with Multidrug-Resistant Organisms in a Romanian Tertiary Care Hospital. Infect Drug Resist. 2022;15: 2959-2967, https://doi.org/10.2147/idr.s360048
4. Callejón Fernández M, Madueño Alonso A, Abreu Rodríguez R, Aguirre-Jaime A, Castro Hernández MB, Ramos-Real MJ, et al. Risk factors for colonization by carbapenemase-producing bacteria in Spanish long-term care facilities: a multicentre point-prevalence study. Antimicrob Resist Infect Control. 2022;11(1):163, https://doi.org/10.1186/s13756-022-01200-0
5. Nicola F, Cejas D, González-Espinosa F, Relloso S, Herrera F, Bonvehí P, et al. Outbreak of Klebsiella pneumoniae ST11 Resistant To Ceftazidime-Avibactam Producing KPC-31 and the Novel Variant KPC-115 during COVID-19 Pandemic in Argentina. Microbiol Spectr. 2022;10(6):e0373322, https://doi.org/10.1128/spectrum.03733-22
6. Togneri A. M, Pérez M, Pérez Catalán S, Bastanza A, Re W, Gañete M, et al. Vigilancia activa de la portación de bacilos productores de carbapenemasas por PCR múltiple en tiempo real. Experiencia a cuatro meses de su implementación. ByPC. 2024;88(2):15-19, https://doi.org/10.62073/bypc.v88i2.234
7. Tacconelli E, Cataldo MA, Dancer SJ, De Angelis G, Falcone M, Frank U, et al. European Society of Clinical Microbiology. ESCMID guidelines for the management of the infection control measures to reduce transmission of multidrug-resistant Gram-negative bacteria in hospitalized patients. Clin Microbiol Infect. 2014;20Suppl1:1-55, https://doi.org/10.1111/1469-0691.12427
8. Barcelona L, Pagano I, Sued O, Reina R, Andión E, Almuzara M, Sudano D. Documento de Consenso Interinstitucional. Estrategia Multimodal de Intervención-Febrero 2021. Disponible en: https://www.sati.org.ar/consenso-interinstitucional-estrategia-multimodal-de-intervencion-2021. [Fecha de consulta: enero del 2022]
9. Girlich D, Oueslati S, Bernabeu S, Langlois I, Begasse C, Arangia N, et. al. Evaluation of the BD MAX Check-Points CPO Assay for the Detection of Carbapenemase Producers Directly from Rectal Swabs. J Mol Diagn. 2020;22(2):294-300, https://doi.org/10.1016/j.jmoldx.2019.10.004
10. Programa Nacional de Control de Calidad en Bacteriología. INEI-ANLIS “Dr. Carlos G. Malbrán”. Alerta epidemiológica emergencia de Enterobacterales doble productores de carbapenemasas. Boletín Informativo nro. 4 - abril 2021. Disponible en http://antimicrobianos.com.ar/ATB/wp-content/uploads/2021/05/Alerta-epidemiol%C3%B3gica-dobles-productores-de-carbapenemasa-COVID-19-v4.pdf [Fecha de consulta julio de 2023].
11. Caliskan-Aydogan O, Alocilja EC. A Review of Carbapenem Resistance in Enterobacterales and Its Detection Techniques. Microorganisms. 2023;11(6):1491, https://doi.org/10.3390/microorganisms11061491
12. Bush K, Jacoby GA. Updated functional classification of beta-lactamases. Antimicrob Agents Chemother. 2010;54(3):969-76, https://doi.org/10.1128/aac.01009-09
13. Escandón-Vargas K, Reyes S, Gutiérrez S, Villegas MV. The epidemiology of carbapenemases in Latin America and the Caribbean. Expert Rev Anti Infect Ther. 2017;15(3):277-297, https://doi.org/10.1080/14787210.2017.1268918
Notas
Notas de autor
anatogneri66@hotmail.com
Información adicional
redalyc-journal-id: 651