Artículo Original
Pacientes con leishmaniasis cutánea tratados con antimoniato de meglumina en 2 municipios de Boyacá, Colombia 2013-2014
Patients with Tegumentary Leishmaniasis Treated with Meglumine Antimoniate in 2 Municipalities of Boyaca, Colombia from 2013 to 2014
Pacientes com leishmaniose cutânea tratados com antimonato de meglumina em 2 municípios de Boyacá, Colômbia 2013-2014
Pacientes con leishmaniasis cutánea tratados con antimoniato de meglumina en 2 municipios de Boyacá, Colombia 2013-2014
MedUNAB, vol. 20, núm. 2, pp. 165-173, 2017
Universidad Autónoma de Bucaramanga

Esta obra está bajo una Licencia Creative Commons Atribución 4.0 Internacional.
Recepción: 29 Enero 2017
Aprobación: 07 Julio 2017
Resumen: Introducción: La leishmaniasis es una de las enfermedades reemergentes de mayor importancia en salud pública, causa grandes costos y puede generar discapacidad. Objetivo: Evaluar el costo y la efectividad obtenida con el tratamiento de primera línea para leishmaniasis cutánea en los municipios de Otanche y Puerto Boyacá, Boyacá durante 2013-2014. Metodología:Estudio longitudinal retrospectivo de tipo descriptivo, se tomaron 86 pacientes que cumplían con los criterios de inclusión; se realizó un análisis de las características sociodemográficas, la efectividad del manejo de la patología con antimoniato de meglumina, los efectos adversos y los costos institucionales de los pacientes. Resultados: Se observó que los más afectados fueron los pacientes de 0 a 14 años, de género masculino (57%) y procedentes de zonas rurales. Las zonas corporales más comprometidas fueron los miembros superiores. El municipio de Otanche atendió el 86% de los pacientes reportados y en promedio el costo por paciente fue de 258,664 pesos. El municipio de Puerto Boyacá reportó el 14% de los casos y el costo promedio por paciente fue de 290,307 pesos; con una diferencia en costos por paciente de 31,643 entre los municipios. Conclusiones: Cuando la administración del medicamento se hace siguiendo las dosis recomendadas, la efectividad se encuentra alrededor del 90%. Los pacientes que recibieron dosis superiores a la indicada obtuvieron un mayor porcentaje de curación, sin embargo, no es necesario sobredosificar a los pacientes y elevar los costos para mejorar la curación. Los pacientes que recibieron dosis subterapéuticas generaron más costos debido a que es necesario brindarles servicios médicos de mayor complejidad. [Abril-Sánchez LR, Pachón-Abril E, Picón-Jaimes YA. Pacientes con leishmaniasis cutánea tratados con antimoniato de meglumina en 2 municipios de Boyacá, Colombia 2013-2014. MedUNAB 2017; 20(2): 165-173].
Palabras clave: Leishmaniasis Cutánea, Meglumina, Análisis Costo-Eficiencia, Costos de los Medicamentos, Costo de Enfermedad, Enfermedades Desatendidas.
Abstract: Introduction: Leishmaniasis is one of the most important reemerging diseases in public health and causes great costs and may generate a disability. Objective: To evaluate the cost and effectiveness obtained with the first line treatment for tegumentary leishmaniasis in the municipalities of Otanche and Puerto Boyaca, Boyaca during 2013 and 2014. Methodology: This is a retrospective longitudinal study of descriptive type. 86 patients who fulfilled the inclusion criteria were taken in to account. Ananalys is of the sociodemographic characteristics, the effectiveness of the management of the pathology with meglumine antimoniate, the adverse effects and the institutional costs of the patients was carried out. Results: It was observed that the most affected with this disease were male patients (57%) from 0 to 14 years old and from rural areas. The most compromised body areas were the superior limbs. The municipality of Otanche treated 86% of the patients who were reported, and on average the cost per patient was $258,664 (Colombian pesos). The municipality of Puerto Boyacá reported 14% of the cases and the average cost per patient was 290,307 pesos; the difference in cost among the municipalities per patient was 31,643 pesos. Conclusions: The effectiveness rate when the administration of the drug is done following the recommended doses is around 90%. Patients who were treated with a higher dose than the indicated one obtained a higher percentage of curing; however, it is not necessary to dose patients and raise costs to improve curing. Patients who were treated with subtherapeutic doses generated more costs due to the need to provide them with more complex medical services. [Abril-Sánchez LR, Pachón-Abril E, Picón-Jaimes YA. Patients with Tegumentary Leishmaniasis Treated with Meglumine Antimoniate in 2 Municipalities of Boyacá, Colombia from 2013 to 2014. MedUNAB 2017; 20(2): 165-173].
Keywords: Leishmaniasis, Cutaneous, Meglumine, Cost Efficiency Analysis, Drug Costs, Cost of Illness, Neglected Diseases.
Resumo: Introdução: A leishmaniose é uma das doenças de maior importância que ressurge em saúde pública, causa grandes custos e pode gerar incapacidade. Objetivo: Avaliar o custo e a eficácia obtidos com o tratamento de primeira linha para leishmaniose cutânea nos municípios de Otanche e Puerto Boyacá, Boyacá, durante 2013-2014. Metodologia: Estudo longitudinal retrospectivo de tipo descritivo, foram atendidos 86 pacientes que preencheram aos critérios de inclusão; para o estudo se fez uma análise das características socio demográficas, da efetividade do manejo da patologia com antimonato de meglumina, dos efeitos adversos e os custos institucionais dos pacientes. Resultados: Observou-se que os mais afetados foram os pacientes de 0 a 14 anos de idade, masculino (57%) e os das áreas rurais. As áreas do corpo mais comprometidas foram os membros superiores. O município de Otanche tratou 86% dos pacientes relatados e, em média, o custo por paciente foi de 258.664 pesos. O município de Puerto Boyacá reportou 14% dos casos e o custo médio por paciente foi de 290.307 pesos; com uma diferença de custos por paciente de 31.643 entre os municípios. Conclusões: Quando a administração da medicação é feita seguindo as doses recomendadas, a eficácia aproximada é de 90%. O paciente que receberam maior dosagem que a indicada obtiveram maior porcentagem de cura, no entanto, não é necessário administrar maiores quantidades e aumentar os custos para melhorar a cicatrização. Os pacientes que receberam doses subterapêuticas geraram mais custos devido à necessidade de fornecer serviços médicos muito mais complexos. [Abril-Sánchez LR, Pachón-Abril E, Picón- Jaimes YA. Pacientes com leishmaniose cutânea tratados com antimonato de meglumina em 2 municípios de Boyacá, Colômbia 2013-2014. MedUNAB 2017; 20(2): 165-173].
Palavras-chave: Leishmaniose Cutânea, Meglumina, Análise Custo-Eficiência, Custos de Medicamentos, Efeitos Psicossociais da Doença, Doenças Negligenciadas.
Introducción
La leishmaniasis cutánea corresponde a la forma más frecuente de leishmaniasis, afecta principalmente las zonas expuestas del cuerpo, como los miembros superiores e inferiores, donde se manifiesta por lesiones ulcerosas, que dejan cicatrices permanentes. Cada año en el mundo se presentan 1.3 millones de casos nuevos de esta patología y el 95% se originan en las Américas, medio oriente y Asia (1–3).
La infección se trasfiere por la picadura de flebótomos hembra infectados, pertenecientes al género Lutzomya para el caso del continente americano (1,2,4). La mayoría del territorio colombiano situado por debajo de los 2,200 msnm presenta condiciones favorables para la endemo- epidemicidad del parásito (5,6). Según el Instituto Nacional de Salud de Colombia, del total de casos notificados de leishmaniasis, alrededor del 98% corresponden a la forma cutánea de la enfermedad (7).
El departamento de Boyacá está situado en la región centro- oriental del país, la cordillera oriental lo atraviesa de sur a norte conformando una variada topografía con diversidad de pisos térmicos, hecho que favorece las condiciones geográficas y climáticas en algunos de sus municipios para la presencia del vector y por consiguiente el riesgo de infección (8).
La provincia de occidente del departamento de Boyacá reporta el 85% de los casos de leishmaniasis cutánea y de estos el 50% son procedentes de los municipios de Otanche y Puerto Boyacá (9); para este estudio se seleccionaron estos dos municipios por el alto número de casos que reportan y además porque el tratamiento de los pacientes se suministra en la institución de salud, garantizando el seguimiento de los pacientes, a diferencia de otros municipios de la provincia donde el manejo farmacológico no siempre es suministrado en los hospitales locales (8,9).
Los medicamentos de primera línea recomendados en la guía de atención clínica integral de leishmaniasis que se utiliza en el país y que fue reglamentado a través de la Resolución 412 de 2000 del Ministerio de la Protección Social, y ratificado por la Resolución 2257 de 2011 del Ministerio de Salud y Protección Social, son los antimoniales pentavalentes a una dosis de 20mg por kg de sal de antimonio cada 24 horas por un periodo de 20 días (5,10–15).
El desconocimiento del cálculo de la dosis por parte del personal de salud, el mal uso de los recursos y el poco control en la aplicación del tratamiento a los pacientes en el país, puede ser la causa de que, en los últimos años, haya aumentado la dosis con el objetivo de mantener la eficacia por encima del 90%; lo cual plantea que ha aumentado la resistencia del parásito al medicamento o ha disminuido la adherencia al tratamiento (16–18).
Con este panorama, se propuso adelantar un estudio para evaluar la efectividad obtenida con el tratamiento de primera línea, teniendo presente los criterios de curación definidos para la leishmaniasis cutánea en la guía de manejo, frente al valor institucional invertido en cada caso en los municipios de Otanche y Puerto Boyacá, en el departamento de Boyacá durante el 2013 al 2014.
Metodología
Estudio observacional, descriptivo, longitudinal con recolección retrospectiva de la información. La información se obtuvo de la revisión de historias clínicas de usuarios, con la finalidad de determinar el manejo médico ofrecido y los resultados finales del mismo en términos de curación de la enfermedad. Adicionalmente se cuantificaron los costos institucionales del manejo individual de los pacientes.
El estudio se adelantó en los municipios de Otanche y Puerto Boyacá, ubicados en la provincia de occidente del departamento de Boyacá, Colombia y se centró en los pacientes que se reportaron al Sistema Nacional de Vigilancia en Salud Pública (SIVIGILA) en el periodo comprendido de enero de 2013 y mayo de 2014, y que su tratamiento se haya realizado en estos municipios. La muestra correspondió a un censo, debido a que se tomó la totalidad de los pacientes que cumplían con los siguientes criterios de inclusión: casos confirmados de leishmaniasis cutánea, procedentes de los municipios de Otanche y Puerto Boyacá, con historias clínicas completas.
No se incluyeron historias de pacientes pertenecientes a las fuerzas militares, debido a que ellos tienen un flujo de información distinta, a la cual no se tiene acceso por consideraciones de seguridad nacional. Se excluyeron las mujeres en estado de gestación, lactantes, enfermos crónicos con patologías renales y hepáticas de base dado que en ellos está contraindicado el antimoniato de meglumina. Tampoco se incluyeron pacientes que hubiesen recibido más de un ciclo de tratamiento en el último año.
El tratamiento de los pacientes fue mediante la administra- ción de antimoniato de meglumina a razón de 20mg por kg de sal de antimonio cada 24 horas por un periodo de 20 días, o como lo simplifica la Guía Clínica del Instituto Nacional de Salud de Colombia, con la siguiente formula, Peso en kilos x 0.247 = cantidad de mililitros (cm3). El 0.247 resulta de dividir 20 mg /kg/día por el Contenido de antimonio que aparece anotado en la etiqueta de registro del fármaco en Colombia (en este caso 81mg/ml).
Finalmente, se determinó el nivel de curación de la patología realizando una evaluación clínica al terminar el tratamiento, donde se esperó que la úlcera disminuyera más del 50% del tamaño inicial, en el día 45 se evaluó nuevamente y si no había sanado por completo se revisó nuevamente la lesión a los 6 meses cuando se establece si hubo o no curación.
Para el análisis de las variables sociodemográficas el archivo de Excel que genera el SIVIGILA se exportó al programa IBM SPSS (Chicago, Illinois) versión 24 y con éste se elaboró el análisis de los aspectos demográficos. Para las variables cualitativas como el género, el área geográfica, la raza, el régimen de seguridad social en salud entre otras, se realizó el análisis mediante frecuencias absolutas y relativas. Las variables cuantitativas se analizaron mediante medidas de tendencia central.
Teniendo en cuenta la guía clínica integral para el manejo del paciente con leishmaniasis, los criterios clínicos de curación para el evento son: cicatrización, aplanamiento del borde activo de la úlcera, desaparición de la induración de la base y desaparición de la linfangitis en caso de que haya ocurrido (5). De acuerdo con lo anterior, la condición final de los pacientes una vez terminado el tratamiento y el seguimiento (45 y 180 días posteriores a la terminación del tratamiento respectivamente) se asignó uno de los siguientes valores: Primero, curado, corresponde al paciente que cumple con al menos uno de los criterios clínicos de curación señalados anteriormente en todas las lesiones; segundo, no curado, corresponde al paciente, que terminó su tratamiento y en el control final, no reúne los criterios de curación y tercero, abandono, paciente que no terminó el tratamiento.
El análisis de costos se realizó teniendo en cuenta los gastos institucionales dentro de los cuales se contemplan: Valor en pesos de la ampolla de antimoniato de meglumina comprada por el Ministerio de Salud colombiano estipulado en 2,289 pesos, valor de las consultas médicas facturadas en cada institución mediante el sistema de imputación directa que para el municipio de Otanche fue de 29,000 pesos y para Puerto Boyacá de 30,000 pesos, y finalmente, el tiempo empleado por la auxiliar de enfermería para la administración diaria del medicamento, durante los días de tratamiento, la cual en Otanche costaba 2,900 pesos y en Puerto Boyacá 3,800 pesos. Se identificaron y cuantificaron además, los costos institucionales, desde el inicio del tratamiento hasta que el paciente cumpliera con su esquema de seguimiento. No se evidenció cambios en el valor de precio anual tanto del medicamento como del valor de los servicios representados por la atención en salud para suministrar el medicamento.
Consideraciones éticas
Este estudio se elaboró siguiendo la declaración de Helsinki y las pautas CIOMS (Council for International Organizations of Medical Sciences) y corresponde a una investigación sin riesgo según la Resolución N.º 008430 de 1993 (Ministerio de Salud Colombia) por la cual se establecen las normas científicas, técnicas y administrativas para la investigación en salud, dado que el empleo de técnicas y métodos de investigación documental son retrospectivos, sin intervenciones o modificaciones intencio- nadas de las variables biológicas, fisiológicas, psicológicas o sociales de los individuos que participan en el estudio.
En virtud de lo anterior, esta investigación, se acoge a la normatividad mencionada, resaltando la confidencialidad, respeto, seguridad de la información obtenida y procesada, siendo aprobada por el Comité de Investigación de la Universidad de Manizales.
Resultados
Condiciones sociodemográficas
La muestra correspondió a 86 pacientes con leishmaniasis cutánea procedentes de los municipios de Otanche y Puerto Boyacá. Respecto al sexo, la razón hombre-mujer fue de 1,3:1; el grupo de edad más afectado fue el comprendido entre 5 y 9 años con 28 casos (32.6%), el menos afectado fue el de mayores de 40 años con solo un caso (1.2%). Del total de pacientes, 68 (79.1%) se encontraban en el rango de edad de 0-19 años, comprendiendo, lactantes, escolares, niños y adolescentes. La distribución de los grupos por edad se hizo cada cuatro años y no por grupo etario, debido a que algunos rangos como el de la adultez involucran un extenso periodo de tiempo y podría alterar los resultados estadísticos (Tabla 1).
En cuanto al régimen de seguridad social en salud se observó que el 88.4% de la población afectada se encuentra en el régimen de seguridad social subsidiado o no se encuentra asegurada y el 11.7% corresponde a población con capacidad de pago por sus servicios de salud. Por área de ocurrencia de los casos más del 95% manifestó vivir en área rural y haber adquirido la enfermedad en la zona selvática de la región.
Efectividad del medicamento basada en los criterios clínicos de curación
De los 86 pacientes estudiados, recibieron el tratamiento en su totalidad 83 (96.5%) y de estos 76 (91.6%) presentaron criterios de curación de acuerdo a la guía de tratamiento de pacientes con leishmaniasis, 10 (8.4%) no documentaron criterios de curación al finalizar el seguimiento y 3 (3.5%) abandonaron el tratamiento.
Tabla 1. Distribución de los pacientes por grupos de edad y sexo
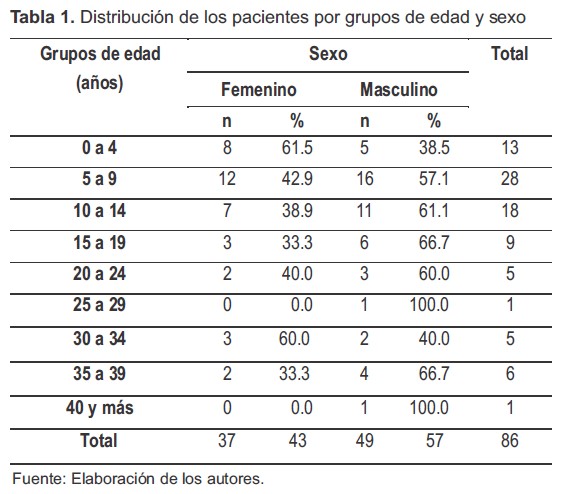
Fuente: Elaboración de los autores
Se observó que el 67.7% de las lesiones se encontraban ubicadas en las extremidades, con mayor frecuencia en los miembros superiores, y en menor medida en cara y tronco. El mayor porcentaje de curación se observó en los pacientes cuyas lesiones se encontraban ubicadas en tronco (93.3%) y el de menor porcentaje correspondió a los pacientes cuyas lesiones se encontraban ubicadas en miembros inferiores (82.4%) (Tabla 2).
Los pacientes con una, dos, tres y cinco lesiones mostraron criterios de curación inferiores al 94%; mientras que los pacientes con cuatro, seis, siete, ocho y nueve lesiones evidenciaron curación del 100% una vez finalizado el tratamiento; sin embargo, es importante resaltar que la mayoría de los pacientes tenían entre una y cinco lesiones. De las personas que abandonaron el tratamiento, dos presentaban una única lesión y una tenía cinco lesiones (Tabla 3).
En cuanto al resultado del tratamiento por grupos de edad y condición final, se pudo determinar que los tres casos que abandonaron el tratamiento se encontraban en los grupos de edad comprendidos entre los 15 a 19 y los 30 a 39 años, los no curados se ubicaron en los grupos de edad de los 5 a 9 y 10 a 14 años. Finalmente, 76 casos cumplieron con los criterios de curación y el grupo de edad en el que mayor tasa de éxito se presentó fue el de 5 a 9 años.
El resultado del tratamiento teniendo en cuenta si la aplicación de la dosis fue mayor o menor a la terapéutica, evidenció que 29 (33.7%) de los pacientes recibieron la dosis adecuada y de estos 2 (6.9%) presentaron falla en el tratamiento, a 26 (30.2%) le suministraron una dosis subterapéutica y en 4 (15.4%) el tratamiento no fue efectivo. Un total de 31 (36%) recibió una dosis supraterapéutica y de estos 1 (3.2%) no tuvo criterios de curación.
Tabla 2. Frecuencia de ubicación de las lesiones según región corporal y condición final
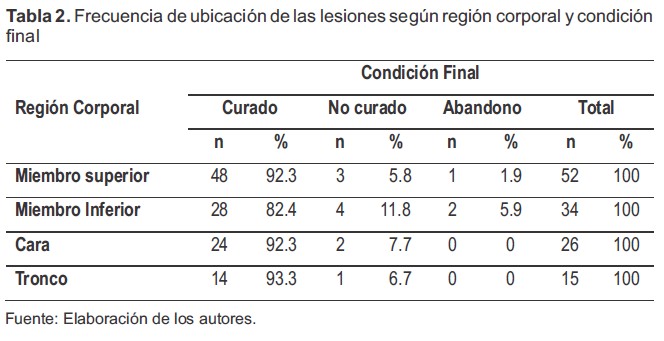
Tabla 3. Numero de lesiones en los pacientes y condición final
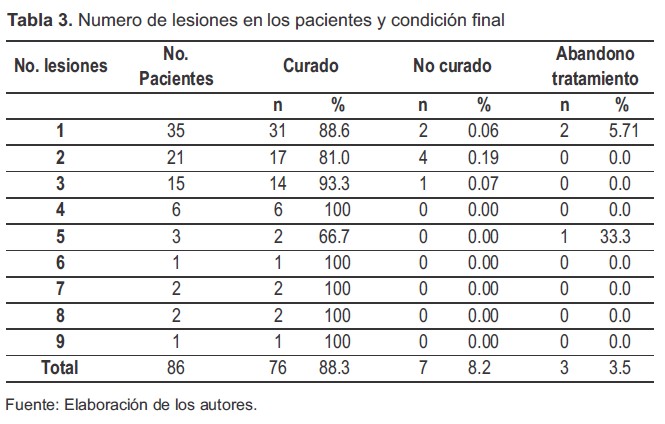
Fuente: Elaboración de los autores
Eventos adversos relacionados en las historias clínicas
Respecto al reporte de efectos adversos al tratamiento con antimoniato de meglumina, se encontró que 14 (16.3%) pacientes reportaron al menos un efecto adverso relacionado directamente con la administración del medicamento, el dolor en el área de aplicación presentó el porcentaje mayor con un 57.9% de presentación, seguido de la cefalea con el 15.7%. Cabe anotar, que aquellos pacientes que manifestaron haber presentado efectos adversos relacionados con la aplicación del medicamento no fueron los que abandonaron el tratamiento, puesto que el 100% de los que refirieron efectos adversos presentaron criterios de curación. En cuanto a la relación entre dosis y aparición de efectos adversos, se observó que 11 (79%) de los pacientes recibió una dosis supra terapéutica del fármaco y 3 (21%) la dosis adecuada (Tabla 4).
Costos institucionales del manejo
En cuanto a la discriminación de los costos totales por los tres ítems evaluados, en el municipio de Otanche se atendieron 74 (86%) de los pacientes reportados en el periodo de tiempo estudiado y en promedio el costo por paciente fue de 258,664 pesos. El municipio de Puerto Boyacá reportó 12 (14%) de los casos y el costo promedio por paciente fue de 290,307 pesos; con una diferencia en costos por paciente de 31,643 entre los municipios. En cuanto la discriminación de costos frente a la condición final de los pacientes se encontró que en Otanche 65 casos cumplieron criterios de curación y el valor total empleado fue de 17.042,287 de pesos; en Puerto Boyacá 11 pacientes se curaron gastando un total de 3.369,860 de pesos, esto indica que Puerto Boyacá emplea 44,162 pesos más que Otanche para curar a un paciente.
En relación a los costos y efectividad del tratamiento, el 90.3% de los casos de Otanche y el 100% de los casos de Puerto Boyacá, obtuvieron criterios de curación a partir de la cicatrización de las heridas, generando un costo 16.8% mayor en Puerto Boyacá que en Otanche; en cuanto los fallos en el tratamiento, indican que los siete casos se presentaron en el municipio de Otanche. Estos pacientes le causan al sistema de seguridad social en salud, sobrecostos superiores al 100%, puesto que necesitan medicamentos de segunda línea y eventualmente consulta con especialistas (Tabla 5).
Tabla 4. Principales efectos adversos
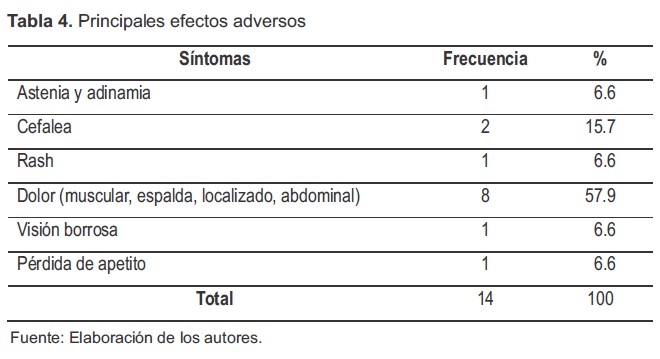
Fuente: Elaboración de los autores
Tabla 5. Costo y efectividad del tratamiento de la leishmaniasis cutánea en los municipios de Otanche y Puerto Boyacá
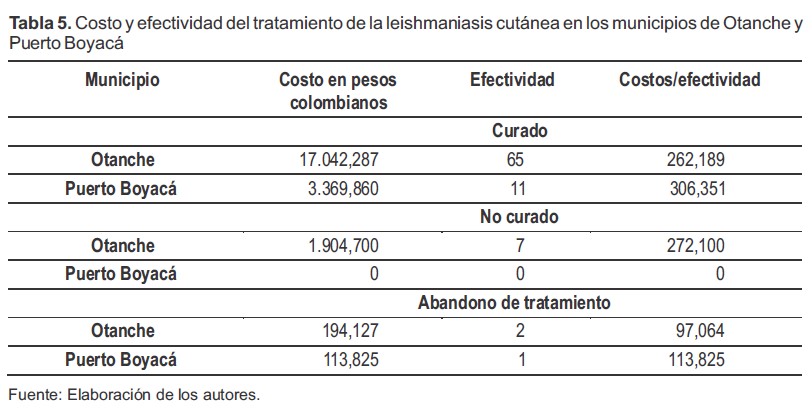
Fuente: Elaboración de los autores.
Discusión
Los resultados de esta investigación permitieron conocer las características sociodemográficas de los pacientes manejados con antimoniato de meglumina en los municipios de Otanche y Puerto Boyacá; características del manejo clínico y qué tan efectivo fue el medicamento si se aplicaba de manera supervisada por una institución de salud, siguiendo las indicaciones dadas por la guía de atención clínica del paciente con leishmaniasis y el protocolo de vigilancia epidemiológica para el evento.
El rango de edad con mayor frecuencia de casos fue el de 0 a 14 años con un 68.6%, esto concuerda con lo encontrado en otros estudios (19,20). El predominio en este grupo etario puede estar relacionado con tres condiciones, la primera, el vector generalmente se encuentra al interior del domicilio o peri domicilio y el tiempo de permanencia de este grupo en casa es mayor; la segunda, que los menores están ingresando a la zona boscosa donde se encuentran los vectores; y, finalmente, porque los adultos no están acudiendo a los servicios de salud para el manejo de esta patología y se produce un subregistro del diagnóstico (8, 21).
En cuanto al sexo fueron más afectados los hombres en un 57%, lo cual no evidencia una diferencia marcada de género, como se encuentra en lo reportado por otros estudios en los que los hombres se vieron afectados en alrededor del 80% en razón a las labores diarias de trabajo, caza y pesca, en las que se exponen a la picadura del vector (20,22–25). Respecto al área geográfica predominaron las zonas rurales, esto concuerda con lo referido por el protocolo de vigilancia en salud pública para el evento, donde se menciona a las actividades económicas, la migración, el conflicto armado y la dinámica vectorial, que condicionan está enfermedad en este escenario (26). Otanche es el municipio que más casos de leishmaniasis reportó y se caracteriza por tener el 60.9% de su población residiendo en el área rural (9, 27,28).
En lo relacionado al lugar de ocurrencia de los casos se observó que el 70% se ubican en 14 de las 35 veredas referidas por los pacientes; estas localidades se encuentran ubicadas sobre la Serranía de las Quinchas, área geográfica boscosa y húmeda que favorece la presencia del vector; localizada a unos 900 msnm y clasificada según las zonas de vida de Holdridge, como bosque pluvial tropical en las estribaciones de la cordillera oriental hacia el Valle del río Magdalena (29).
Mediante la revisión de las historias clínicas de los 83 pacientes que recibieron el tratamiento completo, se evidenció que el 91.6% cumplió con alguno de los criterios de curación; estos resultados fueron similares a los que refiere la guía clínica para el manejo del paciente con leishmaniasis cutánea que dice que si se da una dosis única diaria del medicamento de 20mg/Kg peso/día, durante 20 días se garantiza entre un 90% y 95% de curación y lo indicado por otros investigadores, en los que la efectividad fue del 92.9% (5,13,30,31).
En las manifestaciones clínicas que presentaban los pacientes el 40.7% tenían una única lesión, situación similar a la reportada por otros autores (32–34). La ubicación más común de las lesiones fueron los miembros superiores; debido a que la picadura se da principalmente en áreas del cuerpo que se encuentran descubiertas (32,33). La curación, teniendo en cuenta si la dosis fue la adecuada o por el contrario fue superior o inferior, no pudo ser comparada con otros estudios por no encontrase trabajos similares durante la búsqueda realizada por los autores.
En cuanto a las reacciones adversas medicamentosas, el 16.3% de los pacientes refirió al menos un efecto adverso. El dolor estuvo presente en el 57.9% de los pacientes, seguido de la cefalea con un 15.8%; otros efectos adversos incluyeron astenia, adinamia, rash y pérdida de apetito (30). La guía clínica para el manejo del paciente con leishmaniasis refiere que un 65% de los pacientes presentan eventos adversos, siendo la mayoría leves o moderados y no impiden la continuación del tratamiento (5).
Una de las limitantes que se encontró fue el hecho de que los resultados del estudio estuvieron directamente relacionados con la calidad de las historias clínicas de los pacientes, lo que pudo hacer que se perdiera información pertinente para el análisis. Así como el hecho de que los costos estudiados no fueran iguales en las dos instituciones de salud y que no se pudieran comparar con otros estudios.
Sin embargo, la importancia de este trabajo radica en los aspectos abordados en cuanto al seguimiento realizado a los pacientes para determinar su curación, la sensibilización realizada al personal de salud en las instituciones donde se mostró la importancia de la adecuada dosificación y control de los efectos adversos en los pacientes afectados por esta patología. Además, se invita a otros autores para que participen activamente en la investigación de las enfermedades emergentes y reemergentes ya que son de gran importancia para la salud pública.
Conclusiones
La ubicación espacial de distribución de los casos indica que los pacientes se concentraron en localidades adyacentes a la Serranía de las Quinchas, la cual presenta un área geográfica densa en flora y fauna, con condiciones ecoepidemilógicas que pueden favorecen la presencia del vector y el mantenimiento del ciclo enzoótico, en tanto que los usos y costumbres de la población permiten el ciclo antroponótico y la presentación de casos.
La efectividad del tratamiento con Antimoniato de meglumina se encuentra en el rango definido por la OMS, donde se establece de acuerdo con la evidencia disponible que, si la administración del medicamento se hace siguiendo las dosis recomendadas, la efectividad se encuentra alrededor del 90%. Si bien los pacientes que recibieron dosis superiores a la indicada obtuvieron un mayor porcentaje de curación, a los que se les dio la dosis indicada presentaron un porcentaje de curación por encima del 90%, lo cual podría indicar que no es necesario sobredosificar los pacientes y elevar los costos para mejorar la curación. Los pacientes que reciben dosis subterapeuticas generan más costos debido a que un nuevo tratamiento le puede costar al sistema general de seguridad social en salud costos adicionales superiores al 100%.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de intereses
Los autores declaran no tener conflictos de interés.
Referencias
1. Organización mundial de la salud. Leishmaniasis [Internet]. Nota descriptiva Septiembre. 2016 [cited 2016 Dec 23]. Disponible en: http://www.who.int/mediacentre/factsheets/fs375/es/
2. Center for Disease Control and Prevention. Parasites - Leishmaniasis [Internet]. Leishmaniasis. 2013 [cited 2016 Dec 23]. Disponible en: https://www.cdc.gov/parasites/leishmaniasis/
3. Akhoundi M, Kuhls K, Cannet A, Votýpka J, Marty P, Delaunay P, et al. A Historical Overview of the Classification, Evolution, and Dispersion of Leishmania Parasites and Sandflies. PLoS Neglected Tropical Diseases. 2016; 10(6):1–40.
4. Almeida OL, Santos J. Advances in the treatment of cutaneous leishmaniasis in the new world in the last ten years: a systematic literature review. An Bras Dermatol. 2011; 86(3):497–506.
5. Ministerio de la protección social. Guía para la atención clínica integral del paciente con Leishmaniasis [Internet]. Plan nacional de Salud pública. 2011 [cited 2016 Dec 23]. Disponible en: http://www.ins.gov.co/temas-de-interes/Leishmaniasisviceral/02ClinicaLeishmaniasis.pdf
6. Nieves E, Rujano M, Ospino H, Oraá L, Rondón Y, Sánchez M, et al. Efectos del cambio climático sobre la distribución potencial de los flebotominos transmisores de leishmaniasis en Mérida Venezuela. Intropica [Internet]. 2015; 10:60-73. Disponible en: http://revistas.unimagdalena.edu.co/index.php/intropica/article/view/1648
7. Instituto Nacional de Salud. Boletín epidemiológico semanal [Internet]. Enfermedades transmitidas por vectores. 2016 [cited 2016 Dec 23]. Disponible en: http://www.ins.gov.co/boletin-epidemiologico/BoletnEpidemiolgico/2016Boletínepidemiológicosemana49.pdf
8. Santamaría E, Ponce N, Zipa Y, Ferro C. Presencia en el peridomicilio de vectores infectados con Leishmania (Viannia) panamensis en dos focos endémicos en el occidente de Boyacá, piedemonte del valle del Magdalena medio, Colombia. Biomédica. 2006; 26(1):82–94.
9. Secretaría de salud de Boyacá. Boletín epidemiológico de Boyacá [Internet]. Semana epidemiológica N° 49 de 2016. 2016 [cited 2016 Dec 23]. Disponible en: https://www.boyaca.gov.co/SecSalud/images/Documentos/BoletinesEpidemiologicos/2016/boletin-epidemiologico-boyaca-semana-48-2016.pdf
10. Gamboa Latorre LF, Becerra Mateus JA. Cardiotoxicidad por antimoniales. Rev Salud Bosque. 2012; 2(2):69–74.
11. Vélez ID, Jiménez A, Cacheux CLE, Vásquez D, López L. Terapéutica de las Leishmaniasis Americanas: Nuevas recomendaciones. Dermatol Venez. 2012; 50(1):15–8.
12. Barberis F; Vélez ID. Opciones terapéuticas para el manejo de la Leishmaniasis cutánea americana. Rev Panam Infectol. 2014; 16(2):113–23.
13. Organización Panamericana de la Salud. Leishmaniasis en las Américas: recomendaciones para el tratamiento [Internet]. Enfermedades Transmisibles y Análisis de Salud. 2013 [cited 2016 Dec 23]. Disponible en: http://www.paho.org/hq/index.php?option=com_docman&task=doc_view&gid=22226&Itemid=270&lang=en
14. Rodríguez, Á. Macías E. Distribución de los niveles séricos de amilasa en pacientes con leishmaniasis cutánea en tratamiento con antimoniato de meglumina. Univ Medica. 2012; 53(1):33–42.
15. Del Rosal T, Baquero F, García MJ. Leishmaniasis cutánea. Pediatr Aten Primaria. 2010; 12(46):263–71.
16. Mohapatra S. Drug resistance in leishmaniasis: Newer developments. Trop Parasitol [Internet]. 2014; 4(1):4–9. Disponible en: http://www.pubmedcentral.nih.gov/articlerender.fcgi?artid=3992802HYPERLINK
17. Khatami A, Talaee R, Rahshenas M, Khamesipour A, Mehryan P, Tehrani S, et al. Dressings Combined with Injection of Meglumine Antimoniate in the Treatment of Cutaneous Leishmaniasis: A Randomized Controlled Clinical Trial. PLoS One. 2013; 8(6):1–7.
18. Leprohon P, Fernandez C, Gazanion L, Monte R, Ouellette M. Drug resistance analysis by next generation sequencing in Leishmania. Int J Parasitol Drugs. Drug Resist [Internet]. 2015; 5(1):26–35. Disponible en: http://dx.doi.org/10.1016/j.ijpddr.2014.09.005
19. Bsrat A, Berhe N, Balkew M, Yohannes M, Teklu T, Gadisa E, et al. Epidemiological study of cutaneous leishmaniasis in Saesie Tsaeda-emba district, eastern Tigray, northern Ethiopia. Parasit Vectors [Internet]. 2015; 8(1):1–9. Disponible en : http://www.parasitesandvectors.com/content/8/1/149
20. Riera C, Napp S, Manzanares S. Epidemiología de la leishmaniasis humana en la ciudad de Barcelona (1997- 2014). Rev Enf Emerg. 2016; 15(2):68–76.
21. Solomon M, Schwartz E, Pavlotsky F, Sakka N, Barzilai A, Greenberger S. Leishmania tropica in children: A retrospective study. J Am Acad Dermatol [Internet]. 2014; 71(2):271–7. Disponible en: http://dx.doi.org/10.1016/j.jaad.2013.12.047
22. Cota GF, De Sousa MR, Fereguetti TO, Saleme PS, Alvarisa TK, Rabello A. The cure rate after placebo or no therapy in American cutaneous leishmaniasis: A systematic review and meta-analysis. PLoS One. 2016; 11(2):1–15.
23. Karami M, Doudi M, Setorki M. Assessing epidemiology of cutaneous leishmaniasis in Isfahan, Iran. J Vector Borne Dis. 2013; 50(1):30–7.
24. Pontello R, Gon A, Ogama A. American cutaneous leishmaniasis: epidemiological profile of patients treated in Londrina from 1998 to 2009. An Bras Dermatol [Internet]. 2013; 88(5):748–53. Disponible en:
25. Navarro P, de la Parte M, Colmenares L, Rivas M, Delgado O, Angulo A. Leishmaniosis tegumentaria americana: experiencia terapéutica de la cátedra de medicina tropical con meglumina. Bol Venez Infectol. 2015; 26(2):104–8.
26. Instituto nacional de salud República de Colombia. Protocolo de Vigilancia en Salud Pública. Leishmaniasis [Internet]. 2014 [cited 2016 Dec 23]. Disponible en: http://www.ins.gov.co/lineas-de-accion/Subdireccion-Vigilancia/sivigila/Protocolos%20SIVIGILA/PRO%20Leishmaniasis.pdf
27. Mastrangelo A, Salomón D. Contribución de la antropología a la comprensión ecoepidemiológica de un brote de leishmaniasis tegumentaria americana en las 2000 hectáreas, Puerto Iguazú, Argentina. Rev Argent Salud Pública. 2012; 1(4):6–13.
28. Gomez D, Herrador Z, San Martin J, Gherasim A, Aguado M, Romero A, et al. Spatial distribution and cluster analysis of a leishmaniasis outbreak in the south-western Madrid region, Spain, September 2009 to April 2013. Euro Surveill Bull Eur sur les Mal Transm - Eur Commun Dis Bull. 2015; 20(7):11–20.
29. Holdrigde L. Life Zone Ecology [Internet]. Sistema de clasificación de zonas de vida de Holdridge. 1971. Disponible en: https://www.epa.gov/aboutepa/about-national-health-and-environmental-effects-research-laboratory-nheerl#wed
30. García M, Barrio A, Parodi C, Beckar J, Moreno S, Basombrio M. Mitelfosina versus antimoniato de meglumina en el tratamiento de la leishmaniasis mucosa. Med (B. Aires). 2014; 74(5):371–7.
31. Rubiano L, Miranda M, Muvdi S, Montero L, Rodriguez I, Garcerant D, et al. Noninferiority of Miltefosine Versus Meglumine Antimoniate for Cutaneous Leishmaniasis in Children. J Infect Dis [Internet]. 2012; 205(4):684–92. Disponible en: http://jid.oxfordjournals.org/lookup/doi/10.1093/infdis/jir816
32. De Lima H, Borges R, Escobar J, Garcia J. American cutaneous leishmaniasis in Venezuela, biennium 2008- 2009. Bol Malariol Y Salud Ambient. 2011; 51(2):215–24.
33. De Lima H, Borges R, Escobar J, Convit J. Leishmaniasis cutánea americana en Venezuela: un análisis clínico epidemiológico a nivel nacional y por entidad federal, 1988-2007. Bol Malariol y Salud Ambient. 2010; 50(2):283–99.
34. Roth P, Sempere M, Mialaret A, Fernández C, Gil J, Colomina J, et al. Community outbreak of cutaneous leishmaniasis in La Ribera region of Valencia, Spain: Public Health measures. Enferm Infecc Microbiol Clin [Internet]. 2015; 30(20):6. Disponible en: http://dx.doi.org/10.1016/j.eimc.2016.04.006
Notas de autor
Yelson Alejandro Picón Jaimes. Carrera 18 No. 113-52, Edificio Puerto Madero, San Patricio, Bogotá, Colombia. Teléfono: +57 3105747525. E-mail: ypicon@unab.edu.co
Enlace alternativo
https://revistas.unab.edu.co/index.php/medunab/article/view/2671/2803 (pdf)