Artículo Original
Evaluación de la implantación de la guía de buenas prácticas de acceso vascular en el Host Regional Euskadi de Osakidetza-Servicio Vasco de Salud: estudio descriptivo de proceso
Evaluation of the Implantation of the Good Practices Guideline for Vascular Access in the Euskadi Regional Host of Osakidetza-Basque Health Service: A Descriptive Studio of the Process
Avaliação da implementação do guia de boas práticas para acesso vascular no Host Regional Euskadi de Osakidetza-Serviço Vasco de Saúde: estudo descritivo do processo
Evaluación de la implantación de la guía de buenas prácticas de acceso vascular en el Host Regional Euskadi de Osakidetza-Servicio Vasco de Salud: estudio descriptivo de proceso
MedUNAB, vol. 26, núm. 2, pp. 200-212, 2023
Universidad Autónoma de Bucaramanga

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 09 Febrero 2023
Aprobación: 19 Septiembre 2023
Resumen: Introducción. Los tratamientos endovenosos son necesarios en multitud de situaciones; sin embargo, presentan complicaciones. La guía de acceso vascular ofrece evidencia valorada y sintetizada para ser trasladada al cuidado. El objetivo del estudio es describir el proceso de implantación de la guía de acceso vascular en las organizaciones del Host Regional Euskadi monitorizando uso de catéteres alternativos, retirada precoz y presencia de complicaciones. Metodología. Estudio descriptivo de proceso. Se establecen como momentos de corte 3 meses preimplantación y 6, 12 y 48 meses postimplantación. Análisis descriptivo y de comparación con Chi cuadrado. Resultados. Se evaluaron 7,074 pacientes y 12,363 dispositivos; siendo el catéter periférico corto el de uso más frecuente. La utilización de catéteres alternativos aumentó a lo largo del tiempo, mostrando diferencias significativas en el periodo 3 meses preimplantación con el de 48 meses postimplantación (del 6.81% preimplantación al 10.58% post 48 meses). El porcentaje de catéteres venosos periféricos cortos retirados en menos de 48h aumentó del 53.25% al 57.54% de la preimplantación a los 48 meses postimplantación. Discusión.Los resultados obtenidos tras la implantación de la guía ponen de relieve el impacto de la utilización de catéteres alternativos y la retirada precoz de estos. Se ha de seguir trabajando en disminuir las complicaciones y las tasas de flebitis de catéter venosos periféricos. Conclusiones. La implantación de la guía de buenas prácticas para el cuidado del acceso vascular mejora los resultados en el uso de catéteres alternativos o la disminución en días de los catéteres venosos periféricos.
Palabras clave: Ciencia de la Implementación, Dispositivos de Acceso Vascular, Guía de Práctica Clínica, Práctica Clínica Basada en la Evidencia, Enfermería.
Abstract: Introduction. Intravenous treatments are necessary in multiple situations; however, they do have complications. The vascular access guideline provides assessed and synthesized evidence to be transferred to care. The aim of this study is to describe the process of implementation of the vascular access guideline in the organizations of Euskadi Regional Host by monitoring the use of alternative catheters, early removal and the presence of complications. Methodology.Descriptive study of process. The cut-off times are 3 months pre- implementation and 6, 12, 48 months post- implantation. Descriptive and comparative analysis with Chi- square. Results.A total of 7,074 patients and 12,363 devices were evaluated; The short peripheral catheter is the most frequently used. The use of alternative catheters increased over time, showing a significant difference in the 3 months pre- implementation period with the 48-month post-implantation period (from 6.81% pre- implementation to 10.58% post 48 months). The percentage of short intravenous catheters removal in less than 48h increased from 53.25% to 57.54% of the pre- implantation of the 48 months post-implantation. Discussion. The results obtained after the implementation of the guideline highlight the impact of the use of alternative catheters and the early removal of them. Further work needs to be done to reduce complications and rates of peripheral venous catheter phlebitis. Conclusions. The implementation of the good practices guidelines for vascular access care improves the results in the use of alternative catheters or the reduction in peripheral venous catheters in days.
Keywords: Implementation Science, Vascular Access Devices, Practice Guideline, Evidence-Based Practice, Nursing.
Resumo: Introdução. Os tratamentos intravenosos são necessários em muitas situações; porém, apresentam complicações. O guia de acesso vascular oferece evidências avaliadas e sintetizadas para serem transferidas para o cuidado. O objetivo do estudo é descrever o processo de implementação do guia de acesso vascular nas organizações do Host Regional Euskadi, monitorando o uso de cateteres alternativos, remoção precoce e presença de complicações. Metodologia. Estudo descritivo de processo. São estabelecidos como momentos de corte 3 meses pré-implantação, e 6, 12 e 48 meses pós-implantação. Análise descritiva e comparativa com Qui-quadrado. Resultados. Foram avaliados 7,074 pacientes e 12,363 dispositivos, sendo o cateter periférico curto o mais utilizado. O uso de cateteres alternativos aumentou ao longo do tempo, apresentando diferenças significativas no período de 3 meses pré-implantação com o de 48 meses pós-implantação (de 6.81% pré-implantação para 10.58% pós 48 meses). A porcentagem de cateteres venosos periféricos curtos removidos em menos de 48 horas aumentou de 53.25% para 57.54% desde a pré-implantação até 48 meses pós-implantação. Discussão. Os resultados obtidos após a implementação do guia destacam o impacto do uso de cateteres alternativos e sua remoção precoce. O trabalho deve continuar para reduzir complicações e taxas de flebite por cateter venoso periférico. Conclusões.A implementação do guia de boas práticas para cuidados com acesso vascular melhora os resultados no uso de cateteres alternativos ou na redução de dias de cateteres venosos periféricos.
Palavras-chave: Ciência da Implementação, Dispositivos de Acesso Vascular, Guia de Prática Clínica, Prática Clínica Baseada em Evidências, Enfermagem.
Introducción
Los tratamientos endovenosos son necesarios en multitud de pacientes y situaciones clínicas. Existen dispositivos venosos de diferentes materiales para distintas vías o lugares anatómicos, y para duraciones y características fisicoquímicas de fármacos variados. Una asistencia sanitaria centrada en la calidad y seguridad lleva implícita la utilización del conocimiento científico en la rutina diaria, y en la selección y adecuación en los materiales empleados; la aplicación de cuidados que eviten las complicaciones es fundamental.
Los accesos vasculares permiten una gran biodisponibilidad de los fármacos a nivel sistémico, evitando problemas de absorción inadecuada, pero pueden producir complicaciones (1,2).
Alrededor del 60% de los pacientes hospitalizados tienen canalizado un acceso venoso, así como también el 90% de los pacientes que acuden al servicio de urgencias, estimándose que el 70% de estos pacientes experimentan complicaciones relacionadas con el catéter (1).
Entre las complicaciones, además de la flebitis, se encuentran la tromboflebitis, la infiltración y extravasación, los neumotórax, hemotórax, infecciones, trombosis y las bacteriemias relacionadas con catéter (3).
Antes del 2018, encontrando variabilidad en el cuidado vascular, diferentes organizaciones de servicio comienzan a trabajar en aplicar recomendaciones para la selección del dispositivo vascular adecuado, introducir equipos de terapia intravenosa y monitorizar los cuidados de mantenimiento y complicaciones, pero de forma poco estructurada, sin una metodología rigurosa de implantación y sin seguimiento sistemático desde el servicio de salud.
El estudio nacional EPINE (4) de 2021 muestra que el 76.57% de las personas hospitalizadas utilizó un catéter vascular periférico (CVP), y el 12.34% un catéter venoso central (CVC), encontrándose una prevalencia de bacteriemia e infección asociada al catéter del 1.41%, la cual fue adquirida en el propio centro.
Además del impacto en el paciente, las complicaciones de los dispositivos de acceso vascular aumentan los costes, las estancias hospitalarias e incrementan la morbi-mortalidad (5-7), por lo que impulsar la utilización del conocimiento y la evidencia científica es vital para disminuir la variabilidad y el riesgo de complicaciones.
Con el fin de disminuir este problema han surgido distintas iniciativas como la aparición de equipos de terapia intravenosa en los centros expertos en el acceso vascular, nuevos tipos de dispositivos como el catéter central de inserción periférica (PICC, por sus siglas en inglés), nuevas técnicas de inserción como la Microseldinger guiada por ultrasonidos, y materiales como el poliuretano de tercera generación y silicona. Por último, es preciso señalar que hay disponible un creciente cuerpo de evidencia sobre el cuidado del acceso venoso, recogido en diversas guías de práctica clínica sobre cuidado vascular (6,8-11).
Los profesionales de la salud están llamados a utilizar los resultados de la investigación científica en la atención que prestan. Sin embargo, existe una brecha entre la evidencia y la práctica (5), la variabilidad y no utilización del conocimiento actualizado en el día a día.
Una de las estrategias de transferencia son las Guías de Práctica Clínica, que en base al nivel de las evidencias encontradas, proponen pautas de actuación para facilitar la transmisión de la evidencia a la práctica, ya que ofrecen evidencia sintetizada y valorada críticamente para el manejo de diferentes aspectos en relación a un problema de salud y, además, incorporan recomendaciones para la práctica, lo que ayuda a crear un puente de unión entre la práctica y los resultados de la investigación (12).
La aplicación de guías de Buenas Prácticas (BBPP) apoya la mejora de la práctica clínica al utilizar resultados consistentes y fomentar la reducción de la variabilidad. Sin embargo, la evidencia por sí sola puede no ser suficiente para su traslación y, además, muchos profesionales no están familiarizados sobre cómo implantar de forma efectiva, eficiente y sostenida intervenciones en la práctica clínica (13). Por ello es necesario facilitar tanto el acceso a guías de buenas prácticas, como establecer una metodología de implantación que favorezca la traslación del conocimiento al día a día (5).
La Registered Nurses’ Association of Ontario (RNAO) desarrolla, apoya la implantación y evalúa las Guías de Buenas Prácticas y de Entornos laborales saludables. Actualmente existen en la RNAO 54 guías de buenas prácticas clínicas y entornos laborables saludables, y entre ellas está la de accesos vasculares.
RNAO designó a la Unidad de Investigación en Cuidados de Salud, Investén-isciii, como BPSO Host en España para implantar, evaluar, difundir y sostener/expandir las Guías de Buenas Prácticas de RNAO por medio de los Centros Comprometidos con la Excelencia en Cuidados Best Practice Spotlight Organization (CCEC/BPSO®), desarrollado las funciones de BPSO Host-España desde 2010, impulsando las actividades para la creación y soporte de una red de CCEC/BPSO en España, además de coordinar la creación y desarrollo de BPSO Host Regionales dentro de España (5,14)(Figura 1).
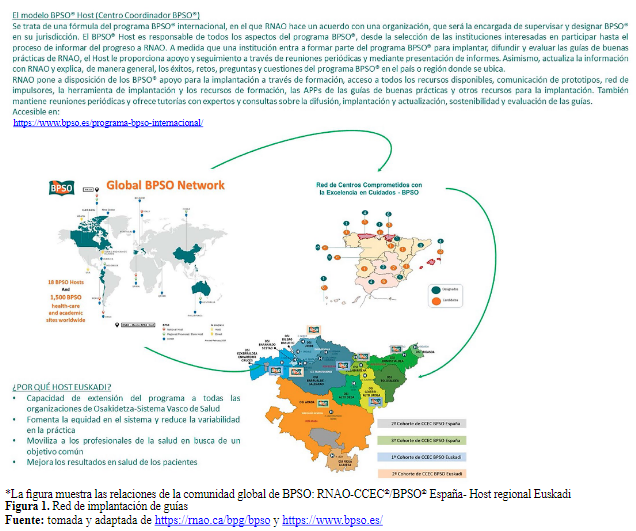
Figura 1. Red de implantación de guías
Figura 1. Red de implantación de guías
*La figura muestra las relaciones de la comunidad global de BPSO: RNAO-CCEC®/BPSO® España- Host regional Euskadi
tomada y adaptada de https://rnao.ca/bpg/bpso y https://www.bpso.es/En España, el modelo BPSO Host-Regional surge de la necesidad expresada por algunas Comunidades Autónomas de expandir el modelo y adoptar a nivel autonómico el programa de Centros Comprometidos con la Excelencia en Cuidados® (programa CCEC®/ BPSO® España), ya que el programa está demostrando una mejora en los procesos clínicos, en los resultados en salud de los pacientes y en las estructuras sanitarias de las instituciones que participan (5,14). Los Host Regionales, asentados en general en las direcciones de los servicios de salud de cada comunidad autónoma, impulsan bajo su coordinación las convocatorias, formaciones de líderes, y el seguimiento del programa en colaboración con el resto de Host, y velando por su replicabilidad en el conjunto de sus servicios sanitarios. En concreto, el Host Regional Euskadi se inició en 2018, siendo designado en 2021, y coordina el programa BPSO en 8 organizaciones sanitarias de Osakidetza-Servicio Vasco de Salud.
La metodología de implantación está basada en la herramienta desarrollada por la RNAO (15), que combina el marco metodológico de Knowledge to action de implantación con las fases de identificación del problema, análisis del contexto local, evaluación de las recomendaciones, implantación de estrategias, monitorización del conocimiento y evaluación de resultados y difusión con el marco del Movimiento de Acción Social (16)(Figura 2).
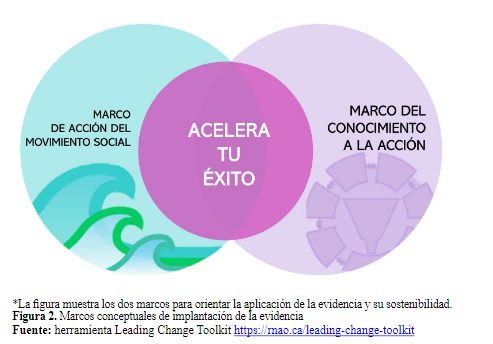
Figura 2. Marcos conceptuales de implantación de la evidencia
Figura 2. Marcos conceptuales de implantación de la evidencia
*La figura muestra los dos marcos para orientar la aplicación de la evidencia y su sostenibilidad.
herramienta Leading Change Toolkit https://rnao.ca/leading-change-toolkitEn la implantación y sostenibilidad, la evaluación y retroalimentación constituyen una de las fases fundamentales. El sistema de evaluación permite conocer el grado de desarrollo de la implantación y la magnitud del resultado obtenido, tanto en términos de salud como en cambios producidos en el proceso de atención de las organizaciones (14). El modelo de sostenibilidad del NHS (17) también resalta la importancia de contar con herramientas sistemáticas para evidenciar el impacto, monitorizar el progreso y comunicar los resultados que puedan continuar más allá de la implantación.
Uno de los retos fundamentales asumidos por el Host Euskadi ha sido diseñar y construir un sistema de explotación de indicadores para evaluar la evolución de la implantación de las guías de la RNAO Osakidetza-Servicio Vasco de Salud. El objetivo era contar con un cuadro de mando que cumpliera con los siguientes criterios:
• Nutrirse exclusivamente de los datos de la historia clínica recogidos en la práctica asistencial del día a día, no dependiendo de otras metodologías paralelas o extras.
• Aportar resultados medibles y homogéneos para todo el servicio vasco de salud para cualquier periodo de tiempo y para los diferentes ámbitos o unidades asistenciales.
• Capacidad de explorar hasta cada caso anonimizado de modo individual.
• Accesible, explotable y fácilmente usable para los usuarios de la organización.
Host Euskadi ha progresado en este desarrollo adecuando y modificando elementos de la historia clínica electrónica unificada para todo el Servicio Vasco de Salud, operativizando indicadores específicos de las guías en cuadros de mando en la herramienta Oracle Analytics, y finalmente poniendo a disposición estos cuadros de mando para la evaluación de resultados al conjunto del sistema de salud, para cualquier organización y periodo de análisis.
La guía RNAO de “Acceso Vascular” (6) está siendo implantada en cinco organizaciones sanitarias del Host Regional Euskadi. En concreto, en el año 2022 un total de 158,092 pacientes fueron portadores de un dispositivo venoso en nuestro servicio de salud.
La guía actual de Acceso Vascular (6) actualiza las guías de prácticas anteriores de Cuidados y Mantenimiento de accesos vasculares para reducir las complicaciones (9), y Valoración y Selección de dispositivos de acceso vascular (10).
Entre las recomendaciones de la guía actual (6) para el manejo y uso de los catéteres venosos están la formación a profesionales y la revisión diaria de los dispositivos, monitorizando las complicaciones asociadas a dispositivos o adecuación de estos.
Por ello, el objetivo del presente estudio es describir el proceso de implantación de la guía de práctica clínica de accesos vasculares en las organizaciones del Host Regional Euskadi monitorizando el uso de catéteres alternativos, retirada precoz y presencia de complicaciones.
Metodología
Diseño. Estudio descriptivo de proceso de implantación.
Contexto del estudio. Unidades de hospitalización de Osakidetza-Servicio Vasco de Salud que siendo instituciones BPSO, designadas o candidatas, están implantando la Guía de Acceso Vascular. Estas unidades están dentro de 5 hospitales: 3 hospitales terciarios, 1 hospital comarcal (hospital de segundo nivel con mediana complejidad atendiendo a las necesidades de salud de esa área geográfica) y 1 hospital de media-larga estancia (con atención de pacientes con procesos crónicos o con grado de dependencia funcional para la actividad cotidiana, pero que no pueden proporcionarse en su domicilio, y requieren un periodo prolongado de internamiento) con equipos de enfermería entre 50-70 personas conformados por enfermeras (que son quienes realizan directamente el cuidado del acceso vascular) y técnicos auxiliares de cuidados de enfermería.
Participantes. Las unidades de enfermería estudiadas fueron de unidades de hospitalización tradicional (con personas mayores de 14 años), quedando excluidas aquellas de corta estancia, unidades de críticos y hospitales de día. También se contempló como criterio de exclusión que la unidad de enfermería en el periodo de estudio hubiera sido trasladada completamente a otro emplazamiento, lo que conlleva también cambios en la tipología de pacientes atendidos y profesionales de los equipos, situación que se dio ocasionalmente en el periodo de estudio, que incluye la pandemia COVID-19; además se excluyeron aquellas unidades que solamente se abrieron por motivos de cargas de trabajo puntualmente. Se estudió un total de 25 unidades de hospitalización de 5 Organizaciones Sanitarias: OSI Araba (7 unidades), OSI Bilbao Basurto (5 unidades), OSI Goierri Alto Urola (6 unidades), OSI Ezkerraldea-Enkarterri-Cruces (2 unidades), y el Hospital de Górliz de media-larga estancia (5 unidades).
Variables. Para responder a los objetivos del estudio, las variables de resultado que se evaluaron y extrajeron de la Historia Clínica fueron las siguientes:
• Número de dispositivos de acceso vascular utilizados: catéteres totales, venosos periféricos, y alternativos. Los dispositivos de acceso venoso alternativos al catéter periférico corto son el PICC, el catéter venoso central, el reservorio venoso subcutáneo y las líneas medias, todos ellos más adecuados para las terapias intravenosas de duración superior a 7 días o con pH o sustancias irritantes.
• Porcentaje de complicaciones de los dispositivos de acceso vascular (DAV). Se consideraron como complicación los siguientes eventos: flebitis, induración, hematoma, infiltración, extravasación, trombosis, infección o sospecha de infección, bacteriemia, neumotórax y las lesiones dérmicas.
• Sobre el catéter de uso mayoritario y periférico corto, se analizó el número y porcentaje de dispositivos, y el porcentaje de flebitis por ser la más común de las complicaciones.
• Además, se midieron otras variables descriptivas como el número de pacientes atendidos al mes, número de estancias y tipo de unidad.
Procedimiento. Las recomendaciones seleccionadas fueron elegidas en función de su aproximación a la problemática identificada en los centros, siendo elegidas las siguientes: 1.0 (elección del lugar de inserción periférica); 2.0 (prevención de la infección); 3.0 (técnica aséptica); 5.0 (apósitos y curas); 6.0 (valoración y fijación); 10.0 (minimización acceso venoso central); 12.0 (registro) de la guía revisada en 2008 (9). Tras la actualización de la guía en 2012 (6) las recomendaciones elegidas por los centros fueron la 2.1 (educación de procesos de inserción); 3.1 (conformación de equipos de terapia intravenosa); 5.1 (revisión del catéter);
6.1 (uso de ultrasonidos).
Los líderes de implantación de la guía fueron formados en el instituto de buenas prácticas de la RNAO por el Host, y posteriormente en cada centro y unidad, tras el reclutamiento de impulsores, los líderes realizaron la formación de la GBP de DAV a los impulsores de las buenas prácticas. El seguimiento del proceso de implantación fue coordinado por los líderes del proyecto en cada institución, recibiendo el apoyo y monitorización desde el Host.
El periodo de estudio total abarcó desde mayo de 2018, año en que inició la implantación de la guía el primer centro, hasta diciembre de 2022. La evaluación tiene en cuenta las diferentes fases del proceso de implantación: periodo preimplantación (pre 3 meses), fase temprana de implantación tras reclutamiento y formación (post 6 meses), fase de consolidación (post 12 meses), y fase de sostenibilidad (post 48 meses). Para cada institución candidata a BPSO o designada, se midieron los resultados en esos puntos de cohorte. Como las instituciones se unieron al programa BPSO en diferentes convocatorias, los periodos de análisis fueron diferentes y correspondieron al siguiente cronograma (Tabla 1).
Tabla 1. Periodos evaluados
| Tabla 1. Periodos evaluados | |||||
| Institución | Año Inicio BPSO | Pre-3 meses | Post 6 meses | Post 12 meses | Post 48 meses |
| OSI Araba (Araba) | 2018 | oct-17 | May-18 | nov-18 | nov-21 |
| OSI Goierri Alto Urola (GAU) | 2019 | Oct-18 | may-19 | nov-19 | nov-22 |
| OSI Ezkerraldea Enkarterri (EEC) | 2019 | Oct-18 | may-19 | nov-19 | nov-22 |
| OSI Bilbao Basurto (BB) | 2022 | oct-21 | may-22 | nov-22 | — |
| Hospital Górliz (Górliz) | 2022 | oct-21 | may-22 | nov-22 | — |
| *La tabla muestra los periodos evaluados según institución y año de inicio de BPSO. | |||||
| Fuente: elaborada por autores | |||||
*La tabla muestra los periodos evaluados según institución y año de inicio de BPSO
elaborada por autores.* La tabla muestra los periodos evaluados según institución y año de inicio de BPSOLos datos se obtuvieron de modo anonimizado para el total del periodo de estudio, explotando los resultados a través de cuadros de mando diseñados con Oracle Bussiness Inteligence, los cuales se han construido específicamente para monitorizar la implantación de buenas prácticas y las guías de RNAO en Osakidetza. Estos cuadros de mando informan sobre los indicadores de seguimiento, exportando información anonimizada directamente de las historias clínicas. Los sistemas de historia clínica y registro asistenciales están homogeneizados para todo Osakidetza- Servicio Vasco de Salud, y los criterios de configuración de las consultas automatizadas para la extracción de datos son homogéneas y han sido configuradas uniformemente para todos los lugares de implantación.
Los datos fueron posteriormente exportados a Excel para que las bases de datos fueran depuradas. El análisis estadístico fue descriptivo y la comparación se realizó con el test Chi cuadrado con la ayuda del programa informático IBM SPSS Statistics v23.
Resultados
Se evaluaron 25 unidades de hospitalización en 4 momentos de evaluación (pre-implantación (3 meses antes) y post- implantación (6, 12 y 48 meses) distribuidas en las 5 organizaciones participantes. Los centros de OSI Araba, OSI GAU, OSI EEC, y OSI BB son centros de hospitalización de pacientes agudos y cuentan con equipos de terapia intravenosa que difunden y monitorizan las BBPP de acceso vascular en las organizaciones, canalizan PICC y líneas medias con ecografía y actúan como consultores expertos para casos complejos. El hospital de Górliz es un centro de media larga estancia, que también cuenta con un equipo de terapia intravenosa específico. Durante el periodo de estudio se monitorizaron un total de 7,074 pacientes que fueron portadores de un dispositivo vascular en los centros y las unidades de implantación de la guía RNAO Acceso Vascular (Tabla 2).OSI Araba aportó un 41.46% de pacientes a la muestra, seguida de OSI GAU con un 21.91%.
Tabla 2.Distribución de la muestra
| Tabla 2. Distribución de la muestra | ||||||
| Número unidades enfermería | Número pacientes Pre 3 meses | Número pacientes Post 6 meses | Número pacientes | Número pacientes | Total pacientes | |
| Post 12 meses | Post 48 meses | |||||
| Górliz | 5 | 104 | 91 | 97 | 292 | |
| Araba | 7 | 745 | 802 | 727 | 659 | 2933 |
| BB | 5 | 396 | 386 | 388 | 1,170 | |
| EEC | 2 | 320 | 281 | 281 | 247 | 1,129 |
| GAU | 6 | 422 | 437 | 430 | 261 | 1,550 |
| Total | 25 | 1,987 | 1,997 | 1,923 | 1,167 | 7,074 |
| *La tabla indica número de unidades de enfermería y número de pacientes incluidos en el análisis de evaluación en cada periodo y organización de servicios. | ||||||
| Fuente: elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness Inteligence. | ||||||
*La tabla indica número de unidades de enfermería y número de pacientes incluidos en el análisis de evaluación en cada periodo y organización de servicios.
elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness Inteligence* La tabla indica número de unidades de enfermería y número de pacientes incluidos en el análisis de evaluación en cada periodo y organización de serviciosLos datos que se exponen a continuación fueron obtenidos a través de la herramienta Oracle Bussiness Inteligence de exportación de resultados del sistema de valoración y planificación de cuidados. Este programa permite registrar por paciente el tipo y número de DAV empleado (catéter venoso periférico corto, catéter venoso central, catéter venoso de acceso periférico, catéter central tunelizado, línea media, reservorio venoso subcutáneo) y sus características (tipo, número de luces, calibre, etc.) con fecha de colocación y retirada, y los motivos de retirada (fin de tratamiento, cambio de calibre o dispositivo, disconfort, extracción accidental, fuga por punto de inserción), y complicaciones (flebitis, infiltración, extravasación, hematoma, lesiones dérmicas, infección, bacteriemia, sospecha de infección y trombosis).
El número de dispositivos colocados en el total del periodo de análisis fue de 12,363, correspondiendo 3,390 al periodo preimplantación; 3,476 al periodo postimplantación 6 meses; 3,370 al post 12 meses; y 2,127 al post-48 meses (Tabla 3). El catéter periférico corto fue el tipo de DAV más utilizado en todos los periodos de análisis e instituciones, estando su rango de utilización entre el 95.69% y el 80.71% del total de catéteres insertados, según centros de implantación y evolución en la implantación (Tabla 3). La utilización de los catéteres alternativos a la vía periférica corta no indicada para terapias intravenosas irritantes o de larga duración aumentó, pasó del 6.81% preimplantación al 10.58% post 48 meses (Figura 3). Desde el periodo postimplantación 6 meses hasta el periodo de sostenibilidad post 48 meses también aumentó la proporción de catéteres alternativos a la vía periférica de un 7.10% a 23.66%. La comparación de periodos con la prueba chi cuadrado mostró diferencias significativas en el uso de catéteres al contrastar el uso en el periodo 3 meses preimplantación con el periodo 48 meses postimplantación con p<0.0001 al igual que al comparar los periodos postimplantación 6 y 48 meses (p<0.0001).
Tabla 3. Utilización de catéteres
| Tabla 3. Utilización de catéteres | ||||||||||||||||
| 3 meses Preintervención | 6 meses Post intervención | 12 meses Post intervención | 48 meses Post intervención | |||||||||||||
| Nº DAV | Nº DAV alt | Nº CVP | % CVP | Nº DAV | Nº DAV alt | Nº CVP | % CVP | Nº DAV | Nº DAV alt | Nº CVP | % CVP | Nº DAV | Nº DAV alt | Nº CVP | % CVP | |
| Górliz | 186 | 19 | 167 | 89.78% | 160 | 26 | 134 | 83.75% | 163 | 27 | 136 | 83.44% | ||||
| Araba | 1,326 | 92 | 1,234 | 93.06% | 1,365 | 75 | 1,29 | 94.51% | 1,263 | 69 | 1,194 | 94.54% | 1,279 | 63 | 1,216 | 95.07% |
| BB | 670 | 32 | 638 | 95.22% | 696 | 38 | 658 | 94.54% | 682 | 24 | 656 | 96.19% | ||||
| EEC | 581 | 61 | 520 | 89.50% | 566 | 39 | 527 | 93.11% | 521 | 47 | 474 | 90.98% | 477 | 91 | 385 | 80.71% |
| GAU | 627 | 27 | 600 | 95.69% | 689 | 53 | 646 | 93.76% | 741 | 39 | 702 | 94.74% | 371 | 71 | 300 | 80.86% |
| Total | 3,39 | 231 | 3,159 | 93.19% | 3,476 | 231 | 3,255 | 93.64% | 3,37 | 206 | 3,162 | 93.83% | 2,127 | 225 | 1,901 | 89,37% |
| *La tabla indica el número total de dispositivos de acceso vascular (Nº DAV), número de catéteres venosos periféricos (Nº CVP), porcentaje de catéteres venosos periféricos (% CVP), número de dispositivos de acceso vascular alternativos (Nº DAV alt) (PICC, líneas medias u otro tipo de DAV) en cada periodo y organización de servicios. | ||||||||||||||||
| Fuente: elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness Inteligence | ||||||||||||||||
*La tabla indica el número total de dispositivos de acceso vascular (Nº DAV), número de catéteres venosos periféricos (Nº CVP), porcentaje de catéteres venosos periféricos (% CVP), número de dispositivos de acceso vascular alternativos (Nº DAV alt) (PICC, líneas medias u otro tipo de DAV) en cada periodo y organización de servicios.
elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness Inteligence* La tabla indica el número total de dispositivos de acceso vascular Nº DAV número de catéteres venosos periféricos Nº CVP porcentaje de catéteres venosos periféricos % CVP número de dispositivos de acceso vascular alternativos Nº DAV alt PICC líneas medias u otro tipo de DAV en cada periodo y organización de serviciosAsimismo, las organizaciones en el marco de la implantación de las buenas prácticas de cuidado de acceso vascular tuvieron el objetivo de retirar del modo más precoz posible los catéteres innecesarios, evitando sus complicaciones y pasando a la terapia oral en los casos en los que continuar el tratamiento fuera necesario. De este modo, se visualizó que el porcentaje de catéteres venosos periféricos cortos retirados en menos de 48h aumentó del 53.25% al 57.54% de la preimplantación a los 48 meses postimplantación, resultando esta diferencia estadísticamente significativa (p< 0.001) (Tabla 4).
Tabla 4.Catéteres venosos periféricos retirados precozmente (<48h)
| Tabla 4. Catéteres venosos periféricos retirados precozmente (<48h) | ||||||||
| Pre 3 meses | Post 6 meses | Post 12 meses | Post 48 meses | |||||
| Duración media CVP | %<=2 días | Duración media CVP | %<=2 días | Duración media CVP | %<=2 días | Duración media CVP | %<=2 días | |
| Gorliz | 3.34 | 52.69 | 3.35 | 50.87 | 3.46 | 53.41 | ||
| Araba | 2.82 | 56.36 | 2.80 | 57.62 | 2.88 | 56.04 | 3.13 | 51.41 |
| BB | 2.95 | 43.60 | 3.17 | 49.82 | 2.87 | 56.28 | ||
| EEC | 3.47 | 48.55 | 3.25 | 54.56 | 3.46 | 49.22 | 2.43 | 65.76 |
| GAU | 2.51 | 65.06 | 2.74 | 60.72 | 2.70 | 60.56 | 2.82 | 55.47 |
| Total | 3.02 | 53.25 | 3.06 | 54.72 | 3.07 | 55.10 | 2.79 | 57.54 |
| *La tabla indica la duración media de los catéteres periféricos cortos (CVP) y el porcentaje de CVP retirados en menos de 2 días de su colocación en cada periodo y organización de servicios (%<=2 días). | ||||||||
| Fuente: elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness Inteligence. | ||||||||
*La tabla indica la duración media de los catéteres periféricos cortos (CVP) y el porcentaje de CVP retirados en menos de 2 días de su colocación en cada periodo y organización de servicios (%<=2 días)
elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness Inteligence* La tabla indica la duración media de los catéteres periféricos cortos CVP y el porcentaje de CVP retirados en menos de 2 días de su colocación en cada periodo y organización de servicios %2 díasEl porcentaje de complicaciones del total de dispositivos de acceso vascular se puede observar en la Figura 4. Este resultado, varía en organizaciones entre el 12% y el 26%, dependiendo de la complejidad de los pacientes y los tratamientos de las diferentes unidades de hospitalización, y como puede observarse, varía también en los diferentes periodos de implantación. Las pruebas estadísticas realizadas para comparar los resultados en las diferentes fases de implantación Pre-Post 6 (p=0.014), Pre-Post 12 (p<0.001) y Pre-Post 48 (p<0.001) arrojaron resultados significativos; sin embargo, los datos obtenidos reflejan cierta inestabilidad y necesidad de seguir fortaleciendo este objetivo.
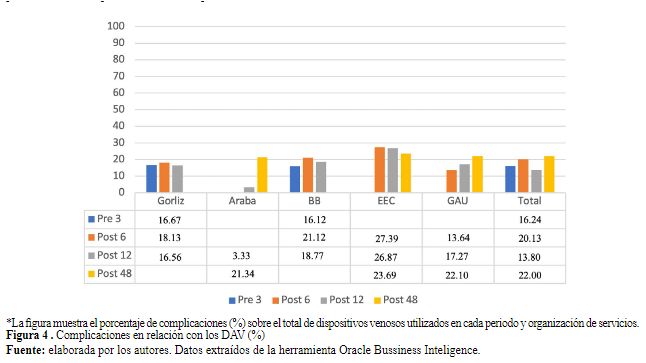
Figura 4 . Complicaciones en relación con los DAV (%)
Figura 4 . Complicaciones en relación con los DAV (%)
*La figura muestra el porcentaje de complicaciones (%) sobre el total de dispositivos venosos utilizados en cada periodo y organización de servicios
elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness InteligenceEl porcentaje de flebitis respecto a los catéteres cortos periféricos se puede observar en la Figura 5. Esta complicación aparece en el 9.88% de este tipo de dispositivos, y varió en el periodo de estudio desde el 9.31% al 10.28%. Las comparaciones para este resultado en todos los periodos comparados mostraron una p>0.05, no se encontró significación estadística.
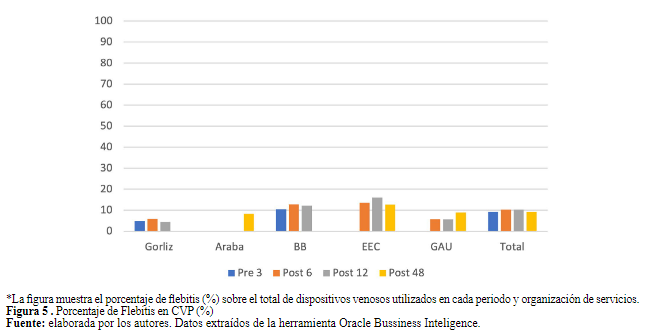
Figura 5 . Porcentaje de Flebitis en CVP (%)
Figura 5 . Porcentaje de Flebitis en CVP (%)
*La figura muestra el porcentaje de flebitis (%) sobre el total de dispositivos venosos utilizados en cada periodo y organización de servicios.
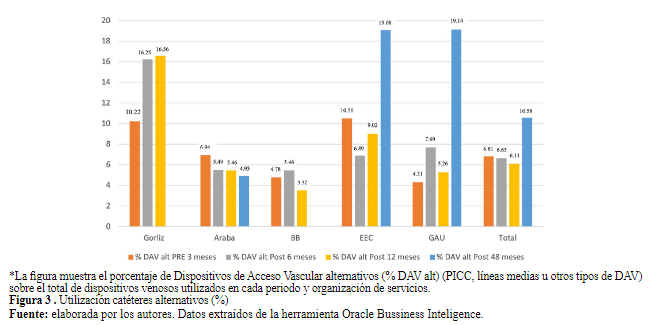
Figura 3 . Utilización catéteres alternativos (%)
Figura 3. Utilización catéteres alternativos (%)
*La figura muestra el porcentaje de Dispositivos de Acceso Vascular alternativos (% DAV alt) (PICC, líneas medias u otros tipos de DAV) sobre el total de dispositivos venosos utilizados en cada periodo y organización de servicios.
elaborada por los autores. Datos extraídos de la herramienta Oracle Bussiness InteligenceDiscusión
Este estudio evalúa los resultados alcanzados en las unidades de hospitalización que implantan la guía de BBPP de acceso vascular en Osakidetza en el marco del programa BPSO. La metodología de implantación llevada a cabo ha movilizado y acelerado la incorporación de multitud de cambios, a pesar de que la implantación se ha llevado a cabo en gran parte en periodo de pandemia 2020-2021. El efecto de la implantación se mantiene y se va consolidando en el tiempo, y los resultados sugieren que todavía en los post 48 meses tras la implantación las organizaciones continúan evolucionando sus resultados de modo favorable.
Los resultados obtenidos tras la implantación de las recomendaciones 1.0 de la guía revisada en 2008 (9), y 3.1,
6.1 de la guía de 2021 (6) han dado lugar a la extensión y consolidación de los equipos de terapia intravenosa en las 5 instituciones de Osakidetza, con impacto en la utilización de catéteres alternativos y técnica ecoguiada, que actualmente se utiliza como práctica habitual en la inserción de los catéteres centrales. La utilización de catéteres alternativos al CVP aumenta teniendo en cuenta la actuación según el algoritmo de selección del dispositivo recomendado por la GPC; sin embargo, no se ha encontrado en la literatura un estándar de buena práctica que nos sirva como elemento de comparación, a excepción de que diversas fuentes estiman que la utilización de catéteres centrales está entorno al 3.3% de los pacientes hospitalizados (18), a lo que habría que sumarle la creciente utilización de la línea media.
Respecto a la retirada precoz de los CVP, respaldada por la recomendación de las GPC con nivel de evidencia IA y el proyecto Flebitis Zero (19,20), en el que las organizaciones de Osakidetza participan, es otro indicador que ha sido estudiado con poca frecuencia, de este modo, debería ir cobrando importancia, frente a la medición tradicional de duración media del catéter, orientando los indicadores a la reducción de días totales de cateterización.
Tras la implantación de las recomendaciones 1.0, 2.0, 3.0, 5.0, 6.0 y 10.0 de la guía de 2008 (9) y la 2.1 y 5.1 de la guía de 2021 (6) se observa el impacto en la frecuencia de las complicaciones. Respecto a las tasas de complicaciones, los resultados son favorables en relación con los que aportan otros estudios y organizaciones que estiman porcentajes de complicaciones superiores al 30% en función del tipo de catéter (21) y población atendida, mostrando también un resultado favorable en las organizaciones de Osakidetza respecto a los 12.9% de flebitis detectados en el estudio EPINE (4,20), que sólo han sido superados por una organización en un periodo concreto postimplantación. Sin embargo, se ha de seguir trabajando en disminuir las complicaciones y las tasas de flebitis de CVP con el objetivo de acercarse al estándar de 5% definido por la Infusion Nursing Society (8,20). No obstante, en la interpretación de los resultados conviene tener en cuenta que es más difícil conseguir un buen resultado en la proporción de catéteres cortos sin flebitis, porque muchos están siendo sustituidos por catéteres alternativos.
Los resultados también sugieren que la implantación de la guía de acceso vascular precipita de modo precoz en el tiempo los cambios de indicadores de buenas prácticas, como la adecuación en la selección del dispositivo acceso vascular y la retirada precoz, que los de resultados en salud como las complicaciones de estos dispositivos. Esto puede deberse, en parte, a que las complicaciones se deben a múltiples efectos causales, además de la práctica clínica segura, como son la tipología y condición de pacientes atendidos y las necesidades terapéuticas complejas. El seguimiento a largo plazo, mediante el sistema de monitorización construido, que incluye tipos de DAV, días de cada catéter, motivos de retirada y complicaciones, permitirá fuera del periodo de la pandemia por COVID-19, evaluar este impacto. Durante todo el proceso, la monitorización de resultados y el feedback periódico a los clínicos ayudan a consolidar el trabajo y establecer estrategias y nuevas propuestas que mejoren la atención, siendo conscientes que, hasta la fecha, los resultados no han sido muy contundentes, pero con el convencimiento de que tendrá impacto en el día a día.
De hecho, la implantación de la guía en las instituciones ha supuesto una dinamización de los sistemas de evaluación y feedback, reflexión y de la puesta en marcha de múltiples estrategias que mejoran el cuidado de los accesos vasculares. Durante la implantación, los grupos de líderes e impulsores constituidos en cada institución para implantar la guía han estandarizado y difundido protocolos y procedimientos, han formado a los profesionales y actualizado sus conocimientos, y han conseguido que se introduzcan nuevos materiales como alargaderas con clamp, tapones antirreflujo o utilización de jeringas precargadas para mejorar el cuidado. En algunas instituciones se utilizan kits de acceso vascular con los materiales para canalizar y fijar adecuadamente el DAV estandarizando prácticas y evitando variabilidad. Además, las guías han ayudado a la consolidación de los equipos de terapia intravenosa contribuyendo estos equipos a promover las recomendaciones de buenas prácticas de modo determinante.
Asimismo, cabe mencionar el efecto que el periodo de estudio ha tenido en los resultados alcanzados. Los años de implantación han sido coincidentes con la pandemia y durante este tiempo ha habido gran recambio de profesionales en las unidades y una altísima demanda asistencial que no permiten inferir estos resultados a otros periodos o contextos.
Paralelamente, la historia clínica y los sistemas de registro de los dispositivos de acceso vascular se han adaptado y mejorado para la mejora de la valoración, seguimiento y continuidad asistencial en los pacientes portadores de dispositivos de acceso vascular, optimizando la coherencia entre los registros en historia clínica de Osakidetza y las recomendaciones. Estas adecuaciones en la historia clínica realizadas durante el periodo de implantación han sido una estrategia de implantación imprescindible para difundir y mantener las buenas prácticas de cuidado de acceso vascular; sin embargo, esto ha provocado que en ocasiones no se haya podido contar con la información de todas las unidades en los resultados de este estudio de evaluación. La metodología de evaluación en implantación debe aportar información no solo sobre los resultados, sino también sobre los mismos procesos de implantación y su efectividad, y esto constituye una limitación en este estudio y al mismo tiempo es un reto para los futuros estudios, los cuales deberán contemplarlo en las metodologías. La estabilidad y el mantenimiento de los sistemas de información permiten un mejor control de los posibles sesgos, pero la cuestión es cómo deben combinarse con la actualización constante del conocimiento y los procesos de implantación.
Como limitaciones de este estudio, se encuentra el periodo de implantación que ha sido coincidente con la pandemia, esto ha podido influir en los resultados, así como los cambios realizados en el registro por adecuaciones realizadas en la historia clínica y su impacto en los indicadores. Además, el diseño retrospectivo del estudio puede conllevar posibles sesgos de información y selección, los cuales se trataron de controlar analizando la totalidad de los pacientes en las unidades de estudio en esos periodos. Este tipo de estudio no puede demostrar causalidad, pero sí puede vislumbrar efectos de la implantación de la guía en las unidades. Estudios futuros pudieran realizarse para verificar estos resultados.
La evaluación de la tasa de eventos por días por paciente no era monitoreable durante gran parte del proceso de implantación de la guía, y es por ello que no se ha evaluado esta variable. A partir del año 2022 se ha podido desarrollar la evaluación de este dato que será reportado en futuros estudios.
Conclusiones
En este estudio se evaluaron los resultados de implantación de la guía de práctica clínica de accesos vasculares en las organizaciones del Host Regional Euskadi. En concreto se analizó el impacto en 5 instituciones de Osakidetza con 20 unidades de hospitalización de pacientes agudos y 5 unidades de hospitalización de media-larga estancia. Los resultados de la implantación muestran un crecimiento del uso de catéteres alternativos al catéter venoso periférico y una disminución en días de uso de los CVP, en relación con el fortalecimiento de las recomendaciones de selección de DAV de acuerdo con la dificultad de acceso, duración y características fisicoquímicas de la terapia y la retirada precoz de los catéteres innecesarios. El progreso y fortalecimiento de estas buenas prácticas se ha observado en el conjunto de centros BPSO participantes; sin embargo, los resultados no han mostrado en el periodo de estudio resultados concluyentes respecto a la reducción de la tasa de complicaciones de los dispositivos de acceso vascular. Como se ha comentado, el periodo de implantación ha sido coincidente con la pandemia y esto ha podido influir en estos resultados. No obstante, la construcción del cuadro de mando de explotación de resultados, y las adecuaciones realizadas a raíz de las estrategias de implantación, permitirán seguir el progreso de estos indicadores de manera sostenible en el tiempo, y es posible que el camino iniciado y el trabajo que están desarrollando los profesionales y los equipos de implantación, tengan su efecto en la reducción de las complicaciones en un futuro próximo. Creemos que la evaluación e investigación permitirán comprobar el impacto a más largo plazo en los resultados de salud como la disminución de flebitis o complicaciones.
Evaluar los resultados de la implantación permite visualizar los cambios y establecer nuevas metas para mejorar la calidad de los cuidados ofrecidos.
Es necesario potenciar el cuidado de calidad excelente basado en evidencias; la implantación de la guía de acceso vascular de RNAO encamina hacia la consecución de estos resultados. La evaluación del impacto de los procesos de incorporación de la evidencia y la creación y monitorización de indicadores que pongan en valor las estrategias de implantación y el efecto que estas tienen en la salud de los pacientes es un ámbito necesario que hay que seguir impulsando e investigando para mejorar los cuidados ofertados.
Agradecimientos
Las autoras expresan su agradecimiento a todos los líderes, impulsores y colaboradores del programa en Osakidetza y a las Direcciones de Enfermería y Gerencia por apoyar y facilitar la implantación. Así mismo, quieren reconocer el esfuerzo de los líderes del programa de implantación a nivel nacional, otros Host regionales y a la RNAO por compartir su conocimiento y experiencia, y por el apoyo e impulso recibido.
Conflictos de interés
Las autoras declaran no tener conflictos de interés. El programa de implantación de Guías de Buenas Prácticas a través del Programa de Centros Comprometidos con la Excelencia en Cuidados. está parcialmente financiado por el centro español para los cuidados basados en la evidencia: Centro de Excelencia del Instituto Joanna Briggs.
Financiación
Se agradece a Osakidetza y a la Subdirección de Enfermería por los recursos brindados para el desarrollo de este proyecto. No se recibió financiación para la redacción de este manuscrito.
Responsabilidades éticas
Protección de personas y animales: el presente estudio se considera una investigación sin riesgo dada su naturaleza.
Confidencialidad de los datos de los participantes: las autoras declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos. Se trabaja con datos anonimizados.
Referencias
1. Rodríguez-Calero MA, Blanco-Mavillard I, Morales-Asencio JM, Fernández-Fernández I, Castro-Sánchez E, De Pedro-Gómez JE. Defining risk factors associated with difficult peripheral venous Cannulation: A systematic review and meta-analysis. Heart & Lung [internet]. 2020;49(3):273-86. doi: https://doi.org/10.1016/j.hrtlng.2020.01.009
2. Takahashi T, Murayama R, Abe-Doi M, Miyahara-Kaneko M, Kanno C, Nakamura M, et al. Preventing peripheral intravenous catheter failure by reducing mechanical irritation. Sci Rep [internet]. 2020;10:1550. doi: https://doi.org/10.1038/s41598-019-56873-2
3. Royal College of Nursing. Standards for infusion therapy [Internet]. Reino Unido;2022. Recuperado a partir de: https://www.rcn.org.uk/clinical-topics/Infection-prevention-and-control-advice/Standards-for-infusion-therapy
4. Sociedad Española de Medicina Preventiva, Salud Pública e Higiene. Estudio EPINE-EPPS nº 31: 2021. Informe España. Prevalencia de infecciones (relacionadas con la asistencia sanitaria y comunitarias) y uso de antimicrobianos en hospitales de agudos. [Internet] EPINE;2021. Recuperado a partir de: https://epine.es/api/documento-publico/2021%20EPINE%20Informe%20Espa%C3%B1a%2027122021.pdf/reports-esp
5. González-María E, Moreno-Casbas MT, Albornos-Muñoz L, Grinspun D. Implantación de Guías de buenas prácticas en España a través del Programa de Centros Comprometidos con la Excelencia en Cuidados.. Enferm Clin [Internet]. 2020;30(3):136-144. doi: https://doi.org/10.1016/j.enfcli.2019.09.018
6. Registered Nurses’Association of Ontario (RNAO). Guía de buenas prácticas: Acceso vascular. Segunda Edición [Internet]. Toronto:RNAO;2021. Recuperado a partir de: https://rnao.ca/bpg/language/acceso-vascular-segunda-edici%C3%B3n
7. Bujalance-Hoyos J, Arenas-González F, González-Escobosa AC, Torres-Pérez L, Viñas-Vera C, Agudo-Guerrero E. Implantación de Buenas Prácticas en el Cuidado y Mantenimiento de los Dispositivos de Accesos Vasculares: estrategia y primeros resultados. Enfermería Docente [Internet]. 2019;111:10-22. Recuperado a partir de: https://ciberindex.com/index.php/ed/article/view/11110ed
8. Gorski LA, Hadaway L, Hagle ME, Broadhurst D, Clare S, Kleidon T, et al. Infusion therapy standards of practice. J Infus Nurs [Internet]. 2021;44(S1):S1-S224. doi: https://doi.org/10.1097/nan.0000000000000396
9. Registered Nurses’ Association of Ontario (RNAO). Care and maintenance to reduce vascular access complications. [Internet]. Toronto:RNAO;2005. Recuperado a partir de: https://rnao.ca/sites/rnao-ca/files/2014_CuidadoAccesoVascular_spp_022014.pdf
10. Registered Nurses’ Association of Ontario (RNAO). Assessment and Device Selection for Vascular Access Care and maintenance to reduce vascular access complications. [Internet]. Toronto:RNAO;2004. Recuperado a partir de: https://rnao.ca/sites/rnao-ca/files/Vascular_Access_UPDATED.pdf
11. Chaves F, Garnacho-Montero J, Del Pozo JL, Bouza E, Capdevila JA, De Cueto M, et al. Diagnosis and treatment of catheter-related bloodstream infection: Clinical guidelines of the Spanish Society of Infectious Diseases and Clinical Microbiology and (SEIMC) and the Spanish Society of Spanish Society of Intensive and Critical Care Medicine and Coronary Units (SEMICYUC). Med Intensiva [Internet]. 2018;42(1):5-36. doi: https://doi.org/10.1016/j.medin.2017.09.012
12. Dartnell J, Hemming M, Collier J, Ollenschlaeger G. Putting evidence into context: some advice for guideline writers. Evid Based Nurs [Internet]. 2008;11(1):6–8. doi: https://doi.org/10.1136/ebn.11.1.6
13. Lynch EA, Mudge A, Knowles S, Kitson AL, Hunter SC, Harvey G. “There is nothing so practical as a good theory”: a pragmatic guide for selecting theoretical approaches for implementation projects. BMC Health Serv Res [Internet]. 2018;18:857. doi: https://doi.org/10.1186/s12913-018-3671-z
14. Albornos-Muñoz L, González-María E, Moreno-Casbas T. Implantación de guías de buenas prácticas en España. Programa de centros comprometidos con la excelencia en cuidados. MedUNAB [Internet]. 2015;17(3):163-169. doi: https://doi.org/10.29375/01237047.2383
15. Registered Nurses’ Association of Ontario. (RNAO). Herramienta de implantación de buenas prácticas. Segunda Edición [Internet] Toronto:RNAO;2012. Recuperado a partir de: https://rnao.ca/sites/rnao-ca/files/Toolkit_en15.pdf
16. Registered Nurses’ Association of Ontario (RNAO). Social Movement Action Framework [Internet] Toronto:RNAO;2020. Recuperado a partir de: https://rnao.ca/leading-change-toolkit
17. NHS England and NHS Improvement. [Internet]. Online library of Quality, Service Improvement and Redesign Tools: Sustainability Model. Recuperado a partir de: https://aqua.nhs.uk/qsir-tools/
18. Parra-Flores M, Souza-Gallardo LM, García-Correa GA, Centellas-Hinojosa S. Incidencia de infección asociada a catéter venoso central y factores de riesgo relacionados en pacientes con nutrición parenteral total en un hospital de tercer nivel. Cir Cir [Internet]. 2017;85(2):104-108. doi: https://doi.org/10.1016/j.circir.2016.05.013
19. Martínez-Ortega C, Suarez-Mier B, Del Río-Pisabarro C, Cantero M, Llinas M. Prevención de complicaciones relacionadas con accesos vasculares de inserción periférica. Programa Flebitis Zero. Línea estratégica III: Prevención. Plan Nacional de resistencia Antibióticos. Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) [Internet]. 2019. Recuperado a partir de: https://www.resistenciaantibioticos.es/sites/default/files/documentos/programa_flebitis_zero.pdf
20. Flebitis Zero. [Internet]. España;2023. Recuperado a partir de: http://flebitiszero.com/app/
21. Liu C, Chen L, Kong D, Lyu F, Luan L, Yang L. Incidence, risk factors and medical cost of peripheral intravenous catheter-related complications in hospitalised adult patients. J Vasc Access [Internet]. 2022;23(1):57-66. doi: https://doi.org/10.1177/1129729820978124
Notas de autor
María Ángeles Cidoncha Moreno. Instituto de Investigación Sanitaria Bioaraba, Prevención, Promoción y Cuidados en Salud. Osakidetza, Dirección General, Subdirección de Enfermería. Calle Álava 45, 01006, Vitoria-Gasteiz. Álava, España. Email. mariaangeles.cidonchamoreno@osakidetza.eus
Información adicional
Contribución de los Autores: MACM y LGE. Fueron responsables del diseño del estudio y recogida de datos. MACM, LGE y IMC. Discutieron y analizaron los datos, así como realizaron la redacción del manuscrito.
Cómo citar.: Cidoncha-Moreno MA, Garate-Echenique L, Moro-Casuso I. Evaluación de la implantación de la guía de buenas prácticas de acceso vascular en el Host Regional Euskadi de Osakidetza-Servicio Vasco de Salud: estudio descriptivo de proceso. MedUNAB [Internet]. 2023;26(2):200-212. doi: https://doi.org/10.29375/01237047.4631
Enlace alternativo
https://revistas.unab.edu.co/index.php/medunab/article/view/4631 (html)
https://revistas.unab.edu.co/index.php/medunab/article/view/4631/3880 (pdf)
https://revistas.unab.edu.co/index.php/medunab/article/view/4631/3879 (pdf)
https://revistas.unab.edu.co/index.php/medunab/article/view/4631/3898 (xml)
