Artículos
La mortalidad entre siglos por enfermedades respiratorias en la Ciudad de Buenos Aires. ¿Las muertes por pandemias del siglo XXI las superaron?
La mortalidad entre siglos por enfermedades respiratorias en la Ciudad de Buenos Aires. ¿Las muertes por pandemias del siglo XXI las superaron?
Población de Buenos Aires, vol. 18, núm. 30, pp. 5-20, 2021
Gobierno de la Ciudad de Buenos Aires
Resumen:
Resulta cada vez más evidente que la duración de la vida constituye una problemática tanto de índole individual como colectiva. Los riesgos epidémicos habrían sido controlados a comienzos del siglo XX por las medidas de higiene personal, el aislamiento de los transmisores de las infecciones y, especialmente, el descubrimiento de los antibióticos y el desarrollo de las vacunas. Pero la aparición de brotes epidémicos a fines del siglo XX en algunos países donde esas enfermedades parecían erradicadas, abona las tesis más pesimistas sobre el estado de la salud de la población mundial. En este contexto, las enfermedades respiratorias reaparecen en el siglo XXI y revelan un aumento sustancial de la participación de dichas enfermedades en el total de muertes. El artículo se propone como objetivo principal analizar la evolución de las muertes por enfermedades respiratorias entre siglos en la Ciudad de Buenos Aires, mostrando la modificación de su importancia en el total de muertes y por grupo etario desde fines del siglo XIX. Asimismo, se plantea comparar su volumen con las muertes registradas en el siglo XXI por las pandemias de gripe A (H1N1) y de COVID-19.
Palabras clave: mortalidad, enfermedades respiratorias, entre siglos, pandemias, cartografía censal, INDEC, comparabilidad retrospectiva, sistemas de información geográfica, configuración espacial socioeducativa, segmentación educativa, autocorrelacion espacial, ISSAP.
Abstract:
It is becoming increasingly clear that life span is both an individual and a collective issue. The epidemic risks would have been controlled at the beginning of the 20th century by the measures of personal hygiene, the isolation of the transmitters of infections and especially the discovery of antibiotics and the development of vaccines. But the appearance of epidemic outbreaks at the end of the 20th century in some countries where these diseases seemed eradicated, contributes to the most pessimistic theses about the state of the health of the world population. In this context, respiratory diseases reappear in the 21st century, revealing a substantial increase in the share of these diseases in total deaths. The main objective of the article is to analyze the evolution of deaths from respiratory diseases between centuries in the City of Buenos Aires, showing the modification of its importance in the total number of deaths and by age group since the end of the 19th century. Likewise, it is proposed to compare its volume with the deaths registered in the 21st century due to the influenza A (H1N1) and Covid-19 pandemics.
Keywords: mortality, respiratory diseases, between centuries, pandemics, census cartography, INDEC, retrospective comparability, geographic information systems, socioeducational spatial configuration, educational segmentation, spatial autocorrelation, ISSAP.
Introducción
Desde el punto de vista conceptual, las condiciones de salud de una población son el resultado del efecto conjunto de factores genéticos, estilos de vida y factores del contexto donde desarrolla su vida. Dichas condiciones están determinadas tanto individual como histórica y socialmente. Si bien los factores genéticos tienen un peso relevante en la salud individual, son los factores socioeconómicos, culturales, ambientales y políticos los que tienen un rol fundamental como determinantes de los niveles de salud de la población.
La revolución industrial y la transformación social y cultural que la acompañó, modificaron radicalmente las condiciones del crecimiento de la población. Los progresos de la medicina y de la higiene, pero también el desarrollo económico y el mejoramiento de la alimentación, provocaron una baja profunda y durable de la mortalidad, mientras que, en la esfera familiar, la generalización de la reducción y la planificación de los nacimientos, ocasionaron lo mismo en la fecundidad (Vallin, 1991).
En la Ciudad, entre fines del siglo XIX y principios del XX, se operó un acelerado proceso de urbanización caracterizado por una gran concentración de población y escasa infraestructura sanitaria, que provocó un desequilibrio entre población e infraestructura urbana y deterioró de esta manera las condiciones epidemiológicas de la población. Las enfermedades infectocontagiosas formaron parte de la Ciudad desde época temprana. Junto con las epidemias existían también enfermedades endémicas como la fiebre tifoidea, la viruela, la difteria y crup, que también resultaban mortales.
Las enfermedades infectocontagiosas fueron vistas como males originados por la urbanización, ya que eran producto del hacinamiento y de la falta de saneamiento ambiental. El plan de salubridad destinado a dar una solución integral al problema de la provisión de agua potable basado en dos proyectos, uno presentado en 1859 por el Ingeniero Coghlan y el otro en 1869 por el Ingeniero Bateman, fue puesto en marcha en 1871, luego de la epidemia de fiebre amarilla más virulenta registrada en la Ciudad en la que murieron cerca de 14.000 personas. Unos años más tarde, en 1880, comenzaron las obras cloacales. Prácticamente hacia 1930 finalizaron las obras de infraestructura y equipamiento de la Ciudad. Pero vale destacar que el descenso de la mortalidad no se debió solo a las obras de infraestructura urbana, sino que también incidieron otras causas, entre ellas la mayor importancia que adquirió la práctica profesionalizada de la salud (campañas de vacunación, atención médica domiciliaria y procedimientos preventivos y terapéuticos). Por ejemplo, la vacunación antivariólica y la antitífica lograron controlar, hacia fines de la primera década del siglo XX, la mortalidad por viruela y fiebre tifoidea (Mazzeo, 1993, 2006, 2007).
En las enfermedades respiratorias, de transmisión aeróbica, la mayor exposición al contagio se vinculó con el incremento de la densidad poblacional, el hacinamiento y las malas condiciones en la vivienda. Los médicos de la época enfatizaron la preeminencia de las pésimas condiciones de vida de las clases populares como uno de los factores más relevantes para entender la elevada incidencia de la mortalidad por causas respiratorias. La deficiencia del estado nutricional fue otro de los aspectos señalados como factores agravantes. Según los contemporáneos, las medidas profilácticas eran rudimentarias, las únicas armas con las que contaban para impedir que los procesos infecciosos culminaran en estados pulmonares graves eran el cuidado en la higiene, la protección contra el frío, la buena habitación y la alimentación sana (Mazzeo, 2006, 2007).
De esta manera, para comprender la dinámica de la evolución de las causas de muerte entre los siglos XIX y XXI, debe observarse el comportamiento de la mortalidad en el marco de las teorías de la transición demográfica (Demeny, 1968; Coale, 1977) y de la transición epidemiológica (Omran, 1971). Ambas permiten enmarcar la comprensión de las transformaciones de la mortalidad, en términos de los cambios en las participaciones de los grupos de edad y de las causas de muerte en el proceso de la caída de la mortalidad.
La mortalidad por enfermedades respiratorias cobra importancia en momentos en los que transcurre la pandemia del COVID-19, segunda de este siglo luego de la Gripe A (H1N1). En este sentido, se ha afirmado que la actual pandemia apareció originalmente como una crisis sanitaria, pero que ha trascendido las dimensiones de la vida social y del desarrollo, causando severos daños en los ámbitos social, económico y político (Enríquez y Sáenz, 2021). Asimismo, se aseveró que se convertirá en la peor de la historia económica latinoamericana y que representará un retroceso de al menos una década en materia de lucha contra la pobreza y la desigualdad (Ocampo, 2020).
La pobreza, la precariedad de las condiciones de vida y la desigualdad social constituyen contextos de alta vulnerabilidad de la población frente al virus y sus consecuencias en materia de salud y mortalidad (Canales, 2020). Sin duda, la situación sanitaria instaló un escenario inédito en Argentina en la primera mitad de 2020 que profundizó las tendencias previas, puesto que se alcanzó el tercer año consecutivo de ascenso en la pobreza por ingresos (Salvia et al., 2021). En la Ciudad de Buenos Aires, considerando el segundo trimestre de cada año, se registró un incremento del porcentaje de hogares pobres superior al 100% (11,9% en 2017 y 26,1% en 2020) que concentró más de la tercera parte de los porteños en el segundo trimestre de 2020, de los cuales cerca de la mitad eran indigentes (DGEyC, 2021).
A los retos sociales y económicos de la pandemia se suman las dificultades para cuantificar y diagnosticar la magnitud y la evolución del problema, lo que limita la toma de decisiones informadas (CEPAL, 2021). La crisis sanitaria, que aún está en proceso, no permite dimensionar cabalmente sus consecuencias y, por tanto, no es posible precisar aún su impacto en la esperanza de vida al nacer. Si bien se ha advertido que es discutible la idea de que el incremento de defunciones por sí mismo represente necesariamente un exceso de mortalidad, entendida como un aumento del nivel general de la mortalidad, se ha concluido que resulta necesario optimizar el tiempo de procesamiento de los datos (González y Pou, 2020). Por otro lado, estudios realizados sugieren enfáticamente considerar la estructura por edad de la población así como los determinantes sociales porque juegan un rol de importancia (Bramajo y Bathory, 2020; Davies, Keplac, Liu et al. 2020; Paz, 2020). En este contexto, se considera relevante tener en cuenta la incidencia que podría tener la evolución de la pandemia en la mortalidad de la Ciudad, comparándola con la mortalidad por causas respiratorias.
Metodología
El objetivo del artículo es investigar la evolución de la mortalidad por enfermedades respiratorias entre los siglos XIX y XXI en la Ciudad de Buenos Aires. Se analiza la modificación de su importancia relativa en el total de muertes y por grupo etario, para años seleccionaos, desde fines del siglo XIX hasta 2019, último año disponible al momento de su redacción. Asimismo, se compara su volumen, en el siglo XXI, con las muertes registradas por las pandemias de Gripe A (H1N1) y de COVID-19 a efectos de mensurar la importancia de ambas pandemias.
Es sabido que, cuando se desea estudiar la evolución de las causas de muerte en períodos tan prolongados, se enfrentan cuatro grandes problemas. El primero es el problema derivado de las múltiples revisiones efectuadas en las clasificaciones internacionales de enfermedades. El segundo es la falta de un significado claro y preciso en los criterios utilizados en el reagrupamiento de las causas de muerte. Un tercer problema es que las estadísticas por causas de muerte pueden estar afectadas por el grado de perfeccionamiento de los diagnósticos y de la declaración de aquellas. Finalmente, un cuarto problema es el producido por la calidad de la codificación de las causas de muerte.
Se destaca que los indicadores utilizados para resaltar la importancia de las causas respiratorias se elaboraron sobre el total de causas bien definidas. Debido a que el nivel de las causas mal definidas puede limitar las posibilidades de análisis, se consideró importante señalar ese nivel que, como se ve, ha empeorado en el tiempo. En los seis años que se utilizan para comparar la mortalidad por enfermedades respiratorias entre siglos esos niveles fueron: 0,5% (1905), 0,3% (1910 y 1919), 0,8% (2005), 1,2% (2010) y 4,7% (2019).
A esto se suma, en el caso del sistema de estadísticas vitales argentino, la disponibilidad de la información por causas de muerte por jurisdicción: hasta 1960 los tabulados que clasifican las defunciones por grupo de edad y causa de muerte no siempre fueron por lugar de residencia, por lo que la distribución de causas corresponde al total de muertes ocurridas y registradas en la Ciudad y no a la población residente.
En la Ciudad, a lo largo del período analizado, se utilizaron varias revisiones para codificar las causas de muerte. En las publicaciones de estadísticas vitales solo se citan a partir del año 1929, si bien es posible que se hayan utilizado con anterioridad y no se las consignara. En los años 1929 y 1930 se utilizó la 3ª Revisión (1920), para el período 1931-39 la 4ª Revisión (1929), para 1940-49 la 5ª Revisión (1938), para 1950-61 la 6ª Revisión (1948), 1962-68 la 7ª Revisión (1955), 1969-78 la 8ª Revisión (1965),1979-1996 la 9ª Revisión (1975) y finalmente, para el período que comienza en el año 1997, la 10ª Revisión (1995).
A pesar de las numerosas revisiones, fue posible identificar las causas seleccionadas a lo largo de todo el período. No obstante es necesario destacar que, para el grupo tumores, en los años 1890, 1910 y 1920 fue necesario ubicar los casos en los distintos capítulos de causas de ese momento, sumarlos para conformar dicho grupo y, por supuesto, restarlos de los otros para no modificar el total de muertes. Por su parte, la causa de muerte influenza se mantuvo en el capítulo de enfermedades infecciosas y parasitarias (llamado enfermedades generales) hasta la 7ª Revisión de la Clasificación Internacional de Enfermedades y Causas de Muerte que se utilizó hasta 1968; a partir de 1969, con el uso de la 8ª Revisión, se encuentra ubicada en el capítulo de las enfermedades respiratorias. Por lo tanto, fue necesario sumar los casos de influenza en el sistema respiratorio y restarlos de infecciosas y parasitarias, para que fuera comparable con el resto del período analizado.
Con respecto a las fuentes de información, se trabajó con los anuarios estadísticos de la Ciudad del período 1891-1923 y con los boletines y tabulados de las estadísticas vitales nacionales. En todos los casos se utilizó el capítulo enfermedades respiratorias y en especial las muertes por respiratorias agudas así como las de neumonía-influenza. En el caso de las pandemias se recurrió a las estadísticas oficiales de los casos registrados en la Ciudad para ambas pandemias.
Para mostrar la evolución de la transición demográfica en la Ciudad, se analiza desde la década de 1860 no solo dicho proceso, sino también el comportamiento de la mortalidad infantil, la esperanza de vida por sexo en grupos de edad seleccionados y el índice de envejecimiento de la población (cantidad de personas de 65 años y más cada 100 menores de 15 años). Los indicadores para el análisis de la transición epidemiológica son: la importancia relativa de la estructura de grupos de causas de muerte y las tasas de mortalidad en el total de causas bien definidas y la estructura de las muertes por grupo de edad, para años seleccionados entre 1890 y 2019. Se utilizó asimismo el cociente del perfil de la mortalidad (división entre la tasa de mortalidad de infecciosas y parasitarias por la tasa de mortalidad correspondiente a cardiovasculares y neoplasias) que es un indicador que permite confirmar el momento del inicio de la transición epidemiológica.
Para el análisis de la mortalidad por causas respiratorias entre siglos, se presenta la importancia que estas tienen en el total de muertes y por grupo etario comparando sus niveles para los años 1905, 1910, 1919, 2005, 2010 y 2019. No son los indicadores adecuados por la incidencia de la estructura por edad y sexo de la población, pero lamentablemente no fue posible presentar las tasas de mortalidad por grupo de edad debido a la falta de proyecciones por grupo de edad para los años seleccionados de fines del siglo XIX y comienzos del siglo XX.
También se presenta su evolución medida por el porcentaje en el total de muertes y la tasa de mortalidad del total de muertes por causas respiratorias y en particular por neumonía-influenza para los períodos 1887-1919 y 1994-2019. Estos períodos permiten comparar el paso de fines del siglo XIX a comienzos del siglo XX y de fines del siglo XX a comienzos del XXI.
Por último, se compara el volumen de muertes por enfermedades respiratorias con el registrado por las pandemias de gripe A (N1H1) en 2009 y la de COVID-19 en 2020. En particular, para la pandemia actual se plantea un ejercicio de simulación con dos situaciones hipotéticas: a) las muertes por pandemia se suman a las habituales de neumonía-influenza y b) las muertes por pandemia solapan las muertes habituales por neumonía-influenza y solo se agrega la diferencia con ellas. De esta manera, se obtienen dos escenarios posibles de la incidencia de la pandemia en la mortalidad habitual de la Ciudad.
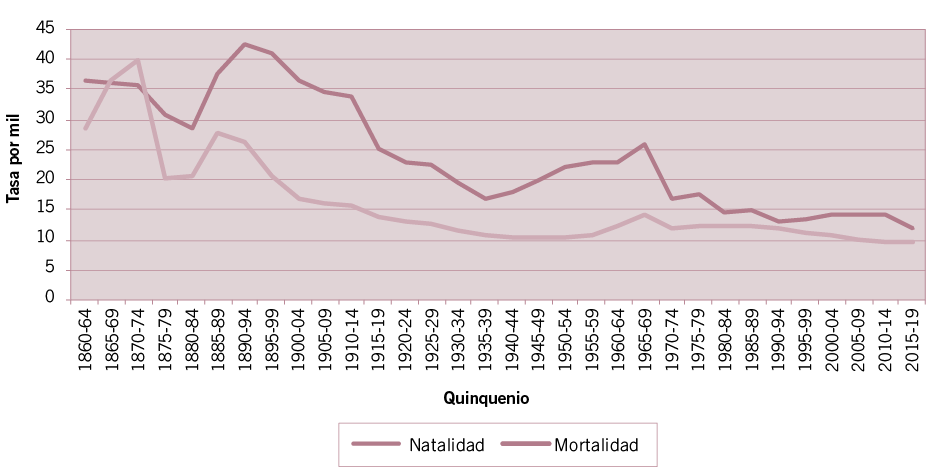
Fuente: elaboración propia sobre la base de Mazzeo y Carpinetti (2013) y estadísticas vitales.1 El envejecimiento de los porteños también permite apreciar el desarrollo de la transición demográfica que, como se muestra más adelante, incidirá en la transición epidemiológica.
La transición demográfica de la Ciudad
En el proceso de transición demográfica desarrollado en la Ciudad a partir de 1890, la mortalidad descendió antes y más rápidamente que la natalidad. El balance holgadamente positivo entre nacimientos y defunciones fue el inicio del período transicional que se extendió hasta comienzos de la década de 1960 (Mazzeo y Carpinetti, 2013). Mientras que en el quinquenio 1890-94 la tasa bruta de mortalidad era 26 por mil, en el quinquenio 1960-64 descendió a 12 por mil. Posteriormente, a partir de la década de los 70, el crecimiento vegetativo inicia una tendencia decreciente, afectado por el descenso pronunciado de la natalidad (Gráfico 1). Finalmente, el inicio del siglo XXI muestra un repunte momentáneo de la natalidad, que igualmente no modificará el potencial de crecimiento futuro de la población porteña. La tasa bruta de natalidad vuelve a descender en el quinquenio 2015-2019 y la tasa bruta de mortalidad mantiene su nivel cercano al 10 por mil.
Son indicadores de las transformaciones en la mortalidad entre siglos, la evolución de la esperanza de vida según sexo y grupo de edad y la evolución de la tasa de mortalidad infantil. Ambos permiten describir el efecto de la mortalidad en la estructura por edades de la población. Entre 1887 y 2009 la esperanza de vida al nacer se elevó en las mujeres de 34 a 80 años y en los varones de 30 a 74 años. Esa mejora fue diferencial, las mayores disminuciones relativas de la mortalidad correspondieron a los menores de 45 años y mayormente a las mujeres (Gráfico 2). Como señala Grushka (2010: 186) entre sexos “a partir de 1970 la diferencia se estabiliza en alrededor de 7 años, una brecha que es importante en el contexto internacional”. La sobrevida de las mujeres cercana a 4 años en 1887 es un indicador fundamental del ingreso a las primeras etapas de la transición epidemiológica, ya que en la etapa pretransicional era similar a la de los varones (Carbonetti y Celton, 2007).
El nivel de la mortalidad infantil descendió a partir del quinquenio 1870-74. La tasa presentó su valor máximo en el quinquenio 1865-1869 (296,4 por mil) y el mínimo (6,5 por mil) en 2015-2019. Cuando se analiza la estructura de la mortalidad infantil distinguiendo los dos grupos etarios que la componen (Gráfico 3) se detectan claramente dos períodos. El primero transcurre entre mediados del siglo XIX y fines de la década del 50, donde se registró un descenso importante de la mortalidad postneonatal. El segundo período se inicia en 1960 y en él, la composición se modifica: comienza a ser mayoritaria la mortalidad neonatal, lo que permite corroborar la hipótesis de que a un menor nivel de mortalidad infantil le corresponde una menor participación de muertes postneonatales (Mazzeo, 2017).
Por último, el envejecimiento de los porteños también permite apreciar el desarrollo de la transición demográfica que, como se muestra más adelante, incidirá en la transición epidemiológica, que supone un cambio en la estructura de las causas de muerte y el paso del predominio de factores exógenos a endógenos. El índice de envejecimiento (adultos mayores de 65 años y más cada cien niños menores de 15 años) aumenta progresivamente (Gráfico 4) hasta alcanzar un nivel de 64,9 en 1970, relación que supera los 100 a partir del siglo XXI, cuando expresa la paridad entre los adultos mayores y los niños.
En conclusión, la Ciudad de Buenos Aires completó la transición demográfica a fines de la década de los 50. En cuanto a los indicadores seleccionados, se evidencia que en ese momento experimentaron descensos importantes la tasa bruta de mortalidad (11 por mil) y la mortalidad infantil (34 por mil) y aumentos sustanciales en la esperanza de vida al nacer (que superaba ampliamente los 60 años para ambos sexos) y en el envejecimiento de su población (5% el peso de la población de 65 años y más). Estas evidencias empíricas tendrán como correlato un cambio en la estructura de las causas de muertes que precisamente, fundamenta, la teoría de la transición epidemiológica.
| Importar imagen |
| Importar imagen |
| Importar imagen |
La transición epidemiológica en la Ciudad
A comienzos de la década de 1970, Omran introduce el concepto de transición epidemiológica para caracterizar la evolución de la estructura por causas de la mortalidad en el mundo. Según Omran (1971), el principal motor de la transición epidemiológica fue el descenso de la mortalidad infecciosa, pasando de la época de las epidemias y del hambre a la época de las enfermedades degenerativas y de la sociedad. Dicha teoría, que integra la demografía con la epidemiología, describe los cambios en los patrones de causa de muerte asociados a la reducción de los niveles de mortalidad durante la transición demográfica.
Al poco tiempo, Lerner (1973) propuso una transición de la salud, concepto más amplio, puesto que “se refiere al cambio en las características de la respuesta social organizada a las condiciones de salud” (Frenk, Lozano y Bobadilla, 1995: 82). A mediados de los setenta, la ya clásica y controversial tesis de McKeown les resta protagonismo a las medidas sanitarias y a los avances de la medicina y se lo atribuye a los cambios económicos y sociales. Enfatiza principalmente que el crecimiento económico y las mejoras en el nivel de vida contribuyeron a incrementar la nutrición de la población, lo que le permitió una mayor resistencia a la infección (McKeown, 1979). La tesis de McKeown continúa siendo un punto de referencia en el debate, aunque actualmente parece haber consenso entre los investigadores, tanto en aceptar como válida la idea de que la ciencia médica en su aspecto curativo jugó un papel menor en el descenso de la mortalidad a principios del siglo XX, como en que el nivel de vida y los aspectos económicos resultan cruciales para la salud de la población.
Demógrafos, economistas, epidemiólogos, historiadores, politólogos y sociólogos continúan discutiendo sobre el rol, la magnitud y la interacción de los distintos factores explicativos que operaron en el descenso de la mortalidad: el crecimiento económico, los progresos de la salud pública, la higiene personal, los cambios ecológicos, las condiciones de vida y de trabajo y las medidas de protección social. No obstante, se logró consenso respecto a considerar como factores explicativos tanto las iniciativas de la reforma sanitaria como las mejoras en el nivel de vida y su impacto en la nutrición como claves en el descenso de la mortalidad (Mazzeo, 2006).
Sin lugar a dudas, el estudio de las causas de muerte es uno de los elementos fundamentales para visualizar el proceso de transición epidemiológica, ya que hay una estrecha relación entre el nivel de la mortalidad y el comportamiento de las causas o grupos de causas. De hecho, los cambios en el nivel de la mortalidad están vinculados y se explican por los cambios observados en los factores de riesgo, que influyen en la incidencia de las enfermedades.
Para documentar el cambio ocurrido en la estructura de las causas de muerte entre siglos, se debieron homologar las distintas listas de causas de muerte publicadas, con una clasificación que permitiera su interpretación en el marco de la transición epidemiológica. En primer lugar se presentan (Cuadro 1) las variaciones en la estructura porcentual de la importancia de los seis grupos de causas seleccionadas: infecciosas y parasitarias, tumores, sistema circulatorio, sistema respiratorio, accidentes y violencias y resto bien definidas.
Las enfermedades infecciosas y parasitarias, sumadas a las del sistema respiratorio, fueron las principales responsables de la pérdida de vidas hasta los años 40 del siglo XX. Junto con las epidemias, existían también enfermedades endémicas como la fiebre tifoidea, la viruela, la difteria y la tuberculosis que también resultaban mortales. En la Ciudad, entre fines del siglo XIX y principios del XX, se operó un acelerado proceso de urbanización caracterizado por una gran concentración de población y escasa infraestructura sanitaria, que provocó un desequilibrio entre población e infraestructura urbana y deterioró de esta manera las condiciones epidemiológicas de la población (Mazzeo, 2006).
A fines del siglo XIX las muertes por enfermedades infecciosas-parasitarias y respiratorias concentraban más de la tercera parte del total de muertes de la Ciudad, proporción que se reduce a menos de la quinta parte en el período 1945-52. A partir de mediados del siglo XX cobran importancia las muertes debidas a tumores y al sistema circulatorio, mientras que las originadas por enfermedades infecciosas y parasitarias y las del sistema respiratorio tuvieron descensos significativos hasta fines del siglo. Una situación, quizás inesperada, se observa en el siglo XXI, el repunte de las muertes por enfermedades respiratorias, que concentra más de la quinta parte del total.
Cabe citar a Müller quien resume su estudio para la Ciudad sobre la evolución de las causas de muerte entre 1903 y 1960 en “la mortalidad bajó en su mayor parte debido al control de las enfermedades infecciosas y respiratorias” (1974: 61). Por su parte, Álvarez afirma que “las muertes por enfermedades infectocontagiosas tuvieron una participación importante en el período comprendido entre 1869-89 (…) desapareciendo prácticamente a partir de 1917” (2004: 21).
Un indicador que ilustra la duración y secuencia de los cambios de la mortalidad es el cociente del perfil de la mortalidad (CPM). Es “la división entre la tasa de mortalidad correspondiente a infecciones y enfermedades parasitarias por la tasa de mortalidad correspondiente a enfermedades cardiovasculares y neoplasias” (Frenk, Lozano y Bobadilla, 1995: 84). Si el resultado es mayor a 1, el perfil de la mortalidad tiene predominio de enfermedades transmisibles y cuando es menor a 1 de no transmisibles. Al aplicarlo a las tasas de mortalidad de los grupos de causas en la Ciudad (Cuadro 2), se confirma la transición epidemiológica en los inicios de la segunda década del siglo XX cuando el índice es 0,8.
Entre 1890 y 1920, no solo la tasa bruta de mortalidad había disminuido más de la mitad, sino que, además, las tasas de mortalidad de los grupos de infecciosas y parasitarias y del sistema respiratorio registraron niveles muy bajos con reducciones del 70% y 60%. Por su parte, se incrementan los niveles de mortalidad de los tumores y del sistema circulatorio. Ambas situaciones conllevan a lograr un cociente de perfil de mortalidad que muestra el inicio del predominio de las enfermedades no transmisibles.
La reducción de la mortalidad no se produjo con el mismo ritmo en todas las edades (Cuadro 3). Durante el proceso de descenso de la mortalidad, la caída más rápida ocurre en las primeras edades y el aumento en los adultos mayores. Las mayores bajas relativas hasta mediados del siglo pasado corresponden a las muertes de la primera infancia (menores de 5 años) que representaban el 43% a fines del siglo XIX y se reducen al 4,5% en 1965. En el otro extremo las correspondientes a las personas de 60 años y más que en los mismos momentos pasaron del 13% al 69%. Con posterioridad, el orden de disminución relativa se mantiene similar, hasta llegar al siglo XXI, en 2019, a una participación de la primera infancia menor al 1% y de los 65 años y más mayor al 80% del total de muertes respectivas.
Estas evidencias muestran, sin lugar a dudas, como señala la teoría de la transición epidemiológica, el correlato entre las estructuras de las causas de muerte y de las muertes por edad. La tasa bruta de mortalidad y de mortalidad infantil altas y la esperanza de vida al nacer reducida, serían señales del predominio de enfermedades de carácter infectocontagiosas. El descenso de la mortalidad general e infantil y una alta esperanza de vida al nacer, tendrían como consecuencia el predominio de enfermedades degenerativas, en su mayoría ubicadas en edades avanzadas. Por otro lado, el aumento de las muertes por enfermedades del sistema respiratorio confirma una de las críticas que se le ha formulado a esta teoría, que no percibió la posibilidad de que algunas enfermedades transmisibles recrudecerían o que nuevas epidemias aparecerían (Bolaños, 2000).
En resumen, durante la década de los 40 del siglo XX la Ciudad ya presentaba los mecanismos que se han definido como importantes en la transición epidemiológica. Se han producido los cambios en los factores de riesgo que influyen en la incidencia de las enfermedades, con predominio de las no transmisibles. Por su parte, se redujo la fecundidad (en 1947 la tasa global de fecundidad era 1,5 hijos por mujer) lo que modificó la estructura etaria de la población reduciendo la participación de los menores de 15 años y aumentando la de 65 años y más (19,1% y 5,1% respectivamente en 1947). Finalmente las mejoras en tecnología y organización de la atención de la salud modificaron el nivel de la mortalidad; en 1947 disminuye la tasa bruta de mortalidad a 10,3 por mil y aumenta a 65,2 años la esperanza de vida al nacer.
| Cuadro 1 La estructura de causas de muerte entre siglos (en % de bien definidas). Ciudad de Buenos Aires. Años 1890, 1910, 1920, 1945-1952, 1960, 1994, 2005, 2019 | ||||||||
| Grupos de causas de muerte | 1890 | 1910 | 1920 | 1945-1952 | 1960 | 1994 | 2005 | 2019 |
| Total muertes | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 | 100,0 |
| Infecciosas y parasitarias | 23,5 | 19,6 | 19,6 | 8,9 | 4,4 | 2,7 | 6,0 | 5,3 |
| Tumores | 1,8 | 5,3 | 7,5 | 20,8 | 29,5 | 20,0 | 22,0 | 19,2 |
| Sistema circulatorio | 5,4 | 14,7 | 17,7 | 24,6 | 12,6 | 45,7 | 33,2 | 36,5 |
| Sistema respiratorio | 14,7 | 18,4 | 15,9 | 9,4 | 3,5 | 3,7 | 23,2 | 20,7 |
| Accidentes y violencias | 4,3 | 4,6 | 4,2 | 4,0 | 6,2 | 4,8 | 3,7 | 2,6 |
| Resto bien definido | 50,3 | 37,5 | 35,1 | 32,3 | 43,9 | 23,1 | 11,9 | 15,7 |
| Notas: a 1890 es sobre total muertes. b 1994 solo tumores malignos. Fuente: elaboración propia sobre la base de DGEyC (Ministerio de Hacienda y Finanzas GCBA). Anuarios estadísticos años 1891, 1910-1911 y 1915-23 y DEIS (Serie 5n° 13 y nº 22, Boletín 73 y tabulados anuales de causas de muerte, por jurisdicción de residencia y edad). | ||||||||
| Cuadro 2 Tasas de mortalidad (por mil) según grupos de causas de muerte y cociente de perfil de mortalidad. Ciudad de Buenos Aires. Años 1890, 1910, 1920, 1945-1952, 1960, 1994, 2005, 2019 | ||||||||
| Grupos de causas de muerte | 1890 | 1910 | 1920 | 1945-1952 | 1960 | 1994 | 2005 | 2019 |
| Total muertes | 34,1 | 16,1 | 13,4 | 10,2 | 11,2 | 11,7 | 11,4 | 10,1 |
| Infecciosas y parasitarias | 8,1 | 3,2 | 2,6 | 0,9 | 0,4 | 0,3 | 0,7 | 0,5 |
| Tumores | 0,6 | 0,8 | 1,0 | 2,1 | 2,4 | 2,2 | 2,4 | 1,8 |
| Sistema circulatorio | 1,8 | 2,4 | 2,3 | 2,5 | 1,0 | 5,1 | 3,7 | 3,5 |
| Sistema respiratorio | 5,0 | 3,0 | 2,1 | 1,0 | 0,3 | 0,4 | 2,6 | 2,0 |
| Accidentes y violencias | 1,5 | 0,7 | 0,7 | 0,4 | 0,5 | 0,5 | 0,4 | 0,2 |
| Resto | 17,1 | 6,0 | 4,7 | 3,3 | 3,5 | 2,5 | 1,3 | 1,5 |
| Cociente perfil mortalidad | 3,4 | 1,0 | 0,8 | 0,8 | 0,1 | 0,0 | 0,1 | 0,1 |
| Fuente: elaboración propia sobre la base a DGEyC (Ministerio de Hacienda y Finanzas GCBA). Anuarios estadísticos años 1891, 1910-1911 y 1915-23 y DEIS (Serie 5 nº 13 y nº 22, Boletín 73 y Tablas de causas años 2005 y 2019). | ||||||||
| Cuadro 3 La estructura de edades de las muertes entre siglos (en % de edad conocida). Ciudad de Buenos Aires. Años 1888-1895,1899, 1905, 1910, 1919, 1965, 1985, 2005, 2010 y 2019 | ||||||||||||
| Año | Grupos de edad | Total muertes | ||||||||||
| Total | -1 | 1-4 | 5-14 | 15-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60-79 | 80 y más | ||
| Siglo XIX | ||||||||||||
| 1888-1895 | 100,0 | 27,1 | 21,3 | 7,1 | 3,3 | 9,6 | 9,1 | 8,0 | 6,0 | 7,0 | 1,4 | 111.524 |
| 1899 | 100,0 | 24,8 | 18,0 | 5,6 | 2,6 | 8,7 | 9,5 | 9,0 | 8,4 | 11,1 | 2,3 | 13.567 |
| Siglo XX | ||||||||||||
| 1905 | 100,0 | 21,3 | 12,3 | 4,7 | 3,9 | 10,7 | 10,2 | 10,6 | 9,8 | 13,5 | 3,0 | 15.916 |
| 1910 | 100,0 | 20,8 | 13,4 | 4,5 | 4,1 | 11,3 | 9,3 | 10,1 | 9,4 | 13,6 | 3,4 | 20.968 |
| 1919 | 100,0 | 15,0 | 9,8 | 5,1 | 4,0 | 12,3 | 11,1 | 10,2 | 10,9 | 18,2 | 3,3 | 23.800 |
| 1965 | 100,0 | 4,0 | 0,5 | 0,5 | 0,6 | 1,4 | 2,7 | 6,1 | 14,9 | 50,9 | 18,3 | 31.555 |
| 1985 | 100,0 | 1,9 | 0,3 | 0,3 | 0,3 | 0,9 | 1,4 | 3,8 | 9,2 | 47,6 | 34,3 | 36.793 |
| Siglo XXI | Total | - 1 | 1 a 4 | 5 a 14 | 15 a 24 | 25 a 34 | 35 a 44 | 45 a 54 | 55 a 64 | 65 a 74 | 75 y más | |
| 2005 | 100,0 | 1,0 | 0,2 | 0,2 | 0,8 | 1,2 | 1,9 | 4,7 | 9,4 | 16,6 | 63,8 | 33.691 |
| 2010 | 100,0 | 1,0 | 0,2 | 0,2 | 0,8 | 1,2 | 1,8 | 4,0 | 9,3 | 15,4 | 66,1 | 33.111 |
| 2019 | 100,0 | 0,8 | 0,1 | 0,1 | 0,4 | 1,1 | 1,8 | 3,9 | 8,5 | 17,0 | 66,2 | 30.895 |
| Fuente: elaboración propia sobre la base de DGEyC (Ministerio de Hacienda y Finanzas GCBA). Anuarios estadísticos años 1891, 1895, 1899, 1910-1911 y 1915-1923 y DEIS (Serie 5 nº 13 y nº 29, Boletín 73 y tabulados anuales de causas de muerte, por jurisdicción de residencia y edad). | ||||||||||||
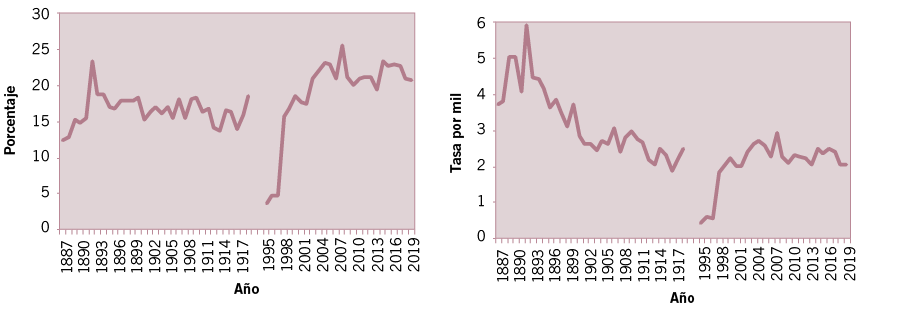
Fuente: elaboración propia sobre la base de DGEyC (Ministerio de Hacienda y Finanzas GCBA). Anuarios estadísticos años 1891 a 1915-23 y DEIS (Tablas de causas años 1994 a 2019).
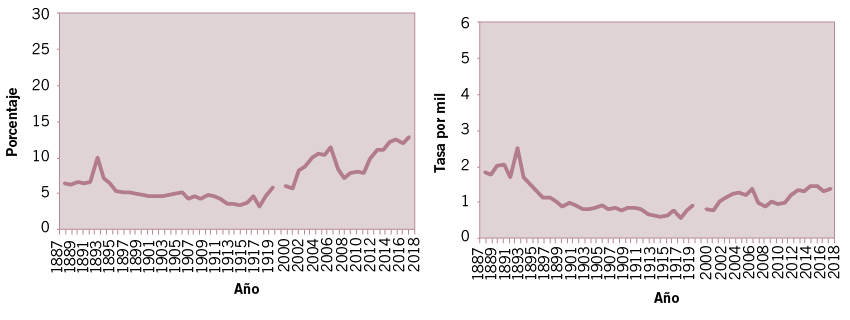
Fuente: elaboración propia sobre la base de DGEyC (Ministerio de Hacienda y Finanzas GCBA). Anuarios estadísticos años 1891 a 1915-23 y DEIS (Tablas de causas años 2000 a 2019).1 Las enfermedades del sistema respiratorio representan, en el siglo XXI, una de las primeras causas de atención médica en todo el mundo, tanto en la consulta ambulatoria como en la internación, y se encuentran entre las primeras causas de mortalidad.
| Cuadro 4 Porcentaje de muertes por enfermedades respiratorias (en el total de bien definidas) por grupo de edad. Ciudad de Buenos Aires. Años 1905, 1910, 1919, 2005, 2010 y 2019 | |||||||||||
| Año | Grupos de edad | ||||||||||
| Total | -1 | 1-4 | 5-14 | 15-19 | 20-29 | 30-39 | 40-49 | 50-59 | 60-79 | 80 y más | |
| 1905 | 17,1 | 23,6 | 35,5 | 14,9 | 7,1 | 10,0 | 9,5 | 9,3 | 10,6 | 14,4 | 13,4 |
| 1910 | 18,4 | 25,4 | 38,6 | 15,6 | 11,0 | 10,7 | 10,8 | 12,0 | 11,3 | 13,1 | 12,2 |
| 1919 | 16,3 | 24,4 | 24,0 | 18,4 | 9,7 | 11,5 | 12,7 | 11,4 | 10,5 | 9,6 | 9,6 |
| Año | Grupos de edad | ||||||||||
| Total | -1 | 1-4 | 5-14 | 15-24 | 25-34 | 35-44 | 45-54 | 55-64 | 65-74 | 75 y más | |
| 2005 | 23,0 | 16,7 | 20,3 | 12,2 | 8,2 | 12,5 | 13,4 | 12,1 | 13,5 | 19,2 | 27,3 |
| 2010 | 20,9 | 10,8 | 10,0 | 9,9 | 12,7 | 12,5 | 12,2 | 10,5 | 12,3 | 16,0 | 24,9 |
| 2019 | 20,7 | 4,9 | 18,5 | 14,3 | 5,2 | 8,4 | 6,8 | 10,4 | 10,9 | 15,0 | 25,0 |
| Fuente: elaboración propia sobre la base de DGEyC (Ministerio de Hacienda y Finanzas GCBA). Anuarios estadísticos años 1905, 1910-1911 y 1915-1923 y DEIS (tabulados anuales de causas de muerte, por jurisdicción de residencia y edad). | |||||||||||
| Cuadro 5 Mortalidad por enfermedades respiratorias y respiratorias agudas. Cantidad, porcentaje en total y tasas por mil. Ciudad de Buenos Aires. Años 1994/2019 | ||||||
| Año | Muertes respiratorias | Muertes respiratorias agudas | % respiratorias en total muertes | % respiratorias agudas en total respiratorias | Tasas por mil de respiratorias | Tasas por mil de respiratorias agudas |
| 1994 | 1.240 | 1.119 | 3,6 | 90,2 | 0,4 | 0,4 |
| 1995 | 1.730 | 1.578 | 4,8 | 91,2 | 0,6 | 0,5 |
| 1996 | 1.655 | 1.527 | 4,8 | 92,3 | 0,6 | 0,5 |
| 1997 | 5.478 | 1.417 | 15,8 | 25,9 | 1,8 | 0,5 |
| 1998 | 6.023 | 1.779 | 16,9 | 29,5 | 2,0 | 0,6 |
| 1999 | 6.606 | 2.111 | 18,5 | 32,0 | 2,2 | 0,7 |
| 2000 | 5.944 | 1.971 | 17,7 | 33,2 | 2,0 | 0,7 |
| 2001 | 5.927 | 1.832 | 17,5 | 30,9 | 2,0 | 0,6 |
| 2002 | 7.148 | 2.788 | 21,0 | 39,0 | 2,4 | 0,9 |
| 2003 | 7.818 | 3.162 | 22,2 | 40,4 | 2,6 | 1,1 |
| 2004 | 8.049 | 3.554 | 23,2 | 44,2 | 2,7 | 1,2 |
| 2005 | 7.740 | 3.679 | 23,0 | 47,5 | 2,6 | 1,2 |
| 2006 | 6.882 | 3.529 | 20,9 | 51,3 | 2,3 | 1,2 |
| 2007 | 8.796 | 4.098 | 25,6 | 46,6 | 2,9 | 1,4 |
| 2008 | 6.813 | 3.172 | 21,2 | 46,6 | 2,2 | 1,0 |
| 2009 | 6.309 | 2.489 | 20,1 | 39,5 | 2,1 | 0,8 |
| 2010 | 6.913 | 2.859 | 20,9 | 41,4 | 2,3 | 0,9 |
| 2011 | 6.865 | 2.698 | 21,3 | 39,3 | 2,3 | 0,9 |
| 2012 | 6.691 | 2.571 | 21,2 | 38,4 | 2,2 | 0,8 |
| 2013 | 6.230 | 3.389 | 19,4 | 54,4 | 2,0 | 1,1 |
| 2014 | 7.556 | 3.894 | 23,3 | 51,5 | 2,5 | 1,3 |
| 2015 | 7.200 | 3.878 | 22,7 | 53,9 | 2,4 | 1,3 |
| 2016 | 7.568 | 4.474 | 22,8 | 59,1 | 2,5 | 1,5 |
| 2017 | 7.255 | 4.474 | 22,6 | 61,7 | 2,4 | 1,5 |
| 2018 | 6.228 | 4.031 | 21,0 | 64,7 | 2,0 | 1,3 |
| 2019 | 6.090 | 4.123 | 21,7 | 67,7 | 2,0 | 1,3 |
| Fuente: elaboración propia sobre la base de DEIS (tabulados por jurisdicción, causas y edad). | ||||||
Las muertes por enfermedades respiratorias entre siglos
Las enfermedades del sistema respiratorio representan, en el siglo XXI, una de las primeras causas de atención médica en todo el mundo, tanto en la consulta ambulatoria como en la internación, y se encuentran entre las primeras causas de mortalidad. Estas enfermedades afectan a toda la población pero, fundamentalmente, a los menores de 5 años y a las personas de 65 y más años. Una proporción importante es de origen infeccioso y, entre ellas, la neumonía, la enfermedad tipo influenza y la bronquiolitis son las enfermedades respiratorias de mayor frecuencia y gravedad (Ministerio de Salud de la Nación, 2010).
Ahora bien, las muertes por enfermedades del aparato respiratorio en su evolución entre siglos, como ya se evidenciara, no siempre tuvieron la misma importancia relativa, ni el mismo nivel de mortalidad. Respecto al porcentaje en el total de muertes, en la información presentada de los años seleccionados (Gráfico 5) se destacan tres períodos que pertenecen a los tres siglos presentados: el primero entre 1887-1899 las muertes por enfermedades respiratorias tuvieron una participación oscilante pero creciente que llega al 18% con un pico en 1892 (23,3%); el segundo, entre 1900 y 1919, también oscilante pero con valores más reducidos y un pico en 1919 (18,5%) y finalmente entre 1994 y 2019 presenta un crecimiento notorio, especialmente a partir de 1997, llegando a superar en 2007 el 25% del total de muertes de la Ciudad. En cuanto a la tasa de mortalidad el comportamiento es decreciente desde 1892 hasta 1919, a fines del siglo XIX era de 3,1 por mil y en 1919 de 2,5 por mil. Se destaca que a partir de 1994 aumenta su nivel y desde 1999 fluctúa entre 2,9 y 2 por mil.
En el grupo de las enfermedades respiratorias, las más frecuentes fueron la neumonía y la influenza. La participación de ambas en el total de muertes entre 1887 y 1919 registró una tendencia fluctuante entre 10% y 4% (Gráfico 6). Cabe recordar que en este período se ubican las pandemias de influenza de 1890 y 1918. A partir del siglo XXI su importancia relativa se incrementa continuamente, y más que se duplica: en 2000 (6%) y en 2019 (14%). No obstante, se destaca un descenso de 4 puntos porcentuales entre 2007 y 2012.
La tasa de mortalidad entre 1887 y 1892 registró un nivel oscilante y a partir de allí (2,7 por mil) descendente hasta 1919 (0,7 por mil). En este siglo, su evolución también es oscilante pero finalmente duplica su nivel, siendo en 2019 de 1,3 por mil. Es interesante destacar que su nivel desciende en el quinquenio 2008-2012, en el cual se registra la epidemia de Gripe A (H1N1) que, como se verá más adelante, probablemente concentre parte de la mortalidad por enfermedades respiratorias.
Cabe preguntarse si estas causas de muerte se concentraron siempre en los mismos grupos de edad o fueron cambiando su importancia relativa entre siglos. Con el objetivo de analizar la existencia de modificaciones en la estructura de edades de las muertes por enfermedades respiratorias, se seleccionaron tres años del siglo XX y otros tres, cien años después, en el siglo XXI (Cuadro 4).
En primer lugar, se destaca el aumento progresivo de la importancia relativa de las causas respiratorias en el total de muertes, especialmente entre 1919 y 2019 de 4 puntos porcentuales. Por otra parte, se destacan cambios importantes en los grupos de edad donde eran mayoritarias: en la primera infancia y en la tercera edad. En los menores de cinco años, el porcentaje desciende en forma notable, especialmente en los menores de un año donde se reduce 20 puntos porcentuales entre 1919 y 2019. En el otro extremo, si bien no coinciden los intervalos de edad de los adultos mayores en ambos siglos, aumenta su participación. En 2019, la cuarta parte de las muertes de personas de 75 años y más fue por causas respiratorias.
A causa del aumento de la participación de las enfermedades respiratorias en la mortalidad de la Ciudad a partir de fines del siglo XX, se consideró necesario mostrar con más detalle su evolución en dicho período. Los guarismos evidencian (Cuadro 5) que los niveles de mortalidad, tanto del total de muertes respiratorias como de las respiratorias agudas (donde se ubican influenza-neumonía), presentan una evolución oscilante: creciente entre los años 1994 y 2007 y en el período 2014-2017 y decreciente entre 2007 y 2013 y en el bienio 2018-2019. Las tasas de mortalidad por causas respiratorias a partir de 2002 estuvieron por encima del 2 por mil y las agudas a partir de 2003 oscilaron entre 0,8 y 1,5 por mil.
Con respecto al período en el cual disminuye la mortalidad por causas respiratorias, se destaca que el total de muertes respiratorias se reduce el 30% entre 2007 y 2013, especialmente la participación de las agudas respiratorias desciende entre 2009 y 2012 por debajo del 40% en el total de respiratorias. Es necesario recordar que en el año 2009 se produce la pandemia de gripe A (H1N1) y se reducen las muertes respiratorias agudas a menos de 2.500 y las de neumonía-influenza también bajaron a menos de 2.300, mientras que los años anterior y posterior tenían mayor cantidad de casos. Estos valores probablemente evidencian que la circulación de Influenza A (H1N1) en 2009 desplazó la circulación de otros subtipos de influenza, si bien mantuvo la de otros virus respiratorios, pero con menor cuantía.
Asimismo se destaca que recién desde comienzos del siglo XXI las muertes respiratorias representaron más de la quinta parte del total de muertes de la Ciudad. En especial las respiratorias agudas (neumonía e influenza, bronquitis y bronquiolitis agudas) abarcaron siempre más de la tercera parte de ellas, y aumentaron a más de la mitad después de 2013 y llegaron incluso en el último trienio a sobrepasar el 60% de las muertes por enfermedades respiratorias. La información disponible muestra que el grupo de respiratorias agudas permaneció durante este siglo entre las primeras causas de muerte de la Ciudad. Entre los años 2000 y 2003 se ubicaron en el 4° lugar luego de las enfermedades del corazón, tumores malignos y enfermedades cerebrovasculares y, a partir del 2004, desplazaron a las enfermedades cerebrovasculares del 3° lugar.
| Importar imagen |
| Importar imagen |
| Importar imagen |
| Cuadro 6 Tasa de mortalidad por COVID-19 bruta y estandarizada (por cien mil) y muertes registradas y esperadas según jurisdicción. Ciudad de Buenos Aires y total país. Año 2020 | |||||
| Jurisdicción | Tasa mortalidad bruta | Tasa mortalidad estandarizada | Muertes registradas | Muertes esperadas | VR% |
| Total país | 95,29 | 130,01 | 43.241 | 58.996 | 36,4 |
| CABA | 189,97 | 141,93 | 5.812 | 4.365 | -24,9 |
| Fuente: elaboración propia sobre la base de base_data (Ministerio de Salud GCBA) y Ministerio de Salud de Nación - Reportes Diarios Vespertinos. | |||||
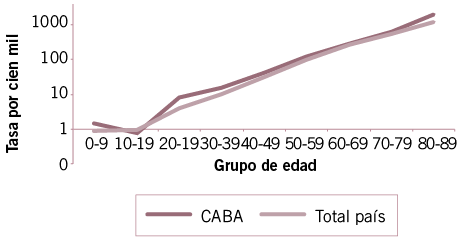
Fuente: elaboración propia sobre la base de base_data (Ministerio de Salud GCBA) y Ministerio de Salud de Nación - Reportes Diarios Vespertinos.Nota: escala semilogarítmica.
Fuente: elaboración propia sobre la base de base_data (Ministerio Salud GCBA) y DGEyC (Ministerio de Hacienda y Finanzas GCBA) proyecciones de población.
| Cuadro 7 Resultados del ejercicio de simulación según hipótesis de la incidencia de la pandemia en la mortalidad. Ciudad de Buenos Aires. Año 2020 | |||||
| Situación | Trienio 2017-19 | Muertes COVID-19 que se agregan | Total muertes estimadas 2020 | Tasa de mortalidad (por mil) 2020 | |
| Total muertes | Neumonía-Influenza | ||||
| a) | 30.890 | 4.061 | 5.812 | 36.702 | 11,9 |
| b) | 30.890 | 4.061 | 1.751 | 32.641 | 10,6 |
| Fuente: elaboración propia sobre la base de DEIS (tabulados por jurisdicción, causas y edad). | |||||
Las muertes por causas respiratorias y las pandemias de influenza-neumonía
Las enfermedades del sistema respiratorio, como ya se señalara, son una causa frecuente de enfermedad en todos los países del mundo y ocasionan anualmente un gran número de casos, por lo cual se ubican entre las primeras causas de consulta a los servicios de salud y de ausentismo escolar y laboral. Cada año en el mundo se producen hasta 650.000 defunciones por enfermedades respiratorias relacionadas con la gripe estacional, según nuevas estimaciones de los Centros para el Control y la Prevención de Enfermedades de los Estados Unidos, la Organización Mundial de la Salud y asociados para la salud mundial (WHO, 2017) que se basan en datos de un grupo amplio y diverso de países, incluidos países de ingresos bajos y medios, y excluyen defunciones por enfermedades distintas de las respiratorias. Estas últimas estimaciones duplican las cifras de muertes que anteriormente se atribuían a esta enfermedad.
En cuanto a las pandemias relacionadas con la influenza-neumonía, la primera pandemia de gripe descripta en el siglo XIX fue en 1890, en la cual se registraron más de 300.000 muertes mundiales, especialmente en adultos mayores, asociadas a neumonía por sobreinfección bacteriana. En la Ciudad en el trienio 1890-1892 se registraron 223 muertes por influenza y 3.328 por neumonía, especialmente en 1892, ambas causas representaron una tasa de mortalidad de 2,7 por mil habitantes.
En el siglo XX se produjeron tres notables pandemias de gripe o influenza: en 1918, la epidemia conocida como Gripe Española. Fue la primera pandemia causada por el virus A, del subtipo H1N1, concentró una elevada mortalidad en un período corto de tiempo, infectó a 500 millones de personas con un saldo de muertos que se elevó a 50 millones en todo el mundo. En el bienio 1918-1919, en Buenos Aires se registraron 1.057 muertes por influenza y 1.246 por neumonía, pero en este caso el nivel de mortalidad de ambas fue menor (0,7 por mil habitantes), ya que en esa época la Ciudad había triplicado la población que tenía a fines del siglo anterior. A mitad del siglo, en 1957 se conoce la gripe asiática (H2N2) que, en seis meses, causó la muerte de 1 millón de personas a nivel mundial. Posteriormente, en 1968 la gripe de Hong Kong causada por el virus de la influenza A (H3N2), con una cantidad similar de muertes a nivel mundial (Argentina, 2010).
Ya en el siglo XXI, el 24 de abril de 2009 la Organización Mundial de la Salud (OMS), alertó sobre la existencia de varios centenares de casos sospechosos de estar afectados por una cepa de virus Influenza (la gripe A H1N1) que se constituyó en la primera pandemia de influenza desde el año 1968. Se extendió hasta enero de 2010 con al menos 284.000 muertes en el mundo. En Argentina el primer caso se notificó el 17 de mayo de 2009 y el 15 de junio se confirmó el primer fallecimiento causado por el virus y el último en marzo de 2010. Durante 2009, en el país se confirmaron 12.121casos y 685 personas fallecidas asociadas a la influenza pandémica, o sea una letalidad (muertes cada 100 casos confirmados) de 5,7% y una tasa de mortalidad de 1,7 por cien mil (Ministerio de Salud, 2010a).
En la Ciudad de Buenos Aires se registraron 4.542 casos confirmados y 204 muertes, con una letalidad inferior (4,5%) y una mortalidad mayor (6,9 por cien mil) debido al mayor envejecimiento de su población. El impacto de la pandemia fue considerablemente menor que el causado anualmente por la epidemia de gripe estacional. Los casos de muertes por neumonía-influenza en la Ciudad según mes de ocurrencia incluso se redujeron en el bienio 2009-2010 (Gráfico 7). La importancia de las causadas por enfermedades respiratorias en el total de muertes entre 2007 y 2011 se redujo del 26% al 21%; por su parte las respiratorias agudas representaban en esos años el 47% y 39% de las respiratorias. La explicación quizás se encuentre en el hecho de que el virus H1N1 desplazó a otros virus gripales circulantes. Por otro lado, vale considerar que la codificación de las muertes de la pandemia no se realizó con ningún código del capítulo de las respiratorias sino que se utilizó un código del capítulo de las infecciosas y parasitarias.
Una década después, en diciembre de 2019, en la Ciudad de Wuhan provincia de Hubei, China, se reportaron 27 casos de síndrome respiratorio agudo de etiología desconocida. El 7 de enero de 2020, las autoridades chinas informaron que un nuevo coronavirus (COVID-19) fue identificado como posible etiología. Importa aclarar que la influenza (gripe) y el COVID-19 son enfermedades respiratorias contagiosas, pero son provocadas por virus diferentes. El COVID-19 es causado por la infección con un nuevo coronavirus (llamado SARS-CoV-2) y la influenza es causada por la infección con los virus de la influenza. Por otro lado, se han destacado dos elementos que distinguen a la actual pandemia de la anterior registrada en este siglo: a) el período de incubación, es decir el tiempo entre la exposición al virus y el inicio de los síntomas, que es de cinco días en promedio, pero puede prolongarse hasta 14 días y b) una proporción de la población contagiada no desarrollará síntomas y, aunque el riesgo de que transmitan la infección es bajo, no es nulo (Cárdenas, 2021). Es decir, ambas causan enfermedades respiratorias, sin embargo, existen diferencias importantes entre los dos virus y cómo se propagan. Esto tiene repercusiones importantes para las medidas de salud pública que deben implementarse para responder a cada virus.
El primer caso en Argentina fue detectado el 3 de marzo de 2020, y la primera muerte se produjo cuatro días después, el 7 de marzo. Durante 2020 se confirmaron en el país 1.621.761 casos positivos de COVID-19 y murieron 43.241 personas, que resultan en una tasa de letalidad de 2,7% y una tasa de mortalidad de 95,29 por cien mil habitantes. Por su parte, en la Ciudad en igual período se confirmaron 175.704 casos positivos y fallecieron 5.812 personas, dando por resultado una letalidad de 3,3% y una tasa de mortalidad de 188,97 por cien mil. En comparación con la anterior pandemia, los valores de la letalidad son menores tanto para total país como para la Ciudad, mientras que los niveles de mortalidad son superiores en ambas jurisdicciones. En la Ciudad existe mayor densidad y envejecimiento poblacional, que constituyen factores de riesgo para el mayor contagio y mortalidad.
Los casos confirmados en Buenos Aires tuvieron una tendencia creciente desde mayo y subieron a más de 800 casos diarios a mediados de junio, en julio crecieron a más de 1.000 diarios hasta mediados de setiembre, cuando se redujeron a menos de 400 diarios, retomando una tendencia creciente nuevamente a mediados de diciembre (Gráfico 8). Por su parte las muertes se concentraron preferentemente entre junio y octubre (Gráfico 9), con un promedio diario en ese período de 33 muertes.
Es necesario destacar que el número de casos confirmados suele ser un indicador impreciso porque depende del número de pruebas realizadas, de la estrategia de testeo y de la proporción de personas infectadas que contactan al sistema de salud. Es apenas un reflejo de la circulación del virus; pero combinando la positividad (resultados positivos sobre test totales) y la mortalidad permite trazar un mapa más preciso y establecer comparaciones para analizar la efectividad de las medidas sanitarias.
Por otro lado, con respecto a la cantidad de muertes es importante considerar el efecto de la estructura de la población por edad, ya que si en una población hay mayor proporción de adultos mayores que en otra, entonces el número de muertes será mayor aunque la cantidad de personas que tuvieron contacto con el virus haya sido la misma. En estos casos para evitar el efecto que tiene la estructura de la población en una tasa bruta de mortalidad se utilizan las tasas estandarizadas o se comparan las tasas específicas por grupo etario.
En este caso, para evitar el efecto de la edad, se utilizó el método directo de estandarización. Las tasas de mortalidad por edad de COVID-19 de la Ciudad se aplicaron a la población de total país y viceversa. Una vez obtenido el número esperado de muertes de cada jurisdicción se calcularon las tasas de mortalidad estandarizadas por edad (Cuadro 6) cuyos resultados son: 130,01 y 141,93 por cien mil respectivamente. Evidentemente, la estructura etaria incide en la tasas de mortalidad, en el total del país, aumentándola 30% y en la Ciudad, reduciéndola 25%. Si bien ambas se modificaron, la mortalidad de la Ciudad continúa siendo comparativamente superior en 12 puntos por cien mil.
Por su parte, las tasas específicas por edad de la Ciudad en general son mayores que las del total país. Las mayores diferencias se observan a partir de los 60 años (Gráfico 10).
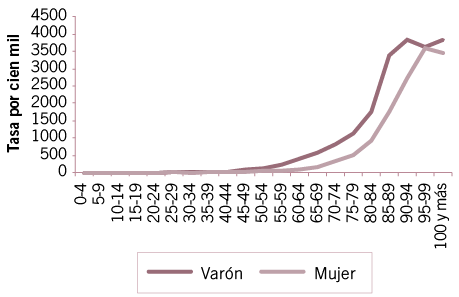
Como ya se señalara, la mortalidad causada por COVID-19 y por las enfermedades del sistema respiratorio presentan los mayores niveles en las personas adultas mayores, registrando en general sobremortalidad masculina. En la Ciudad (Gráfico 11) se destaca una ínfima sobremortalidad femenina solo en los menores de 25 años. La mortalidad se incrementa a partir de los 50 años y los niveles máximos se ubican en las mujeres en el grupo 95-99 años (3.579,21 por cien mil) y en los varones entre los 90 y 94 años (3.842,61 por cien mil). Sobresale el hecho de que se han registrado durante 2020, 61 muertes de personas de 100 años y más (13 varones y 48 mujeres).
Lamentablemente, al momento de cerrar el artículo aún no estaban disponibles los datos de las estadísticas vitales consolidadas del año 2020. Este hecho no permite, como se hizo con la epidemia de 2009, realizar comparaciones con las muertes respiratorias para mensurar la incidencia de la pandemia COVID-19. Es posible que muchos de los que habitualmente mueren por neumonía-influenza estacional, hayan fallecido por coronavirus, pero esto podrá corroborarse recién cuando estén disponibles dichos datos.
No obstante, con la intención de dimensionar la incidencia de la pandemia COVID-19, utilizando las muertes habituales por neumonía-influenza promedio del trienio 2017-2019, se consideró plantear un ejercicio de simulación con dos situaciones hipotéticas: a) las muertes por pandemia se suman a las habituales de neumonía-influenza y b) las muertes por pandemia solapan las muertes habituales por neumonía-influenza y solo se agrega la diferencia con ellas. De esta manera, se tienen dos escenarios posibles. No obstante, se destaca que no se consideran los efectos indirectos en el comportamiento de otras enfermedades que pudieron agravarse por el aislamiento social obligatorio, problemas económicos o inconvenientes en los servicios de salud.
Cabe señalar que el total de casos COVID-19 registrados en la Ciudad en 2020 representó 18,8% del total de muertes del trienio 2017-2019, mientras que las muertes habituales por neumonía-influenza concentraron en el mismo período solo 5 puntos porcentuales menos. Por su parte, la tasa bruta de mortalidad promedio de dicho trienio fue 10,1 por mil.
Los resultados del ejercicio (Cuadro 7) evidencian para la hipótesis a) (cuando las muertes por pandemia se suman a las habituales de neumonía-influenza) que la tasa bruta de mortalidad aumentaría a 11,9 por mil y b) (cuando solapan a las habituales de neumonía-influenza), lo haría a 10,6 por mil. Es decir, en el peor de los escenarios se incrementaría 2 puntos por mil. No obstante, el verdadero nivel se develará con las estadísticas consolidadas de mortalidad del 2020.
A modo de conclusión
Se ha evidenciado que la Ciudad de Buenos Aires completó su transición demográfica a fines de la década de los 50. En ese momento, ya se habían registrado descensos importantes de la natalidad, la mortalidad (incluida la mortalidad infantil) y aumentos sustanciales en la esperanza de vida al nacer y en el envejecimiento de su población. El descenso de la mortalidad tuvo su correlato en la modificación de la estructura de las causas de muertes. Puede afirmarse que durante la década de los 40 se completó el proceso de transición epidemiológica, y ya predominaban las enfermedades no transmisibles.
A fines del siglo XIX las muertes por enfermedades infecciosas-parasitarias y respiratorias concentraban más de la tercera parte del total de muertes de la Ciudad, proporción que se reduce a menos de la quinta parte en el período 1945-52. Pero una situación, quizás inesperada, se observa cincuenta años después: el repunte de las muertes por enfermedades respiratorias, con niveles de mortalidad incluso superiores que los de ese momento (aumentó de 1 por mil en 1945-52 a 2,6 por mil en 2005).
Las enfermedades del sistema respiratorio representan en este siglo una de las primeras causas de atención médica en todo el mundo y se encuentran entre las primeras causas de mortalidad. Si bien la gripe estacional es una infección vírica aguda que se propaga fácilmente entre las personas y la mayoría de las personas se recupera en una semana, la influenza, la neumonía y la bronquitis son enfermedades respiratorias relacionadas con la gripe estacional, que pueden causar defunción.
La evidencia empírica muestra que el grupo de respiratorias agudas permaneció durante este siglo entre las primeras causas de muerte de la Ciudad. Entre los años 2000 y 2003 se ubicó en el 4° lugar, luego de las enfermedades del corazón, tumores malignos y enfermedades cerebrovasculares y, a partir de 2004, desplazó a las enfermedades cerebrovasculares del 3° lugar.
En 2009, cuando se produjo la pandemia de gripe A (H1N1), su impacto fue considerablemente menor que el causado anualmente por la epidemia de gripe estacional. La situación es muy distinta con la pandemia de COVID-19. Es posible que muchas de las muertes por neumonía-influenza estacional hayan sido por coronavirus; esto se corroborará cuando estén disponibles los datos consolidados de las estadísticas vitales de 2020 y pueda conocerse la estructura de las causas de muerte y la incidencia de la pandemia en la mortalidad de la Ciudad. No obstante, el ejercicio de simulación planteado mostró que en el peor de los escenarios se incrementaría 2 puntos por mil la tasa bruta de mortalidad de dicho año.
Evidentemente, en Buenos Aires la mortalidad por enfermedades respiratorias experimentó un repunte a comienzos del siglo XXI. Ahora bien ¿este incremento se puede fundamentar en los mismos motivos que los de fines del siglo XIX y comienzos del XX? En principio la respuesta parece negativa. Entre fines del siglo XIX y comienzos del XX, comenzó la construcción de la sociedad higiénica que sirvió para ejercer la vigilancia epidemiológica. Hacia 1915 ya se había instalado la infraestructura para la provisión de agua y el sistema cloacal, se habían resuelto los problemas en relación con los desperdicios y la extensión de estos servicios a toda la Ciudad estaba bien encaminada. La ingeniería sanitaria sumada a la activa intervención de las instituciones de la salud pública frenó la elevada mortalidad en la Ciudad. Sin embargo, los médicos de la época habían considerado que uno de los factores más relevantes de la mortalidad por causas respiratorias eran las pésimas condiciones de vida de las “clases populares”, también el estado nutricional, el cuidado de la higiene y la protección contra el frío. ¿Es posible que el aumento de la pobreza y las malas condiciones de vida de una parte importante de la población mundial favorezca el contagio de los virus?
Como afirma Breilh quizás los motivos se encuentren en “un camino forjado en cinco siglos de construcción de inequidad económica” (2020: 33). Es decir, en el crecimiento exponencial de la desigualdad social y de la vulnerabilidad. Las explicaciones de la reaparición de epidemias según Buj Buj (2001) hay que buscarlas en las restricciones de los presupuestos sanitarios, en la aplicación de políticas neoliberales o en las estructuras sanitarias debilitadas o destruidas. Sin olvidar la intensa pauperización de una parte considerable de la población mundial y el cambio climático (huracanes, erupción de volcanes y terremotos).
Para ello sería necesario estudiar las pandemias no desde una epidemiología lineal que enfoca el problema en la observación empírica del brote y la multiplicación de contagios, sino desde una epidemiología crítica y multidimensional, que haga visible la compleja estructura social que las produce y explica. Como dice Breilh (2020) entre el movimiento social y el biológico hay una estrecha interdependencia.
Como cierre, me parecen oportunas las palabras de Farmer (2000: 194) “vivimos en un mundo en que las infecciones cruzan con facilidad las fronteras sociales o geográficas, mientras los recursos, incluyendo el conocimiento científico, se ven bloqueados en la aduana”.
Las condiciones de salud de una población son el resultado del efecto conjunto de factores genéticos, estilos de vida y factores del contexto donde desarrolla su vida.
Bibliografía
Álvarez, A. (2004), “El reinado y el control de las endemias en la Ciudad de Buenos Aires de fines del siglo XIX y principios del XX” en A. Álvarez, I. Molinari y D. Reynoso (eds.), Historias de enfermedades, salud y medicina en la Argentina de los siglos XIX-XX, Universidad Nacional de Mar del Plata, pp. 15-46.
Argentina (2010), Nueva Gripe A (H1N1) causada por el virus pandémico Influenza A (H1N1) 2009. Actualización 15 de enero de 2010, Comité de Emergencias Biológicas de la Red de Hospitales e Institutos de la Universidad de Buenos Aires.
Bolaños, M. V. (2000), “Revisión crítica a la teoría de la transición epidemiológica” en Papeles de Población, nº 25, pp. 179-206.
Bramajo, O.N. y Bathory, M.F. (2020), “Efectos atribuibles a la edad en las estimaciones de la letalidad causada por el COVID-19 en provincias de Argentina entre Marzo y Agosto de 2020”, en Actas de ALAP 2020.
Breilh J. (2020), “SARS-CoV2: rompiendo el cerco de la ciencia del poder. Escenario de asedio de la vida, los pueblos y la ciencia”, en E. Rodríguez Alzueta, J. Breilh et. al, Posnormales, Buenos Aires, ASPO (Aislamiento Social Preventivo y Obligatorio), pp. 31-90.
Buj Buj A. (2001), “Los riesgos epidémicos actuales desde una perspectiva geográfica”, en Papeles de Población, nº 29, pp.193-223.
Canales A.I. (2020), “La desigualdad social frente al COVID-19 en el Área Metropolitana de Santiago (Chile)”, en Notas de Población, n° 111, CEPAL, Santiago de Chile, pp. 13-42.
Cárdenas, R. (2021), “Una miríada de factores y un desenlace funesto: la mortalidad por Covid-19 en México”, en Coyuntura Demográfica, nº 19, pp. 17-25.
Carbonetti A. y Celton, D. (2007), “La transición epidemiológica”, en S. Torrado (comp.) Población y Bienestar en la Argentina del primero al segundo centenario. Una historia social del siglo XXI. Tomo I, Buenos Aires, Edhasa, pp. 369-398.
Comisión Económica para América Latina y el Caribe (2021), Observatorio Demográfico 2020, CEPAL, Santiago de Chile.
Coale, A. (1977), La transición demográfica, CELADE, Serie D, N° 87, Santiago de Chile.
Davies, N.G., Klepac, P., Liu, Y. et al. (2020), “Age-dependent effects in the transmission and control of COVID-19 epidemics”, en Nature Med nº 26, 1205-1211, en doi.org/10.1038/s41591-020-0962-9;.
Demeny, P. (1968), “Early fertility decline in Austria-Hungry: a lesson in demographic transition” en Daedelus 97, pp. 502-522.
DGEyC (2000), Anuarios Estadísticos de la Ciudad de Buenos Aires 1891-1923, Dirección General de Estadística y Censos, Gobierno de la Ciudad de Buenos Aires, versión digital.
DGEyC (2021), Condiciones de vida en la Ciudad de Buenos Aires: indigencia y pobreza por ingresos y estratificación. 4to.trimestre de 2020. Informe de Resultados 1541, Dirección General de Estadística y Censos, Gobierno de la Ciudad de Buenos Aires.
Enríquez A. y Sáenz C. (2021), “Primeras lecciones y desafíos de la pandemia de COVID-19 para los países del SICA”, serie Estudios y Perspectivas-Sede Subregional de la CEPAL en México, nº 189, Comisión Económica para América Latina y el Caribe (CEPAL), Ciudad de México.
Farmer, P. (2000), “Desigualdades sociales y enfermedades infecciosas emergentes”, en Papeles de Población, nº 23, pp.181-201.
Frenk, J., Lozano R. y Bobadilla J.L. (1995), “La transición epidemiológica en América Latina”, en Notas de Población nº 22, pp. 79-101.
González L.M. y Pou, S.A. (2020), “Estimación del exceso de mortalidad por COVID-19 mediante los años de vida perdidos: impacto potencial en la Argentina en 2020”, en Notas de Población, nº 111, CEPAL, Santiago de Chile, pp. 85-104.
Grushka, C. (2010), “¿Cuánto vivimos? ¿Cuánto viviremos?”, en A.E. Lattes (coord.) Dinámica de una ciudad: Buenos Aires 1810-2010, Buenos Aires, Dirección General de Estadística y Censos, Gobierno de la Ciudad de Buenos Aires, pp. 165-194.
INDEC (s/f), Hechos demográficos en la República Argentina 1954-60, Buenos Aires, Imprenta Kraft.
INDEC (1975), Tablas de mortalidad para la Ciudad de Buenos Aires para 1970, Serie Investigaciones Demográficas 4, Buenos Aires.
INDEC (1988), Tablas de mortalidad 1980-81. Total y Jurisdicciones, Buenos Aires, Argentina.
INDEC (1995), Tablas abreviadas de mortalidad provinciales por sexo y edad 1990-1992, Serie Análisis Demográfico 4, Buenos Aires.
INDEC (2013), Tablas abreviadas de mortalidad por sexo y edad 2008-2010. Total del país y provincias, Buenos Aires.
Mazzeo, V. (1993), Mortalidad infantil en la Ciudad de Buenos Aires, 1856-1986, Buenos Aires, Centro Editor de América Latina.
Mazzeo V. (2006), La inequidad en la salud enfermedad de la primera infancia. Las políticas de salud y la capacidad resolutiva de los servicios en la Ciudad de Buenos Aires, Tesis de Doctorado, en tesis.flacso.org/secretaria-general/inequidad-salud-enfermedad-primera-infanciapolticas-salud-y-capacidad;.
Mazzeo, V. (2007), “La mortalidad de la primera infancia en la Ciudad de Buenos Aires en el período 1860-2002”, en Papeles de Población, nº 53, pp. 241-272.
Mazzeo, V. (2017), “La tendencia histórica de la mortalidad infantil y la situación reciente en la Ciudad de Buenos Aires” en Población de Buenos Aires, año 14, nº 26, Dirección General de Estadística y Censos, Gobierno de la Ciudad de Buenos Aires, octubre, pp. 47-60.
Mazzeo, V y Carpinetti E. (2013), Dinámica y envejecimiento demográfico en la Ciudad de Buenos Aires. Evolución histórica y situación reciente, Dirección General de Estadística y Censos, Gobierno de la Ciudad de Buenos Aires.
McKeown, T. (1979), The Role of Medicine: Dream, Mirage or Nemesis?, Oxford, Basil Blackwell.
Ministerio de Salud Pública y Medio Ambiente (1983a), Serie Histórica - Estadísticas Vitales y de Salud - Estadísticas Demográficas, Años 1914-1943, serie 5 nº 21, Buenos Aires, Dirección Información para la Salud.
Ministerio de Salud Pública y Medio Ambiente (1983b), Serie Histórica - Estadísticas Vitales y de Salud - Estadísticas Demográficas, Años 1944-1970, serie 5 nº 22, Buenos Aires, Dirección Información para la Salud.
Ministerio de Salud y Acción Social (1984), Estadísticas vitales. Información básica 1980-1981, serie 5 nº 23, Buenos Aires, Dirección de Estadísticas de Salud.
Ministerio de Salud y Acción Social (1989), Estadísticas vitales. Información básica 1984-1985, serie 5 nº 29, Buenos Aires, Dirección de Estadísticas de Salud.
Ministerio de Salud y Acción Social (1996), Agrupamiento de causas de mortalidad por jurisdicción de residencia, edad y sexo. Argentina 1994, Boletín 73, Buenos Aires, Dirección de Estadísticas de Salud.
Ministerio de Salud de la Nación (2010a), “Las enfermedades del sistema respiratorio” en Infecciones respiratorias agudas, Argentina 2009, Boletín Epidemiológico Periódico nº 45.
Ministerio de Salud de la Nación (2010b), Boletín Epidemiológico Anual 2010, Buenos Aires. Dirección de Epidemiología.
Ministerio de Salud de la Nación (2019), Tabulados anuales de causas de muerte, por jurisdicción de residencia y edad. Años 2005-2018, Buenos Aires, Dirección de Estadísticas de Salud.
Müller, M.S. (1974), La mortalidad en Buenos Aires entre 1855 y 1960, Buenos Aires, Editorial del Instituto.
Ocampo, J.A. (2020), “La crisis del COVID-19 de América Latina con una perspectiva histórica”, en Revista CEPAL nº 132. El COVID-19 y la crisis socioeconómica en América Latina y el Caribe, CEPAL, Santiago de Chile, pp. 47-66.
Omran, A. R. (1971), “The epidemiologic transition: a theory of the epidemiology of population change”, en The Milbank Memorial Fund Quaterly, vol. 49, nº 4, Pt. 1, pp. 509-38.
Paz, J.A. (2020), Notas sobre la demografía del COVID-19 en Argentina, Documento de Trabajo nº 22, Ielde, Facultad de Ciencias Económicas, Jurídicas y Sociales - Universidad Nacional de Salta.
Salvia A. et al. (2021), Efectos de la pandemia COVID-19 sobre la dinámica del bienestar en la Argentina urbana. Una mirada multidimensional acerca del impacto heterogéneo de la crisis tras una década de estancamiento económico (2010-2020), Documento Estadístico - Barómetro de la Deuda Social Argentina, Buenos Aires, Educa.
Secretaría de Estado de Salud Pública (1970), Estadísticas vitales y de salud, serie 5 nº 13. Buenos Aires, Departamento de Estadísticas de Salud.
Vallin, J. (1991), La demografía, Santiago de Chile, CELADE.
WHO (2017), Cada año, hasta 650.000 personas mueren por enfermedades respiratorias relacionadas con la gripe estacional, Comunicado de prensa de 13 de diciembre de 2017, en https://www.who.int/es/news/item/14-12-2017-up-to-650-000-people-die-of-respiratory-diseases-linked-to-seasonal-flu-each-year;.