RELATO DE CASO
Transplante de Fígado em Paciente com Insuficiência Hepática Fulminante Associada à Leptospirose
Liver Transplantation in a Patient with Fulminant Hepatic Failure Associated with Leptospirosis
Transplante de Fígado em Paciente com Insuficiência Hepática Fulminante Associada à Leptospirose
Brazilian Journal of Transplantation, vol. 28, e1525, 2025
Associação Brasileira de Transplante de Órgãos
Received: 22 December 2024
Accepted: 21 February 2025
RESUMO: A leptospirose é uma zoonose que pode evoluir para formas graves, como a síndrome de Weil, com icterícia e insuficiência hepática. Este relato descreve o caso de uma paciente de 13 anos com quadro inicial de epigastralgia, mialgia, febre e icterícia, evoluindo para hepatite fulminante. A sorologia confirmou leptospirose com IgM positivo e a paciente foi submetida ao transplante hepático emergencial devido à insuficiência hepática grave, com complicações como ascite, coagulopatia e necessidade de diálise. O explante hepático revelou necrose submaciça e fibrose avançada. A boa evolução pós-operatória reforça a necessidade de reconhecimento rápido da doença e intervenção multidisciplinar em casos críticos. Este relato contribui significativamente para a literatura limitada sobre transplantes hepáticos associados à leptospirose.
Descritores: Relato de Caso, Transplante de Fígado, Leptospirose, Doença de Weil, Hepatite Fulminante.
ABSTRACT: Leptospirosis is a zoonosis that can progress to severe forms, such as Weil’s syndrome, characterized by jaundice and liver failure. This report describes the case of a 13-year-old female patient who initially presented with epigastric pain, myalgia, fever, and jaundice, later progressing to fulminant hepatitis. Serology confirmed leptospirosis with positive IgM, and the patient underwent an emergency liver transplant due to severe hepatic failure, with complications including ascites, coagulopathy, and the need for dialysis. The liver explant revealed submassive necrosis and advanced fibrosis. The favorable postoperative outcome highlights the importance of early disease recognition and a multidisciplinary approach in critical cases. This report significantly contributes to the limited literature on liver transplantation associated with leptospirosis.
Descriptors: Case Report, Liver Transplant, Leptospirosis, Weil’s Disease, Fulminant Hepatitis.
INTRODUÇÃO
A leptospirose é uma zoonose febril de início abrupto causada pela bactéria Leptospira spp., transmitida pela exposição direta ou indireta à urina de animais sinantrópicos, domésticos e selvagens, principalmente o rato, que é reservatório da doença. O ser humano é o hospedeiro definitivo da bactéria e manifesta a doença quando a Leptospira penetra através da pele íntegra ou com lesões, em contato prolongado com a fonte de contaminação1,2. A tríade de Weil é um sintoma tardio da doença que indica acometimento hepático. Essa condição denota um agravamento da patologia e pode evoluir para a piora progressiva do paciente.
Em um estudo nacional realizado por geoprocessamento, foram constatados 42.310 casos da doença no Brasil no período de 2007 a 2017, o que demonstra a importância da abordagem dessa doença3. A prevalência anual da leptospirose é de 1,9 a cada 100 mil habitantes no país, enquanto as regiões Sul e Norte apresentam a maior prevalência, de acordo com o estudo de Marteli3. A doença demanda atenção por estar atrelada a questões sociais e econômicas, estando distribuída de forma endêmica, concentrada em locais com condições precárias e com ocorrência de enchentes. Mundialmente, essa patologia afeta mais de 500.0001 pessoas, com letalidade de aproximadamente 10%, podendo chegar a 50% quando ocorre a síndrome de hemorragia pulmonar2.
Apesar da elevada incidência dessa doença e da grande distribuição ao longo do território nacional e mundial, a literatura ainda é escassa no que diz respeito à relação entre a leptospirose e o acometimento hepático grave, que pode levar ao transplante, já que essa condição é rara. Dessa forma, o presente relato busca registrar e estudar a correlação entre a leptospirose e a insuficiência hepática, por meio da descrição do caso de uma paciente jovem que evoluiu para insuficiência hepática grave decorrente da leptospirose e que foi submetida ao transplante de fígado.
RELATO DO CASO
A paciente de 13 anos foi admitida em nosso serviço transferida de outra instituição com hipótese diagnóstica de hepatite fulminante e já se encontrava em diálise. A paciente apresentava histórico de epigastralgia, cefaleia e mialgia, acompanhados de picos febris esporádicos há 7 dias, sem uso prévio de medicações hepatotóxicas, nem histórico de hepatites virais ou de outras etiologias. O pai relatou a presença de ratos na residência.
Apresentava creatina fosfoquinase (CPK) de 339 U/L às 6h47 e de 293,72 U/L às 16h35, no dia 22 de março de 2024. Evoluiu para quadro de icterícia com bilirrubina total de 37,9 mg/dL, tempo de protrombina de 42 segundos e coagulopatia [international normalized ratio (INR) = 4,36], sendo internada na unidade de terapia intensiva (UTI) em 4 de abril de 2024. Foi medicada com piperacilina-tazobactam, metronidazol, meropenem e teicoplanina, além de três doses de albendazol. Necessitou de transfusão de concentrado de hemácias e plasma, além da administração de vitamina K para controle da coagulopatia. Evoluiu para ascite, necessidade de paracentese, confusão mental e agitação. Foi realizada tomografia computadorizada (TC) do crânio e não havia alterações. Diante desse quadro, foi indicado transplante hepático.
A receptora autorizou a elaboração e publicação deste relato de caso.
Sorologias
Após uso de medicamentos, anemia hemolítica foi descartada por Coombs negativo e menos de três esquizócitos/campo em sangue periférico. Foi constatado o diagnóstico de leptospirose com evidência de anticorpos IgM para essa doença e insuficiência hepática aguda. Não foi realizada pesquisa de cobre sérico, urinário e ceruloplasmina com o objetivo de investigar a doença de Wilson. Não reagente para hepatite B (3 de abril); anti HBS + anti AgHBS+; não reagente para hepatite C (3 de abril); IgG- e IgM-; não reagente para sífilis (3 de abril). Não foram pesquisados FAN e outros marcadores de autoanticorpos; 14 de abril, PCR para CMV = 0. Pesquisa de doença metabólica não foi realizada.
No dia seguinte à admissão em nosso serviço, foram realizados exames laboratoriais que revelaram contagem de plaquetas de 50.000 células/L, creatinina de 0,88 mg/dL, sódio de 152 mmol/dL, bilirrubina total de 37,90 mg/dL (bilirrubina direta de 27,23 mg/dL e indireta de 10,67 mg/dL), tempo de protrombina (TP) de 42,00 s (RNI = 4,36) e tempo de tromboplastina parcial ativada (TTPa) de 54,30 s.
Intervenção terapêutica
A paciente foi submetida ao transplante de fígado.
Dados do doador
Onze anos, morte encefálica por hemorragia subaracnoidea (HSA) com acidente vascular cerebral isquêmico (AVCI). Tipagem sanguínea O- anticorpos IgG+ para toxoplasmose e citomegalovírus (CMV). No dia da coleta do fígado: TGO 67, TGP 45, fosfatase alcalina 119, gama GT 15, bilirrubina total 0,45 e bilirrubina direta 0,2.
Dados intraoperatórios do receptor
Fígado endurecido multinodular com áreas de colapso do parênquima sugestivas de hepatite aguda grave. A técnica empregada no transplante foi piggyback com boa reperfusão do enxerto. A imunossupressão foi realizada com tacrolimo e prednisolona. A paciente teve boa evolução, encontra-se com 10 meses de transplante e provas de função hepática normais.
Anatomopatológico
O explante hepático pesou 1.144 g, com medidas de 22,0 × 15,5 × 7,2 cm e diagnóstico de necrose hepática submaciça (hepatite fulminante) associada à hepatopatia crônica (Fig. 1).
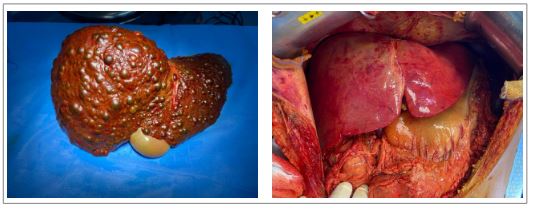
Figura 1
Explante, à esquerda, e enxerto após reperfusão, à direita.
Fonte: Elaborada pelos autores.
Descrição
Fase fibrótica avançada. Faixas necróticas (em organização) associadas e reação ductular intensa (com cilindros biliares). Bilirrubinostase acentuada e áreas com siderose moderada. Alterações inflamatórias moderadas, de padrão misto, áreas de predomínio linfomononuclear, participação de frequentes plasmócitos (incluindo agrupamentos) e muitos neutrófilos. Esteatose em cerca de 10%, múltiplos corpúsculos de Mallory-Denk (com distribuição irregular) e balonização hepatocelular. Focos necroinflamatórios lobulares, hepatócitos oncocíticos, corpos apoptóticos, anisonucleose hepatocitária. Macronódulos regenerativos.
DISCUSSÃO
A leptospirose tem três fases de manifestações clínicas: precoce, tardia e de convalescença. A fase precoce é a forma mais comum e apresenta-se, inicialmente, com sintomas inespecíficos e de início súbito, tais como febre, cefaleia e mialgia4,5. Essa etapa da doença tende a ser autolimitada e regredir de 3 a 7 dias, período condizente com o início da fase imunogênica, com desenvolvimento de anticorpos4,5. Após 1 semana de contaminação, cerca de 10 a 15% dos pacientes evoluem para a fase tardia5, com a manifestação clássica da síndrome de Weil: icterícia, insuficiência renal e hemorragias, sendo a hemorragia pulmonar a mais comum. Por fim, na fase de convalescença, o paciente pode continuar com astenia e anemia, além de eliminar leptospiras pela urina. A icterícia desaparece gradualmente e os anticorpos reduzem2.
A fisiopatologia da hemorragia nessa síndrome está associada à ligação do patógeno às caderinas, proteínas presentes nas junções intercelulares do endotélio vascular, o que altera a permeabilidade desse endotélio e resulta no extravasamento do sangue presente nos vasos. Além disso, a leptospira é responsável pela inflamação da parede dos vasos, o que gera lesão das células endoteliais6. Os sinais clínicos decorrentes da hemorragia são pele com petéquias, equimoses e sangramentos nos locais de venopunção, conjuntivas e outras mucosas ou órgãos internos, incluindo o sistema nervoso central2.
Com relação à insuficiência renal (que ocorre em 16 a 40% dos pacientes), há um estímulo à liberação de citocinas pró-inflamatórias, como interleucina (IL)-1 e IL-18 pela bactéria, o que leva à inflamação das células tubulares renais. O aumento agudo de citocinas e quimiocinas em contaminados por leptospirose pode evoluir para isquemia renal decorrente de sepse6. Esses casos podem não responder à reposição intravascular de fluidos, necessitando de início imediato de diálise2.
Na síndrome de Weil, a icterícia é tipicamente alaranjada e revela a existência de uma disfunção hepática2. Apesar de o mecanismo dessa disfunção ainda não ser totalmente conhecido, estudos experimentais apontaram que a infecção por leptospira induz o afastamento das junções intercelulares dos hepatócitos, causando passagem de bile para os vasos sanguíneos7.
As principais alterações hepáticas na síndrome de Weil são áreas de necrose irregular com mudanças regenerativas dos hepatócitos, hiperplasia das células de Kupffer, infiltração de células em áreas portais e colestase8. Nos biomarcadores, é possível observar um aumento expressivo da bile sérica e uma elevação moderada de transaminases e fosfatase alcalina. Também pode haver um aumento da citocina IL-8 na maioria dos pacientes com hepatite induzida por leptospirose e existe uma associação desse aumento com a forma grave da doença.
A elevação do tumor necrosis factor (TNF)-alfa tem associação com pior prognóstico da doença, já que baixos níveis podem ser responsáveis pelo não desenvolvimento da síndrome de Weil9.
A paciente era completamente assintomática e não fazia qualquer tratamento de doença hepática antes do quadro clínico compatível com leptospirose, confirmado pelas sorologias. Foi transferida para nosso serviço com hipótese de hepatite fulminante e diagnóstico confirmado por anticorpos IgM de leptospirose. A sintomatologia da jovem incluía doença febril fulminante com icterícia, mialgia, picos febris esporádicos, epigastralgia e cefaleia. A bilirrubina sérica da paciente, como descrito na síndrome de Weil, encontrava-se elevada (47,47 mg/dL), assim como as transaminases séricas elevadas (Tabela 1). A citocina IL-8 e o TNF-alfa não foram avaliados nesse caso. A paciente era portadora de hepatite crônica evidenciada pela presença de fibrose na histologia, cujo quadro foi agravado pela necrose, colestase e infiltrados inflamatórios provocados pela leptospirose. A gravidade da insuficiência hepática exigiu transplante de fígado.
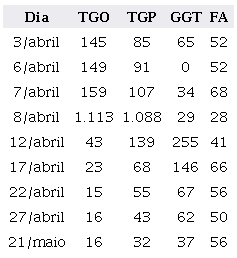
Fonte: Elaborada pelos autores.
O transplante de fígado em pacientes com leptospirose apresenta desafios significativos devido à gravidade da infecção e ao potencial de complicações pós-operatórias. Uma revisão comentada elucida a patogênese da leptospirose, destacando a ocorrência de insuficiência hepática aguda secundária à leptospirose, implicando na necessidade de monitoramento rigoroso e manejo cuidadoso durante o pré- e pós-transplante10. Outro artigo revisou a literatura sobre a leptospirose e suas implicações para o fígado, enfatizando que, embora a doença seja raramente a indicação primária para transplante, a combinação de hepatite aguda e leptospirose pode justificar a intervenção cirúrgica em casos críticos9. Nesse contexto, nosso artigo contribui para a literatura ao descrever um caso de leptospirose que evoluiu para hepatite grave e foi tratado com transplante de fígado, evidenciando a escassez de relatos sobre essa associação e a importância de um manejo multidisciplinar para otimizar os resultados em pacientes afetados.
CONCLUSÃO
Este relato de caso mostra a evolução da leptospirose para insuficiência hepática grave, porém mais estudos são necessários para que a correlação seja comprovada com relevância clínica. O transplante de fígado foi a única alternativa terapêutica que obteve sucesso no tratamento do caso apresentado.
AGRADECIMENTOS
Não se aplica.
REFERÊNCIAS
Pan American Health Organization. Leptospirosis. [acesso em 02 Out 2024] Disponível em: https://www.paho.org/en/topics/leptospirosis
Brasil. Ministério da Saúde. Secretaria de Vigilância em Saúde. Leptospirose: diagnóstico e manejo clínico. [acesso em 02 Out 2024]. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/leptospirose-diagnostico-manejo-clinico2.pdf
Marteli NA. Análise espacial da leptospirose no Brasil. Saúde debate, 2020; 44(126). https://doi.org/10.1590/0103-1104202012616
Rajapakse S. Leptospirosis: clinical aspects. Clin Med (Lond), 2022; 22(1): 14-7. https://doi.org/10.7861/clinmed.2021-0784
Bharti AR, Nally JE, Ricaldi JN, Matthias MA, Diaz MM, Lovett MA. Leptospirosis: a zoonotic disease of global importance. Lancet Infect Dis, 2003; 3(12): 757-71. https://doi.org/10.1016/s1473-3099(03)00830-2
Petakh P, Isevych V, Kamyshnyi A, Oksenych V. Weil’s disease –Immunopathogenesis, multiple organ failure, and potential role of gut microbiota. Biomolecules, 2022; 12(12): 1830. https://doi.org/10.3390/biom12121830
Miyahara S, Saito M, Kanemaru T, Villanueva SYZM, Gloriani NG, Yoshida S. Destruction of the hepatocyte junction by intercellular invasion of Leptospira causes jaundice in a hamster model of Weil’s disease. Int J Exp Pathol, 2014; 95(4): 271-81. https://doi.org/10.1111/iep.12085
Shintaku M, Itoh H, Tsutsumi Y. Weil’s disease (leptospirosis) manifesting as fulminant hepatic failure: report of an autopsy case. Pathol Res Pract, 2014; 210(12): 1134-7. https://doi.org/10.1016/j.prp.2014.08.011
Lebreton T, Aubrun F, Mabrut JY, Heyer L, Perrin C. Liver transplantation for acute liver failure attributed to leptospirosis: a report of two cases. Case Rep Crit Care, 2019; 2019: 1-4. https://doi.org/10.1155/2019/5189542
Ramachandran R, Almedia D, Lindo J, Vellappan N. Pathology and pathogenesis of human leptospirosis: a commented review. Rev Inst Med Trop Sao Paulo. 2018; 60: e23. https://doi.org/10.1590/S1678-9946201860023
FINANCIAMENTO
DISPONIBILIDADE DE DADOS DE PESQUISA
Author notes
* Autor correspondente: feklerner@gmail.com
Conflict of interest declaration
