Artículo de Revisión
Salud bucal y enfermedades sistémicas
Oral health and systemic diseases
Salud bucal y enfermedades sistémicas
Gaceta Médica Espirituana, vol. 26, 2612, 2024
Centro Provincial de Información de Ciencias Médicas de la Universidad de Ciencias Médicas Dr. Faustino Pérez Hernández Sancti Spíritus
Received: 14 January 2023
Accepted: 18 April 2024
Published: 27 April 2024
RESUMEN
Fundamento: La salud bucal tiene importantes implicaciones en la salud general del organismo.
Objetivo: Analizar los vínculos básicos entre la salud bucal y las enfermedades sistémicas.
Metodología: Con los descriptores “salud bucal”, “salud general”, “enfermedades sistémicas” y “enfermedades periodontales” se buscaron artículos presentes en las bases de datos de Google Académico, SciELO, y Medline/PubMed. De un total de 45073 artículos elegibles se seleccionaron 34 artículos en español o inglés a texto completo, en revistas arbitradas, que fueran artículos originales, ensayos clínicos, revisiones narrativas, revisiones sistemáticas y metaanálisis, fundamentalmente entre los años 2018-2024; se excluyeron artículos de pequeño formato como resúmenes, cartas al editor y casos clínicos.
Conclusiones: Existe una relación bidireccional entre las enfermedades bucales y las enfermedades sistémicas. La preservación de una buena salud bucal es primordial para el mantenimiento de una buena salud en general por la estrecha relación entre ambas. La inflamación crónica y el estrés oxidativo son los dos principales mecanismos vinculantes.
Palabras clave: Salud bucal+ salud general+ enfermedades sistémicas+ enfermedades de la boca+ enfermedades periodontales+ enfermedad crónica.
ABSTRACT
Background: Oral health has important implications for the general health in the body.
Objective: To analyze the basic links between oral health and systemic diseases.
Methodology: With DeCS descriptors such as “oral health”, “general health”, “systemic diseases” and “periodontal diseases”, articles present in Google Scholar, SciELO, and Medline/PubMed databases were searched. From a total of 45 073 eligible articles, 34 full-text articles in English or Spanish were selected, in refereed journals, which were original articles, clinical trials, narrative reviews, systematic reviews and meta-analyses, mainly between 2018-2024; small-format articles such as abstracts, letters to the editor and clinical cases were excluded.
Conclusions: There is a bidirectional relationship between oral diseases and systemic diseases. The good oral health preservation is primordial for maintaining a good general health due to the close relationship between both of them. Chronic inflammation and oxidative stress are the two main linking mechanisms.
Keywords: Oral health, general health, systemic diseases, mouth diseases, periodontal diseases, chronic disease.
INTRODUCCIÓN
La salud bucodental tiene un papel importante en la salud en general y está determinada por una relación compleja entre los factores genéticos y ambientales; aunque a esta asociación no se le ha dado toda la importancia requerida y de alguna manera ha sido subvalorada. 1,2,3,4
La salud bucal tiene implicaciones sistémicas multiorgánicas potenciales, que van desde la resistencia a la insulina debido a una enfermedad periodontal, hasta complicaciones sistémicas complejas que involucran el sistema cardiovascular, la diabetes mellitus, las enfermedades pulmonares, las enfermedades cerebrovasculares, las complicaciones obstétricas, cáncer o las enfermedades neurodegenerativas. 5,6,7,8,9,10,11 Por tanto, la Estomatología debe integrarse más a los servicios de atención primaria y estar más centrada en la promoción y el mantenimiento de la salud bucal. 12,13,14 Además, en la atención secundaria y terciaria se debe prestar más atención al cuidado de la salud bucal de los pacientes hospitalizados y ambulatorios. 8,15,16
La Organización Mundial de la Salud considera que las afecciones bucales son importantes problemas de salud pública. Muchas personas en el mundo sufren de enfermedades bucales lo cual trae consigo disminución de la calidad de vida; estas enfermedades constituyen importantes problemas de salud pública. 17,18
Por otra parte, muchas enfermedades sistémicas como la diabetes mellitus también representan importante carga para los servicios sanitarios de salud por sus elevadas tasas de morbilidad y mortalidad. 19,20
Por la alta frecuencia de las enfermedades bucales y sistémicas y la importancia del vínculo entre ambas, en esta revisión se analizarán sus principales vínculos. Se aclara que es un tema en constante desarrollo y sujeto a controversias; aquí se destacarán los aspectos comprobados de consenso general.
DESARROLLO
Metodología
Con los descriptores de MeSH como “salud bucal”, “salud general”, “enfermedades sistémicas” y “enfermedades periodontales”, se buscaron artículos presentes en las bases de datos de Google Académico, SciELO, Medline/PubMed y Scopus. Los criterios de selección fueron: que estuvieran escritos en español o inglés a texto completo, en revistas arbitradas, que fueran artículos originales, ensayos clínicos, revisiones narrativas, revisiones sistemáticas y metaanálisis, además que fueran de los años 2018-2024; se excluyeron artículos de pequeño formato como resúmenes, cartas al editor y casos clínicos.
Cada autor revisó por separado la bibliografía en las bases de datos anteriores y propuso 100 artículos en un taller virtual donde se seleccionaron por mayoría simple los trabajos referenciados. En la figura 1 se presenta un flujograma de búsqueda de información.
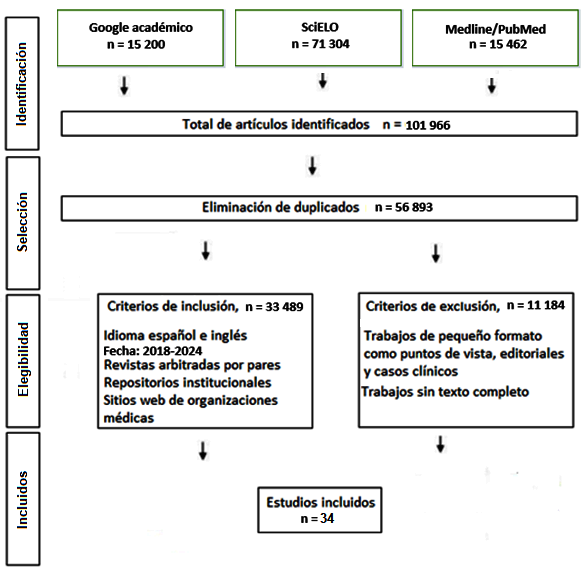
Fig. 1
Flujograma de búsqueda de información.
Consideraciones de los autores de esta revisión
-
- Aunque existen evidencias claras del papel de la salud bucal en la salud general, es un tema sujeto a debate científico.
-
- Todavía persisten dudas sobre los mecanismos precisos que vinculan la cavidad bucal y la salud general, aunque la mayoría de los autores lo asocian a la inflamación crónica de bajo grado y al estrés oxidativo.
-
- Los pacientes desnutridos e inmunodeprimidos son más propensos a las formas más graves de las enfermedades bucodentales y sistémicas debido principalmente a un deterioro de la respuesta inmune celular y humoral.
-
- Los autores consideran que no se le presta toda la atención requerida al cuidado de la higiene y salud bucales en pacientes con enfermedades sistémicas o graves por razones comprensibles de atención de parámetros vitales y de supervivencia en estos pacientes.
Mecanismos vinculantes
Los mecanismos principales que relacionan las enfermedades bucales con las sistémicas son la inflamación crónica y el estrés oxidativo. 1,21 Durante la inflamación crónica se liberan grandes cantidades de mediadores químicos llamados citoquinas y en el estrés oxidativo se dañan moléculas importantes como proteínas, enzimas y ácidos nucleicos.
Durante la enfermedad periodontal y la caries, los tejidos periodontales afectados y las bacterias patógenas liberan grandes cantidades de citoquinas proinflamatorias, que pasan a la sangre y afectan a todo el organismo; 9,22,23 estas citocinas liberadas por la cavidad bucal aumentan la inflamación crónica que acompaña a las enfermedades generales y agravan sus síntomas.
Las enfermedades bucales tienen un impacto considerable en la función masticatoria, que es un primer paso crítico en el procesamiento de alimentos para la obtención de nutrientes. 24
Las funciones neurocognitivas y la dentición intactas son esenciales en la masticación para lograr movimientos coordinados de los dientes y la lengua e impulsar el material alimenticio para la ingestión y la absorción de nutrientes. 24 La desnutrición compromete el sistema inmunitario y favorece las infecciones bucales y generales.
A continuación, se tratarán las enfermedades periodontales como ejemplo de enfermedades bucales y la diabetes mellitus como ejemplo de enfermedad sistémica, al final se describirá el grupo poblacional más afectado de ambas enfermedades: los adultos mayores.
Enfermedades periodontales
Las enfermedades periodontales afectan los tejidos de protección y soporte del diente, entre las que se destacan la gingivitis crónica cuando es superficial y periodontitis cuando provoca la destrucción de los tejidos de soporte o inserción del diente y eventualmente su caída. 5,25,26
Las enfermedades periodontales podrían tener efectos sistémicos graves a través de la diseminación sanguínea de bacterias patógenas y también a través del papel negativo de la inflamación. La enfermedad periodontal afecta negativamente a todo el cuerpo y tiene una estrecha correlación con la diabetes y otras enfermedades sistémicas. 5
La periodontitis también podría ser un signo inicial de patología diabética, ya que la prevalencia de periodontitis en sujetos diabéticos es el doble o el triple en comparación con sujetos no diabéticos. La enfermedad periodontal también afecta el control de la diabetes. 26 Los pacientes que padecen periodontitis y diabetes simultáneamente están expuestos a desarrollar complicaciones de enfermedades cardiovasculares, renales y retinopatías. 27
Por otro lado, el estado hiperactivo de los macrófagos inducido por la infección de origen periodontal aumenta la respuesta inmune y la liberación de radicales libres, que contribuyen a destruir las células beta del páncreas. 28 La enfermedad periodontal también se asocia con enfermedades cardiovasculares, incluida la cardiopatía coronaria, la arteriopatía periférica y el accidente cerebrovascular isquémico. 29
Diabetes mellitus
La hiperglucemia aumenta los niveles de varias citoquinas y mediadores en la saliva y el líquido crevicular gingival, el estrés oxidativo en los tejidos periodontales y la formación de productos finales de glicación avanzada (AGE). La interacción AGE-RAGE (receptor AGE) conduce a la respuesta inflamatoria exagerada y la destrucción del tejido periodontal observada en la diabetes, asimismo, la periodontitis promueve el estrés oxidativo eleva los niveles séricos de reactantes de fase aguda. 26
La evidencia actual sugiere que el tratamiento periodontal puede mejorar el control de la glucosa en sangre, aunque esta evidencia a menudo se considera de baja calidad debido a la heterogeneidad de los estudios y al pequeño tamaño de la muestra. 26
Teniendo en cuenta el impacto de la enfermedad periodontal en la diabetes y los beneficios de las buenas prácticas de salud bucal para minimizar el riesgo de enfermedad periodontal, es importante que las personas con diabetes estén motivadas para participar en buenos comportamientos de higiene bucal. 26
Adultos mayores
La mala salud bucal afecta la calidad de vida y la salud general de las personas mayores; 30 causa dolor y desfiguración, además está relacionada con la mala nutrición, la diabetes, las enfermedades cardiovasculares, las enfermedades respiratorias y la mortalidad. 30,31,32
Las enfermedades bucodentales, como la caries y la periodontitis, pueden conducir a la pérdida de dientes y, posiblemente, causar un deterioro funcional, por ejemplo, en lo que respecta a la masticación y la estética, lo que podría afectar en último caso a la calidad de vida relacionada con la salud bucodental y la capacidad de masticación en personas de edad avanzada; 2) generalmente, las personas mayores tienen hábitos de higiene bucal deficiente. 33 En comparación con las personas mayores no institucionalizadas, las personas frágiles tienen niveles inferiores de prácticas de autocuidado, higiene bucal y utilización de los servicios de salud bucodental. 1
Aunque se asocia un mal estado de salud bucal con riesgo de desnutrición tanto en ancianos autónomos como dependientes, muy pocos consideran al anciano frágil. 34 Sin embargo, la identificación de los ancianos frágiles es uno de los principales problemas de la geriatría. 34 En esta etapa las estrategias preventivas son más eficaces.
En la tabla 1 se resumen algunas evidencias entre la salud bucal y sistémica.

CONCLUSIONES
Las secuelas perjudiciales de una deficiente salud bucal se extienden mucho más allá de la boca, ya que cada vez hay más evidencias que vinculan enfermedades bucales con diversas enfermedades sistémicas, como trastornos cardiovasculares, metabólicos, inflamatorios, problemas de salud mental y aumento de la mortalidad.
Los mecanismos que vinculan las enfermedades bucales con las enfermedades sistémicas son principalmente la inflamación crónica y el estrés oxidativo mediante la liberación excesiva de citoquinas proinflamatorias y el daño de los radicales libres sobre moléculas importantes para el almacenamiento, transferencia y expresión de la información genética.
REFERENCIAS BIBLIOGRÁFICAS
Lindmark U, Ernsth Bravell M, Johansson L, Finkel D. Oral health is essential for quality of life in older adults: A Swedish National Quality Register Study. Gerodontology [Internet]. 2021 [cited 2023 Dec 20];8(2):191-8. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8247009/pdf/GER-38-191.pdf
Tran TD, Krausch-Hofmann S, Duyck J, de Almeida Mello J, De Lepeleire J, Declerck D, et al. Association between oral health and general health indicators in older adults. Sci Rep [Internet]. 2018 [cited 2023 Dec 20];8(1):8871. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5996062/pdf/41598_2018_Article_26789.pdf
Badewy R, Singh H, Quiñonez C, Singhal S. Impact of poor oral health on community-dwelling seniors: A scoping review. Health Serv Insights [Internet]. 2021 [cited 2023 Dec 20];4. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7841244/pdf/10.1177_1178632921989734.pdf
Aoki J, Zaitsu T, Oshiro A, Aida J. Association of stressful life events with oral health among japanese workers. J Epidemiol [Internet]. 2024 [cited 2024 Jan 25];34(1):16-22. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10701250/pdf/je-34-016.pdf
Ahmad P, Arshad AI, Bella ED, Khurshid Z, Stoddart M. Systemic manifestations of the periodontal disease: A bibliometric review. Molecules [Internet]. 2020 [cited 2023 Dec 20];25(19):4508. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7582719/pdf/molecules-25-04508.pdf
Téllez-Girón Valdez A, Veras-Hernández MA, Espinosa-de Santillana IA, Kubodera-Ito T, Sosa-Velasco TA, Canseco-Prado G, et al. Indicadores de salud bucal maternos y partos prematuros con bajo peso al nacer: un estudio de casos y controles en un hospital urbano. Gac Méd Caracas [Internet]. 2023 [citado 25 Ene 2024];131(2):268-77. Disponible en: Disponible en: http://saber.ucv.ve/ojs/index.php/rev_gmc/article/view/26670/144814492606
Zeng LN, Rao WW, Luo SH, Zhang QE, Hall BJ, Ungvari GS, et al. Oral health in patients with stroke: a meta-analysis of comparative studies. Top Stroke Rehabil [Internet]. 2020 [cited 2024 Jan 25];27(1):75-80. Available from: Available from: https://www.tandfonline.com/doi/full/10.1080/10749357.2019.1656413
Winning L, Lundy FT, Blackwood B, McAuley DF, El Karim I. Oral health care for the critically ill: a narrative review. Crit Care [Internet]. 2021 [cited 2023 Dec 20];25(1):353. Available from: Available from: https://ccforum.biomedcentral.com/articles/10.1186/s13054-021-03765-5
Cerajewska TL, Davies M, West NX. Periodontitis: a potential risk factor for Alzheimer's disease. Br Dent J [Internet]. 2015 [cited 2023 Dec 20];218(1):29-34. Available from: Available from: https://www.nature.com/articles/sj.bdj.2014.1137
Guo Z, Gu C, Li S, Gan S, Li Y, Xiang S, et al. Periodontal disease and the risk of prostate cancer: a meta-analysis of cohort studies. Int braz j urol [Internet]. 2021 [cited 2023 Dec 20];47(6):1120-30. Available from: Available from: https://doi.org/10.1590/S1677-5538.IBJU.2020.0333
Franco-Giraldo Á. La salud bucal, entre la salud sistémica y la salud pública. Univ Salud [Internet]. 2021 Dec [citado 20 Dic 2023];23(3):291-300. http://www.scielo.org.co/pdf/reus/v23n3/2389-7066-reus-23-03-291.pdf
Lyshol H, Grøtvedt L, Fagerhaug TN, Feuerherm AJ, Jakhelln G, Sen A. A study of socio-economic inequalities in self-reported oral and general health in South-East Norway. Sci rep (Nat Publ Group) [Internet]. 2022 [cited 25 Ene 2024];12(1):13721. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9374767/pdf/41598_2022_Article_18055.pdf
Patterson-Norrie T, Ramjan L, Sousa MS, Sank L, George A. Eating disorders and oral health: a scoping review on the role of dietitians. J Eat Disord [Internet]. 2020 [cited 2023 Dec 20];8:49. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7552467/pdf/40337_2020_Article_325.pdf
Ladera Castañeda MI, Medina Sotelo CG. La salud bucal en América Latina: Una revisión desde las políticas públicas. Salud, Ciencia y Tecnología [Internet]. 2023 [citado 25 Ene 2024];3:340. Disponible en: Disponible en: https://revista.saludcyt.ar/ojs/index.php/sct/article/view/340/684
Ní Chróinín D, Montalto A, Jahromi S, Ingham N, Beveridge A, Foltyn P. Oral Health Status Is Associated with Common Medical Comorbidities in Older Hospital Inpatients. J Am Geriatr Soc [Internet]. 2016 [cited 2023 Dec 20];64(8):1696-700. Available from: Available from: https://agsjournals.onlinelibrary.wiley.com/doi/10.1111/jgs.14247
Zhao T, Wu X, Zhang Q, Li C, Worthington HV, Hua F. Oral hygiene care for critically ill patients to prevent ventilator-associated pneumonia. Cochrane Database Syst Rev [Internet]. 2020 [cited 2023 Dec 20];12(12). Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8111488/pdf/CD008367.pdf
Petersen PE, Baez RJ, Ogawa H. Global application of oral disease prevention and health promotion as measured 10 years after the 2007 World Health Assembly statement on oral health. Community Dent Oral Epidemiol [Internet]. 2020 [cited 2023 Dec 20];48(4):338-48. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7496398/pdf/CDOE-48-338.pdf
Fettolini S, Morales-Ojeda I, Parada M, Meriño-Morales M. Programa de salud bucodental orientado a la prevención en la primera infancia. Medisur [revista en Internet]. 2023 [citado 20 Dic 2023];21(1). Disponible en: Disponible en: http://scielo.sld.cu/pdf/ms/v21n1/1727-897X-ms-21-01-62.pdf
Han SJ, Son YJ, Kim BH. Association between Diabetes Mellitus and Oral Health Status in Patients with Cardiovascular Diseases: A Nationwide Population-Based Study. Int J Environ Res Public Health [Internet]. 2021 [cited 2023 Dec 20];18(9). Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8125754/pdf/ijerph-18-04889.pdf
Botelho J, Mascarenhas P, Viana J, Proença L, Orlandi M, Leira Y, et al. An umbrella review of the evidence linking oral health and systemic noncommunicable diseases. Nat Commun [Internet]. 2022 [cited 2023 Dec 20];13(1):7614. Available from: https://www.nature.com/articles/s41467-022-35337-8
Kennedy EN, Niessen LC. Integrating Oral Health into Primary Care. Mo Med [Internet]. 2021 [cited 2023 Dec 20];118(5):446-9. Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/pmc8504515/pdf/ms118_p0446.pdf
Sureda A, Daglia M, Argüelles Castilla S, Sanadgol N, Fazel Nabavi S, Khan H, et al. Oral microbiota and Alzheimer's disease: Do all roads lead to Rome? Pharmacol Res [Internet]. 2020 [cited 2023 Dec 20];151. Available from: Available from: https://www.sciencedirect.com/science/article/abs/pii/S1043661819324831?via%3Dihub
Berezovsky B, Bencko V. Oral health in a context of public health: Prevention-related issue. Cent Eur J Public Health [Internet]. 2021 [cited 2023 Dec 20];29(4):317-21. Available from: Available from: https://cejph.szu.cz/pdfs/cjp/2021/04/11.pdf
Ahn-Jarvis JH, Piancino MG. Chapter 14: Impact of Oral Health on Diet/Nutrition. Monogr Oral Sci [Internet]. 2020 [cited 2023 Dec 20];28:134-47. Available from: Available from: https://pubmed.ncbi.nlm.nih.gov/31940641/
Lopez-Ilisástigui A, Osorio-Núñez M, Pérez-Borrego A, Ilisástigui-Ortueta Z. Periodontitis, dislipidemia y obesidad. Su relación. Revista Habanera de Ciencias Médicas [Internet]. 2021 [citado 15 Dic 2023];20(4). Disponible en: Disponible en: https://revhabanera.sld.cu/index.php/rhab/article/view/3598/2905
Poudel P, Griffiths R, Wong VW, Arora A, Flack JR, Khoo CL, et al. Oral health knowledge, attitudes and care practices of people with diabetes: a systematic review. BMC Public Health [Internet]. 2018 [cited 2023 Dec 20];18(1). Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5930945/pdf/12889_2018_Article_5485.pdf
Czesnikiewicz-Guzik M, Osmenda G, Siedlinski M, Nosalski R, Pelka P, Nowakowski D, et al. Causal association between periodontitis and hypertension: evidence from Mendelian randomization and a randomized controlled trial of non-surgical periodontal therapy. Eur Heart J [Internet]. 2019 [cited 2023 Dec 20];40(42):3459-70. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6837161/pdf/ehz646.pdf
Perera Molinero F. Salud oral y salud general: las evidencias de su interrelación. Ars Clin Acad [Internet]. 2021 [citado 20 Dic 2023];6(3). Disponible en: Disponible en: https://www.ramedtfe.es/wp-content/uploads/2023/01/SALUD_ORAL_Y_GENERAL_EVIDENCIAS_INTERRELACION_V6N3.pdf
Lazureanu PC, Popescu FG, Stef L, Focsa M, Vaida MA, Mihaila R. The Influence of Periodontal Disease on Oral Health Quality of Life in Patients with Cardiovascular Disease: A Cross-Sectional Observational Single-Center Study. Medicina (Kaunas) [Internet]. 2022 [cited 2023 Dec 20];58(5). Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9144554/pdf/medicina-58-00584.pdf
Tynan A, Deeth L, McKenzie D. An integrated oral health program for rural residential aged care facilities: a mixed methods comparative study. BMC Health Serv Res [Internet]. 2018 [cited 2023 Dec 20];18(1). Available from: Available from: https://bmchealthservres.biomedcentral.com/articles/10.1186/s12913-018-3321-5
Kotronia E, Brown H, Papacosta AO, Lennon LT, Weyant RJ, Whincup PH, et al. Oral health and all-cause, cardiovascular disease, and respiratory mortality in older people in the UK and USA. Sci Rep [Internet]. 2021 [cited 2023 Dec 20];11(1). Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8361186/pdf/41598_2021_Article_95865.pdf
Schwarz C, Hajdu AI, Dumitrescu R, Sava-Rosianu R, Bolchis V, Anusca D, et al. Link between Oral Health, Periodontal Disease, Smoking, and Systemic Diseases in Romanian Patients. Healthcare (Basel) [Internet]. 2023 [cited 2023 Dec 20];11(16):2354. Available from: Available from: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10454691/pdf/healthcare-11-02354.pdf
Peyron MA, Santé-Lhoutellier V, François O, Hennequin M. Oral declines and mastication deficiencies cause alteration of food bolus properties. Food Funct [Internet]. 2018 [cited 2023 Dec 20];9(2):1112-22. Available from: Available from: https://pubs.rsc.org/en/content/articlelanding/2018/fo/c7fo01628j
Rapp L, Sourdet S, Lacoste-Ferré MH. Oral Health and Undernutrition in the Frail Elderly Persons. J Nutr Health Aging [Internet]. 2021 [cited 2023 Dec 20];25(4):484-91. Available from: Available from: https://www.sciencedirect.com/science/article/pii/S1279770723009624?via%3Dihub
Author notes
*Autor para la correspondencia. Correo electrónico: gferiadiaz@gmail.com
Conflict of interest declaration
