Protocolo de cuidados con Cánula Nasal de Alto Flujo en unidades de cuidados intensivos pediátricos
Protocol for care with High Flow Nasal Cannula in pediatric intensive care units
Protocolo de cuidados con Cánula Nasal de Alto Flujo en unidades de cuidados intensivos pediátricos
Conectividad, vol. 5, núm. 4, Esp., pp. 169-186, 2024
Tecnológico Superior Rumiñahui
Recepción: 25/09/24
Aprobación: 10/12/24
Publicación: 19/12/24
Resumen:
RESUMEN
Introducción: la cánula nasal de alto flujo (CNAF) se trata de una modalidad ventilatoria que es no invasiva, se usa en pediatría y posee beneficios sobre la oxigenación, ventilación y confort del paciente, así que, conocer los protocolos más efectivos, resulta de interés. Objetivo: analizar los protocolos de cuidados más efectivos para la terapia con CNAF en unidades de cuidados intensivos pediátricas (UCIP). Metodología: estudio cualitativo, tipo revisión sistemática, se utiliza el formato PICO y el método de revisión documental PRISMA 2020. Resultados: los protocolos de CNAF que tienen en cuenta el peso están vinculados con un menor uso de la UCIP cuando se compara con los que utilizan la edad. La CNAF se muestra superior al suministro de oxígeno terapéutico y a la ventilación no invasiva si se considera la reducción del riesgo de escalamiento del tratamiento y la mejora de los parámetros clínicos. Conclusión: la utilización de protocolos estandarizados favorece la reducción de la duración del uso del CNAF y la duración de la estancia en la UCIP. Sin embargo, la eficacia de estos protocolos varía, por lo que es importante evaluar su impacto en diversos entornos clínicos.
Palabras clave: Palabras clave, cánula nasal de alto flujo, paciente pediátrico, Unidades de Cuidados Intensivos.
Abstract:
ABSTRACT
Introduction: High-flow nasal cannula (HFNC) is a noninvasive ventilation modality used in the pediatric population. Benefits are described for oxygenation, ventilation, and patient comfort, so knowing the most effective protocols is of interest. The objective is to analyze the most effective care protocols for HFNC therapy in pediatric intensive care units (PICUs). The methodology is qualitative, with a systematic review design, and the PICO format, under the PRISMA 2020 document review method. Results: Weight-based HFNC protocols are associated with lower PICU utilization compared to age-based protocols. HFNC has been shown to be superior to therapeutic oxygen delivery and noninvasive ventilation in terms of reducing the risk of treatment escalation and improving clinical parameters. Conclusion: The introduction of standardized protocols has allowed for a reduction in both the duration of HFNC use and the length of stay in the ICU. However, the effectiveness of these protocols varies, so it is important to evaluate their impact in different clinical settings.
Keywords: Keywords:, high flow nasal cannula, pediatric patient, intensive care units.
Ciatr como:
García Rivera, N. A., León Lagos, J. S., Figuera Ávila, P. A., & Gallard Muñoz, I. E. (2024). Protocolo de cuidados con Cánula Nasal de Alto Flujo en unidades de cuidados intensivos pediátricos. CONECTIVIDAD, 5(4), 169–186. https://doi.org/10.37431/conectividad.v5i4.188
1. INTRODUCCIÓN
La insuficiencia respiratoria aguda se origina cuando el suministro de oxígeno es inadecuado y la eliminación del dióxido de carbono a nivel tisular, lo que refleja una deficiencia del sistema respiratorio para satisfacer los requerimientos metabólicos del organismo. Esta deficiencia puede deberse a complicaciones relacionadas con la oxigenación (insuficiencia hipoxémica), la expulsión del dióxido de carbono (insuficiencia hipercápnica) o la coexistencia de ambas deficiencias (insuficiencia mixta) (Palencia-Mojica et al., 2020). Entre las infecciones responsables de una alta tasa de mortalidad infantil, se reconoce la influencia de las infecciones respiratorias agudas (IRA), estas se contagian de distintas formas, desde gotículas de saliva, por virus encontrados en el medio ambiente o por alimentos contaminados por bacterias o virus. Estas afecciones se refieren a trastornos del sistema respiratorio inducidos por bacterias, virus u otros agentes, que persisten durante menos de 15 días. Se manifiestan a través de síntomas como tos, congestión nasal, rinorrea, otalgia, disfonía, odinofagia, disnea o respiración ruidosa y, en ocasiones, fiebre (Huaman, 2021).
La bronquiolitis aguda (BA) se caracteriza por el episodio inicial de dificultad respiratoria bronquial distal que se presenta en un bebé o un niño menor de 2 años, que fue antecedido por síntomas catarrales (Paz Álvarez et al., 2020). Esta es una de las complicaciones que con mayor frecuencia se presenta en la infección respiratoria y es donde se encuentran las tasas más altas de mortalidad infantil, es por esta razón que resulta pertinente conocer los protocolos de actuación ante estos casos para brindar un tratamiento adecuado y efectivo. Para revertir la hipoxemia en pacientes con fallo respiratorio agudo (FRA), se ha comenzado a utilizar la CNAF, que se reconoce como una técnica segura, confortable y eficaz (Artacho Ruiz et al., 2019). La CNAF es una modalidad ventilatoria no invasiva. Se usa cada vez más en la población pediátrica, en la que se describen beneficios sobre la oxigenación, ventilación y confort del paciente, a través de mecanismos de acción que han sido estudiados y descritos en la literatura médica (Piracoca Mejía et al., 2019).
La oxigenoterapia de alto flujo (OAF) constituye una forma de asistencia respiratoria que suministra un flujo de aire/oxígeno humidificado y calentado que supera el flujo máximo inspiratorio del paciente (Pilar Orive y López Fernández, 2021). El diseño de la CNAF consiste en ofrecer caudales que oscilan entre 30 y 60 l/min. Su atractivo potencial tiene fundamento en el confort y en la mejora de la adherencia del paciente al tratamiento. En investigaciones actuales se la encontrado que el rendimiento de la CNAF no es inferior al de la VMNI (ventilación mecánica no invasiva). El uso de esta terapia se ha extendido a múltiples contextos clínicos relacionados con la IRA que incluyen: el EPC (edema pulmonar cardiogénico) y la EPOC (enfermedad pulmonar obstructiva crónica); las cirugías cardiovasculares, las cirugías torácicas, las cirugías abdominales, los trasplantes de pulmón y los pacientes designados como pacientes que no se deben intubar. Además, se utiliza en procedimientos como la oxigenación previa a la intubación y la broncoscopia (Colaianni Alfonso y Castro Sayat, 2019). Las responsabilidades del personal de enfermería en este contexto se centran en ensamblar el sistema (garantizar la correcta fijación de las tuberías, construir y verificar la integridad del sistema, monitorear la temperatura del calentador y mantener de manera constante el depósito de agua destilada), junto con la atención directa a la persona enferma (Díaz et al., 2022).
Por lo antes planteado, y dada la relevancia y pertinencia del tema propuesto, se propone que el objetivo a cumplir es analizar los protocolos de cuidados más efectivos para la terapia con CNAF en unidades de cuidados intensivos pediátricos. Con la finalidad de dar cumplimiento al objetivo planteado, se elaboró la pregunta de investigación como sigue: ¿cuáles son los protocolos más efectivos de cuidados para la terapia con CNAF u otros métodos de soporte respiratorio para la mejora de la oxigenación, reducción de la necesidad de intubación o la comodidad del paciente pediátrico en la unidad de cuidados intensivos?
Desarrollo
La oxigenoterapia está justificada cuando existe insuficiencia en el suministro de oxígeno a los tejidos. Esta deficiencia puede diagnosticarse a través de evaluaciones como la gasometría arterial (GA), que arroja una PaO2 < 60 mmHg, y la oximetría (SO2), que indica valores inferiores al 90%, o mediante signos y síntomas clásicos como pueden ser la disnea, la cianosis, la taquipnea o la disminución del soplo vesicular entre otros (Spindola, 2023).
Suministrar oxígeno a través de una mascarilla de oxigenoterapia convencional ha sido durante mucho tiempo la terapia que se elige en primera opción ante pacientes con IRA. Sin embargo, esta estrategia está lejos de ser ideal porque la oxigenoterapia convencional no reduce el esfuerzo respiratorio ni mejora la ventilación alveolar (Castro Soplin, 2023). La CNAF, como se ha demostrado en la práctica, resulta muy efectiva para tratar la bronquiolitis, el asma y la neumonía, donde el soporte respiratorio adecuado es crucial para la recuperación del paciente. Esta modalidad consiste en la administración de una mezcla de aire y oxígeno a través de una cánula nasal a flujos superiores a 2 litros por minuto (l/min) y hasta 60 l/min. De esta manera, no solo se proporciona oxígeno, sino que se humedece y calienta el aire, para así mejorar el confort del paciente y disminuir el trabajo respiratorio (Colaianni Alfonso & Castro Sayat, 2019).
Otro aspecto a tener en cuenta, se relaciona con que el gas suministrado por los dispositivos convencionales es seco y frío, lo que puede irritar las vías respiratorias, alterar el aclaramiento mucociliar y causar malestar al paciente (Plotnikow et al., 2018). Entre los aspectos que pueden ser más beneficiosos de la CNAF, se encuentra que emplea varios mecanismos para mejorar la oxigenación, como minimizar la dilución del oxígeno administrado con el aire ambiente, reducir el espacio muerto, aumentar el volumen circulante y generar presión positiva en las vías respiratorias (CPAP), lo que reduce tanto el esfuerzo respiratorio como la frecuencia respiratoria. (Castro et al., 2023). Según Wegner, (2017), en la población pediátrica, la CNAF es una alternativa a la CPAP no invasiva para los pacientes que presentan dificultad respiratoria moderada, especialmente en los bebés diagnosticados con bronquiolitis. Entre los diversos mecanismos de acción de la CNAF, que pueden justificar su eficacia, un factor importante es el aumento de la fracción de oxígeno inspirado, que se produce como resultado de una menor dilución con el aire ambiente que rodea al individuo, junto con el establecimiento de un depósito anatómico de oxígeno dentro de la región nasofaríngea, al tiempo que aborda el espacio muerto nasofaríngeo mediante un efecto de lavado, lo que, en última instancia, sirve para aumentar la presión distendida en las vías respiratorias sistema.
Esta presión particular, que es crucial para una función pulmonar óptima, se generaría como consecuencia secundaria de la administración continua de un flujo elevado de oxígeno, un proceso que contribuye a aumentar la resistencia espiratoria, que varía de forma inherente en función de si la boca del paciente permanece abierta o cerrada, pero esta resistencia no desaparece por completo en ninguno de los dos casos. Es probable que esta dinámica promueva una reducción de la incidencia de la atelectasia, que es el colapso o el cierre de un pulmón que resulta en una reducción o ausencia del intercambio de gases, al tiempo que produce una mejora en la relación ventilación-perfusión (V/Q), mejorando así la distensibilidad pulmonar general, como lo demuestra un aumento del volumen de aire presente al final de la espiración, lo que a su vez conduce a un aumento de la capacidad funcional residual de los pulmones. Además, estos mecanismos también contribuirían a disminuir el trabajo general de la respiración, ya que actúan contra el fenómeno conocido como autoPEEP (presión espiratoria positiva al final), que puede provocar más complicaciones en la función respiratoria.
Proporcionar una humidificación adecuada y apropiada a las vías respiratorias es de vital importancia, ya que mejoraría notablemente la mecánica respiratoria al facilitar la conductividad del gas y, al mismo tiempo, reducir la carga de trabajo metabólica asociada con el acondicionamiento de los gases inhalados que entran en los pulmones, lo que es particularmente beneficioso para la comodidad del paciente y la eficiencia respiratoria general. Por lo tanto, la consecuencia de esta humidificación adecuada se manifestaría como una reducción de la resistencia inspiratoria, lo que llevaría a una disminución correspondiente del trabajo requerido para respirar, un factor vital a tener en cuenta, ya que el volumen nasofaríngeo posee un cierto grado de distensibilidad que desempeña un papel importante a la hora de contribuir a la resistencia de las vías respiratorias. La interacción entre estos factores fisiológicos subraya la complejidad de la dinámica respiratoria y la importancia de intervenciones eficaces como la CNAF para controlar las afecciones respiratorias. Por lo tanto, no solo se justifica investigar más a fondo estos mecanismos, sino que es esencial para mejorar la comprensión de las terapias respiratorias y los resultados de los pacientes.
2. MATERIALES Y MÉTODOS
La presente investigación se trata de un estudio documental de tipo revisión sistemática y descriptiva. Para el desarrollo de esta se sigue el método de revisión presentado en la Figura 1, basado en lo planteado por Kitchenham & Charters, (2007) para la Revisión Sistemática de la Literatura (RSL).
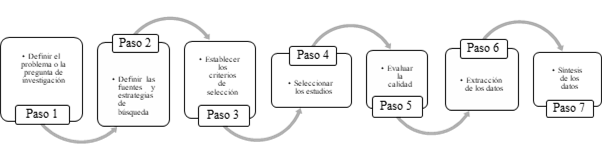
Figura 1
Etapas de la RSL
elaboración propia usando los criterios de Kitchenham.
Para plantear la pregunta de investigación, se sigue la estructura PICO (Nishikawa-Pacher, 2022). ¿Cuáles son los protocolos más efectivos de cuidados para la terapia con CNAF en comparación con otros métodos de soporte respiratorio para la mejora de la oxigenación, reducción de la necesidad de intubación o la comodidad del paciente pediátrico con infecciones respiratorias en la unidad de cuidados intensivos?
La descomposición de cada una de las partes de la pregunta se puede definir de la siguiente forma, P: paciente pediátrico en la unidad de cuidados intensivos con infecciones respiratorias. I: protocolos de cuidados para la terapia con CNAF. C: CNAF con otros métodos de soporte respiratorio. R: efectividad de los protocolos en la mejora de la oxigenación, reducción de la necesidad de intubación, o mejora en la comodidad del paciente.
Definición de las fuentes de información y las estrategias de búsqueda
Para seleccionar las fuentes de información, se tuvo en cuenta el rigor científico, los estándares de publicación, y que se especializaran en el campo de investigación en el que se encuentra el estudio. Por estas razones, se eligieron las bases de datos: Scopus, Scielo y Pubmed.
En aras de conseguir un alcance mayor, se eligió el idioma inglés y español, para definir las palabras claves de búsqueda, que respondieran al objetivo planteado por la investigación. A partir de los términos elegidos, se elaboraron las ecuaciones de búsqueda que contienen operadores booleanos (AND y OR) de forma que arrojaran resultados en las bases de datos consultadas.
Ecuación de búsqueda: (“High-Flow Nasal Cannula” OR “High-Flow Nasal Oxygen Therapy”) AND (“Nursing” OR “Nursing Care” OR “Nursing Interventions”) AND (“Pediatric” OR “Pediatrics”) AND (“Protocol” OR” Guidelines” OR “Care Bundle”) AND (“Intensive Care” OR “Critical Care” OR “Intensive Care Unit”).
(“Cánula nasal de alto flujo” OR “Terapia de oxígeno nasal de alto flujo”) AND (“Enfermería” OR “Cuidados de enfermería” OR “Intervenciones de enfermería”) AND (“Pediátrico” OR “Pediátricos”) AND (“Protocolos” OR “Guías”) AND (“Cuidados intensivos” OR “Cuidados Críticos” OR “Unidades de cuidados intensivos”).
Como resultado de la búsqueda se obtuvieron 221 documentos de Scopus, 8 de PubMed y 64 de SciELO, para un total de 293. En función de seleccionar solo los estudios pertinentes para los objetivos de la investigación, se definieron criterios de selección (inclusión y exclusión).
Para garantizar que los estudios elegidos, respondieran a la pregunta de investigación y el objetivo de esta, se plantean criterios de inclusión y exclusión, como sigue:
1. Se incluyen aquellos artículos publicados en idioma español, inglés y portugués
2. Seleccionar los artículos que aborden el tema de los protocolos de cuidados para la terapia con CNAF
3. Incluir estudios de revisión y experimentales
4. Artículos que traten la terapia con CNAF en pacientes pediátricos
Los criterios de exclusión planteados son:
1. Los documentos que fueron publicados hacen más de 5 años
2. Los estudios donde se abordan otras unidades de atención
3. Cuando no se logra el acceso al texto completo del artículo
El proceso seguido en función de seleccionar los artículos para la revisión, responde a las etapas de la matriz PRISMA (Page et al., 2021), (Figura 2).
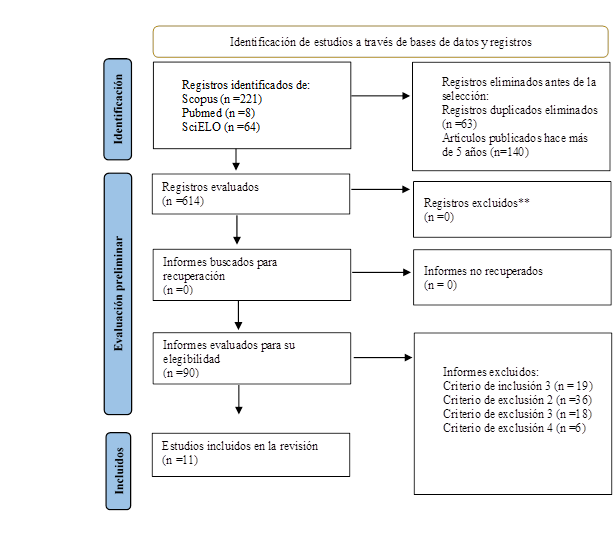
Figura 2
etapas de gráfico PRISMA
Elaboración propia
Evaluación de la calidad metodológica
Una vez seleccionados los artículos, se procede a evaluar la calidad metodológica de los mismos, para lo que se propone la escala de PEDro para los estudios de ensayo y experimentales y su finalidad es, de manera oportuna, determinar los ensayos clínicos que potencialmente posean una validez interna adecuada, junto con un nivel apropiado de información estadística, garantizando así que los hallazgos resultantes puedan interpretarse y entenderse de manera integral en un contexto significativo (Shiwa et al., 2011).
En el caso de los estudios cualitativos se emplea el Programa de Lectura Crítica CASPe, esta se basa en la evaluación del rigor, respecto a la alineación y la coherencia del marco metodológico empleado para abordar la investigación específica, ya que influyen directamente en la integridad y la validez de las conclusiones extraídas del estudio. Se tiene en cuenta además la credibilidad entendida como la capacidad de los resultados de la investigación para resumir y representar con precisión el fenómeno objeto de investigación, en particular a través de las perspectivas y experiencias de los participantes en el estudio. Asimismo, el aspecto de la relevancia se refiere a la aplicabilidad práctica y la utilidad de los hallazgos derivados de la investigación, haciendo hincapié en la importancia de estos resultados en entornos del mundo real y en su posible contribución al campo de estudio (Santamaría Olmo, 2017).
3. RESULTADOS
El paso siguiente al completamiento de las búsquedas en las bases de datos seleccionadas usando las ecuaciones de búsqueda definidas, es la evaluación de la calidad metodológica de los artículos elegidos. En función de esto, fue aplicada la escala de PEDro, a aquellos estudios que respondieran a ensayos clínicos. Las puntuaciones obtenidas entre los estudios elegidos, se encuentran entre (entre 7 y 9), lo que se considera una alta calificación en todos los casos. Para los estudios cualitativos, se utilizó el Programa de Lectura Crítica CASPe, con puntuaciones de (7 y 8). La síntesis de la información de los artículos seleccionados se muestra a continuación (tabla 1).
| Estudio | Objetivo | Método | Resultados | Conclusiones |
| Eficacia de la terapia con CNAF en comparación con la oxigenoterapia estándar (SOT) y la CPAP en la bronquiolitis (Alexander et al., 2024) | Resumir el papel actual de la CNAF en comparación con el SOT de bajo flujo y CPAP en el manejo de la bronquiolitis. | La terapia con CNAF comparada con la SOT y la CPAP. | El CNAF reduce el riesgo de escalamiento del tratamiento casi a la mitad en comparación con el SOT. El CNAF es la opción preferida de primera línea, seguida de la CPAP de rescate. | CNAF es más eficaz que SOT en la reducción del trabajo de respiración y mejora del intercambio de gas en la bronquiolitis, proporcionando por lo tanto mayores probabilidades el éxito del tratamiento. |
| Comparación de la eficacia de la oxigenoterapia CNAF y la SOT para prevenir la intubación. (Koçoğlu Barlas et al., 2024) | Comparar la oxigenoterapia de la CNAF o (nc-HFOT) y la ventilación no invasiva de la cánula nasal (nc-NIV) en términos de requisitos de intubación. | Estudio retrospectivo sobre los casos atendidos en UCI pediátricos entre octubre de 2019 y diciembre de 2021. Comparación entre la oxigenoterapia con CNAF y la ventilación no invasiva con cánulas nasales | En el análisis de regresión logística, se encontró que la probabilidad de requerir intubación en casos inicialmente nc-NIV fue de 4,95 veces mayor que los que utilizaron nc-HFOT (OR: 4,95, IC 95%: 1,3-18,8,8, P = 0,01). | La aplicación de nc-NIV aumenta la intubación en 4.95 veces en comparación con la aplicación de nc-HFOT. La tasa de intubación en los casos con enfermedades crónicas subyacentes también es 5,9 veces mayor que las que no. |
| Estudiar la eficacia de la CNAF para mejorar los parámetros de los gases en sangre arterial en niños ingresados en la unidad de cuidados intensivos pediátricos con dificultad respiratoria. (Balleda et al., 2024) | Estudiar la correlación de la CNAF con el gas arterial arterial (ABG) y los parámetros clínicos. | Estudio observacional prospectivo, incluyó a niños de 1 mes a 14 años que experimentaron problemas respiratorios agudos que recibieron apoyo de la CNAF. La información demográfica, los signos vitales y los parámetros de ABG se recogieron en puntos cuatro veces. | Con el tiempo, hubo una disminución estadísticamente significativa en la frecuencia cardíaca, la frecuencia respiratoria y la necesidad de FiO 22. Se observaron reducciones significativas de estos parámetros en la primera hora de iniciar el tratamiento con CNAF, y las mejoras continuaron a las 12 y 24 h en comparación con los valores basales (valor P superior a 0,05). El estudio también reveló una tendencia decreciente en los niveles de pCO 2 y lactato en el tiempo. | La CNAF puede servir como el principal soporte respiratorio no invasivo para los niños que enfrentan problemas respiratorios. La mayoría de los pacientes del estudio demostraron una buena tolerancia a la CNAF. En particular, la utilización de la CNAF dio lugar a una mejora significativa de la escala de comodidad entre los participantes. Se observaron cambios positivos en parámetros vitales, escala de confort y parámetros ABG dentro de sólo 1 h de iniciar CNAF. |
| Resultados de un protocolo de manejo de CNAF dirigido por un terapeuta respiratorio para pacientes pediátricos con asma crítico (Maue et al., 2023) | Determinar si una terapia respiratoria (RT) impulsado por el protocolo de CNAF podría disminuir la duración del uso de CNAF, UCI pediátricos y la duración de la estancia hospitalaria, y la duración del uso continuo de albuterol en pacientes pediátricos con asma crítica. | Se incluyeron pacientes ingresados en la UCI entre 2 y 18 años con un diagnóstico de asma que requería albuterol continuo. La implementación de un protocolo CNAF La duración de la CNAF fue el resultado principal. | Después de PDSA (Planificar-Hacer-Estudiar-Actuar) 2, la duración media de la CNAF disminuyó (26.8-18,1 h). Disminuyó del internamient en UCI de Media (411,8 h). El hospital medio también disminuyó (86,5o68 h). Estos resultados se mantuvieron estables durante los PDSA 3 y 4. La duración continua del albuterol y el uso de la NIV (Ventilación No Invasiva) no cambiaron, mientras que el uso de VM (ventilación mecánica) disminuyó. | Un protocolo de CNAF impulsado por RT condujo a una disminución de la longitud de la UCI y el hospital de los pacientes pediátricos con asma crítica sin un aumento en los eventos adversos. |
| El estado actual de los protocolos de CNAF en los hospitales pediátricos. (Willer et al., 2023) | Describir el estado actual de los protocolos de CNAF no UCI y UCI en los hospitales infantiles y explorar asociaciones entre el tipo de protocolo CNAF y los resultados de utilización. | Estudio transversal de la base de datos de Sistemas de Información de Salud Pediátrica (PHIS). Se diseñó una encuesta con elpropósito de clasificar los protocolos de CNAF utilizados en los hospitales que actualmente aportan datos a PHIS. Se clasificaron los hospitales en función de su actual protocolo CNAF. Con base de datos PHIS, se comparó las características del hospital y los resultados de la bronquiolitis a nivel del paciente por grupo de protocolo CNAF. | Durante el período estudiado no se observaron diferencias en las características hospitalarias entre hospitales solo de la UCI, hospitales basados en la edad o hospitales basados en el peso. Los hospitales basados en la edad tuvieron la mayor proporción de pacientes con bronquiolitis tratados en la UCI (36,1%), mientras que los hospitales basados en el peso tuvieron la proporción más baja de pacientes tratados en la UCI (21,0%, P .001). La duración de la estancia fue más larga en los hospitales basados en la edad (2,9 días) en comparación con los hospitales basados en el peso y la UCI (1,9 días, P .001). | La mayoría de los hospitales infantiles han adoptado protocolos para pacientes con bronquiolitis, la mayoría de los cuales ahora utilizan caudales máximos basados en el peso. Los protocolos CNAF basados en el peso se asociaron con la disminución de la utilización de la UCI en comparación con los protocolos de CNAF basados en la edad. |
| Evaluación de la eficacia y el fracaso de la terapia con CNAF en servicios de urgencias pediátricas y unidades de cuidados intensivos pediátricos (İleri et al., 2022) | Discutir las indicaciones para la CNAF en niños de todas las edades y diagnósticos y evaluar la eficacia y los factores de riesgo para el fracaso de la terapia con CNAF en niños con dificultad respiratoria aguda e insuficiencia en un servicio de urgencias pediátricas y una UCIP. | Se incluyeron en el estudio a 191 pacientes de un mes a 18 años tratados entre el 1 de octubre de 2018 y el 1 de julio de 2020, en el Servicio de Urgencias Pediátricas y UCI. Se registraron características demográficas y clínicas, enfermedades crónicas subyacentes, éxito del tratamiento y fracaso del tratamiento de los casos. | El tratamiento con CNAF tuvo éxito en el 81.7 % (n=156) de los pacientes. Se observó que los dos grupos de pacientes más exitosos eran bronquiolitis aguda y neumonía. La tasa de fracaso fue del 18,3 % (35 de 191 niños). La comorbilidad subyacente más común fue la displasia broncopulmonar (BPD) (19, 9,9%). Hubo una diferencia estadísticamente significativa observada en Glasgow Coma Scale (GCS) y el valor de lactato en gas sanguíneo en la primera hora del tratamiento en el grupo con resultados infructuosos (p-0,05). Durante el tratamiento con la CNAF, 28 pacientes (14,7%) requirieron ventilación mecánica invasiva (VMI) y siete pacientes (3,7%) requirieron ventilación mecánica no invasiva (VMI). | La CNAF es una modalidad de tratamiento no invasiva confiable que es fácilmente tolerada por los niños y que tiene un uso eficaz en muchas enfermedades críticas. El estudio encontró que la terapia con CNAF podría iniciarse como la terapia de primera línea para varias etiologías de dificultad respiratoria aguda en un servicio de emergencia pediátrica y UCI y en todos los grupos de edad. Se hizo hincapié en que la transición a otras modalidades de tratamiento no debía demorarse en los casos que se preveía que no prosperaran. |
| CNAF en la UCIP (Clayton et al., 2022) | Evaluar las indicaciones y la seguridad del uso de la CNAF en la UCI pediátrica, así como identificar los predictores de fallo del tratamiento. | Revisión de la literatura que incluye un análisis de registros hospitalarios de 92 niños tratados con CNAF. Se examinan los resultados de varios estudios observacionales y se realiza una búsqueda en la base de datos de PubMed, enfocándose en estudios realizados entre 2000 y 2021. Se consideran diferentes condiciones médicas que requieren el uso de CNAF, como el asma, la bronquiolitis y la neumonía. | Los resultados indican que la CNAF es generalmente segura y puede ser efectiva en el manejo de diversas condiciones respiratorias en niños. Sin embargo, el estudio también destaca la falta de investigaciones adecuadamente diseñadas que evalúen resultados centrados en el paciente, como tasas de intubación, mortalidad y duración de la estancia en la PICU. Se observó una variabilidad significativa en las tasas de flujo y las indicaciones clínicas para el uso de CNAF, lo que sugiere que se necesita más investigación para definir mejor los parámetros óptimos de tratamiento. | El uso de la CNAF en la UCIP ha aumentado rápidamente, pero su eficacia y seguridad en diferentes condiciones pediátricas aún requieren más estudios. Se concluye que, aunque la CNAF parece ser una opción prometedora para el manejo de la insuficiencia respiratoria en niños, es crucial realizar investigaciones adicionales para establecer guías claras sobre su uso, así como para identificar indicadores de éxito y fracaso del tratamiento. En particular, se señala la necesidad de estudios que evalúen el uso de CNAF en pacientes con riesgo de desarrollar síndrome de dificultad respiratoria aguda pediátrica (PARDS) y otros estados críticos |
| Terapia con CNAF en niños: principios de funcionamiento y predictores de fracaso del tratamiento (Volakli et al., 2022) | Explorar la posición de la CNAF en el contexto del tratamiento de la insuficiencia respiratoria en niños, así como identificar los factores que pueden predecir el fracaso del tratamiento. | Revisión de la literatura que analiza la evidencia existente sobre la CNAF en niños de 1 mes a 18 años. Se examinan los mecanismos de acción de la CNAF, sus efectos clínicos y se identifican los predictores de fracaso del tratamiento. La revisión incluye un análisis de estudios previos y datos clínicos relevantes, así como una discusión sobre las comparaciones con otras modalidades de soporte respiratorio. | Los hallazgos indican que la CNAF es una opción terapéutica prometedora para el manejo de la insuficiencia respiratoria en niños, especialmente en condiciones como la bronquiolitis y el fracaso respiratorio post-extubación. Se destaca que la CNAF ofrece ventajas como la facilidad de uso y una buena tolerancia por parte de los pacientes. Sin embargo, también se identifican varios factores que pueden predecir el fracaso del tratamiento, incluyendo la gravedad de la enfermedad subyacente y la necesidad de intubación. | Aunque la CNAF es una herramienta valiosa en el manejo de la insuficiencia respiratoria en pediatría, es crucial reconocer los signos de posible fracaso del tratamiento para actuar de manera oportuna. Se recomienda la realización de más estudios para definir mejor las indicaciones y los parámetros óptimos para el uso de la CNAF, así como para establecer guías clínicas que ayuden a los profesionales de la salud a tomar decisiones informadas en el cuidado de niños con problemas respiratorios. |
| Destete de la terapia con oxígeno humidificado de alto flujo en pacientes pediátricos: una revisión integradora de la literatura. (Morris et al., 2020) | Describir los protocolos basados en evidencia para la terapia de oxígeno de alto flujo húmedo entre los niños en UCI y No UCI. | El estudio utilizó una metodología de revisión integradora (Torraco, 2005, Torraco, 2016) para explorar modelos de destete de HCNAF en niños. | Se revisaron y evaluaron tres estudios elegibles. Se identificaron temas generales: 1) la falta de normas de destete; 2) el enfoque limitado en la población joven en los entornos de cuidados intensivos; y 3) la escasez de modelos de destete. | La falta de estudios sugiere que se trata de un área fértil para la investigación. A la luz de esto, este trabajo desafió a investigadores, clínicos y expertos a desarrollar estándares y modelos de destete basados en evidencia hacia una atención eficiente y de mejor calidad. |
| Efecto de la terapia con CNAF frente a la terapia con presión positiva continua en las vías respiratorias sobre la liberación del soporte respiratorio en niños con enfermedades agudas ingresados en unidades de cuidados críticos pediátricos: un ensayo clínico aleatorizado. (Ramnarayan et al., 2022) | Evaluar la no inferioridad de la terapia con CNAF como el modo de primera línea de apoyo respiratorio no invasivo para enfermedades agudas, en comparación con la presión positiva continua de las vías respiratorias (CPAP), para la liberación de todas las formas de apoyo respiratorio. | Ensayo clínico de no inferioridad aleatorizado, multicétrico, realizado en 24 unidades de cuidados críticos pediátricos en el Reino Unido entre 600 niños enfermos agudos de 0 a 15 años que fueron evaluados clínicamente para requerir apoyo respiratorio no invasivo, reclutado entre agosto de 2019 y noviembre de 2021, con el último seguimiento completado en marzo de 2022. | La mediana de tiempo hasta la liberación en el grupo CNAF fue de 52,9 horas (IC del 95%, 46,0-60.9 horas) frente 47,9 horas (IC 95%, 40,5-55,7 horas) en el grupo CPAP (diferencia absoluta, 5,0 horas [IC 95% de 0,11 a 17,4 horas]; relación de riesgo ajustada 1.03 [1-1/91,95% IC, 0,88-1]). Esto cumplió con el criterio de no inferioridad. | Entre los niños gravemente enfermos clínicamente evaluados para requerir apoyo respiratorio no invasivo en una unidad de cuidados críticos pediátricos, CNAF en comparación con CPAP cumplió el criterio de no inferioridad para el tiempo hasta la liberación del apoyo respiratorio. |
| CNAF en Servicios de Cuidados Intensivos Pediátricos de España: Una encuesta web nacional sobre su uso e indicaciones. (García-Salido et al., 2024) | Describir las indicaciones de las CNAF en las unidades de cuidados intensivos pediátricos (UCIP) españolas. | Estudio observacional transversal descriptivo. Encuesta electrónica entre miembros de la Sociedad Española de Cuidados Intensivos Pediátricos (SECIP). Fue enviado semanalmente del 10 de abril de 2023, al 21 de mayo de 2023. | La bronquiolitis aguda (138/162) y la asistencia respiratoria tras la extubación (106/56) son las dos principales indicaciones. Para 62/162 CNAF puede reducir la escalada terapéutica. Las enfermedades neuroromusculares (105/162) y las enfermedades anatómicas de las vías respiratorias (135/162) son las dos principales contraindicaciones. Las razones para no utilizar la CNAF fueron la falta de pruebas sobre su eficacia (8/14) y su insuficiente equilibrio de costos/eficacia (8/14). | La mayoría de los intensivistas españoles utilizan CNAF. Su aplicación y retirada parece basarse principalmente en la experiencia clínica. Además, quienes utilizan CNAF son conscientes de sus limitaciones y de la falta de pruebas en algunos casos. Es necesario desarrollar estudios unicentro y multicéntro para dilucidar la eficacia de esta terapia en el contexto de los niños críticamente enfermos. |
La terapia con CNAF se ha convertido en una opción terapéutica prometedora en el campo de la pediatría debido a sus posibles beneficios para los pacientes jóvenes. Estudios recientes abordan varios aspectos de esta terapia, se incluye eficacia, perfil de seguridad y comparación con métodos alternativos como suministro de oxígeno terapéutico de bajo flujo y ventilación no invasiva.
4. DISCUSIÓN
Según el resultado de las investigaciones, se puede inferir que la CNAF reduce la probabilidad de necesitar tratamientos más intensivos, mejora significativamente el esfuerzo respiratorio y el intercambio de gases en comparación con la SOT (Alexander et al., 2024) y la CPAP (Ramnarayan et al., 2022). Estos hallazgos realizados en los estudios y sus implicaciones para la práctica clínica, resultan de gran importancia para comprender el papel del CNAF en la atención pediátrica. Según lo planteado por Koçoğlu Barlas et al., (2024), luego de un exhaustivo análisis retrospectivo, se encontró que los pacientes que se someten a un tratamiento con la NIV tienen casi cinco veces más probabilidades de necesitar una intubación que los que reciben la CNAF, lo que sugiere las posibles ventajas de seguridad de la CNAF en ciertos casos pediátricos (Maue et al., 2023).
El estudio realizado por Balleda et al., (2024), demuestra la eficacia de la CNAF, a la hora de reducir parámetros clínicos clave, como la frecuencia cardíaca y respiratoria, así como la necesidad de oxígeno suplementario, lo que demuestra una rápida mejora del estado respiratorio de los pacientes pediátricos. En particular resultan alentadores estos resultados positivos, ya que la mayoría de los niños tratados con la CNAF mostraron una buena tolerancia a esta modalidad de tratamiento.
Por su parte Willer et al., (2023), destaca que los protocolos para el uso de la CNAF pueden variar según los distintos centros de salud. Las observaciones indican que los protocolos que tienen en cuenta el peso del niño, pueden reducir la utilización de los recursos de la unidad de cuidados intensivos en comparación con los que se basan solo en la edad. Este hallazgo refuerza los posibles beneficios de adaptar los tratamientos en función de las características individuales de los pacientes para lograr resultados clínicos óptimos y aliviar la presión sobre los servicios de cuidados intensivos. Las principales razones por las que se emplea la CNAF en las UCIP, incluyen la bronquiolitis aguda (Alexander et al., 2024, Willer et al., 2023, İleri et al., 2022, Clayton et al., 2022,Volakli et al., 2022, García-Salido et al., 2024) y la asistencia respiratoria después de la extubación (Volakli et al., 2022, García-Salido et al., 2024).
Si bien existe un alto nivel de confianza entre los intensivistas con respecto a la eficacia de la CNAF, persiste la preocupación por la escasez de pruebas sólidas que respalden su aplicación en ciertos escenarios clínicos. Aunque la CNAF es prometedora, es imprescindible reconocer que no todos los pacientes pueden responder positivamente a esta terapia, y que factores como la gravedad de la enfermedad y la probabilidad de necesitar intubación son factores predictivos del fracaso del tratamiento (Clayton et al., 2022,Volakli et al., 2022). Por esta razón resulta necesario realizar evaluaciones clínicas exhaustivas y monitorear de manera continua a los pacientes que reciben tratamiento con la CNAF para garantizar la transición oportuna a modalidades alternativas de asistencia respiratoria cuando sea necesario (İleri et al., 2022).
Al realizar una comparación de los resultados clínicos pertinentes, con un enfoque específico en la mejora respiratoria, la duración del ingreso hospitalario y el perfil de seguridad asociado con la aplicación de la CNAF. Se encuentra que la evidencia contemporánea corrobora la CNAF como una alternativa superior a las estrategias de oxigenación tradicionales en lo que respecta a la mejora respiratoria y la disminución de las estadías hospitalarias. Además, su perfil de seguridad se considera favorable, aunque es necesario realizar más investigaciones para formular protocolos explícitos y optimizar su aplicación en cohortes pediátricas en estado crítico.
İleri et al; (2022) documentaron una incidencia de fracaso del tratamiento del 18,3%, y algunos pacientes necesitaron ventilación mecánica invasiva. Sin embargo, este porcentaje se alinea estrechamente con las tasas observadas en otros enfoques no invasivos, lo que implica que la CNAF puede representar una opción segura cuando se supervisa adecuadamente. La literatura revisada indica que la CNAF es generalmente bien aceptada por los pacientes pediátricos y presenta un perfil de seguridad razonable. Clayton et al; (2022) concluyeron que, a pesar de la necesidad de realizar más investigaciones sobre su eficacia y seguridad, los efectos adversos notificados siguen siendo relativamente mínimos.
En su análisis transversal, Willer et al; (2023) determinaron que las instituciones que utilizan protocolos basados en la CNAF tienen una estancia media más reducida en comparación con las que utilizan técnicas tradicionales, lo que indica que la CNAF puede mejorar la gestión hospitalaria. Maue y otros (2023) informaron que un protocolo basado en la CNAF redujo notablemente la duración media de la estancia hospitalaria, pasando de 86,5 horas a 68 horas en el caso de los pacientes pediátricos con asma crítica. Esto representa una clara ventaja en lo que respecta a la eficiencia hospitalaria.
Balleda et al. (2024) observaron mejoras significativas en los signos vitales y los parámetros gasométricos en la primera hora de comenzar el tratamiento con la CNAF, lo que refleja una rápida respuesta clínica favorable. Un estudio realizado por Koçoğlu et al; (2024) demostró que los pacientes que recibían la CNAF tenían una probabilidad notablemente menor (OR: 4,95) de necesitar intubación en comparación con los que se sometían a la NVI, lo que sugiere que la CNAF puede servir como un medio de soporte respiratorio más eficaz para evitar intervenciones invasivas. Se ha demostrado que la CNAF supera a la SOT para aliviar la carga de trabajo respiratorio y mejorar el intercambio de gases en pacientes pediátricos con bronquiolitis. Alexander et al; (2024) indicaron que la implementación de la CNAF reduce el riesgo de una escalada del tratamiento en casi un cincuenta por ciento en comparación con la SOT.
Como se ha encontrado en los estudios mencionados, la CNAF podría considerarse una intervención primaria para tratar la insuficiencia respiratoria en casos pediátricos, particularmente en casos de bronquiolitis y asma grave. No obstante, resulta indispensable continuar la investigación en este tema, en función de establecer directrices definitivas sobre el uso apropiado de la CNAF, así como identificar los indicadores del éxito y el fracaso del tratamiento.
5. CONCLUSIÓN
Existen posibles beneficios si se adaptan los protocolos de tratamiento con CNAF a las características individuales de los pacientes, ya que esto puede conducir a la optimización de los resultados clínicos y a reducir la necesidad de intervenciones más invasivas en la UCIP. En particular se han encontrado variaciones significativas, entre los protocolos que se basan en el peso y los que se basan en la edad. Los protocolos basados en el peso han demostrado una mayor eficacia a la hora de reducir el uso de la unidad de cuidados intensivos y la duración de la hospitalización en comparación con los protocolos basados en la edad.
Según los resultados de las investigaciones incluidas en esta revisión, la CNAF supera a la administración de oxígeno terapéutico de bajo flujo y a la ventilación no invasiva en cuanto a la disminución de la probabilidad de que el tratamiento se intensifique y mejorar varios parámetros clínicos. Introducir protocolos estandarizados ha permitido reducir tanto la duración del uso del CNAF, como la duración de la estancia en la unidad de cuidados intensivos. Sin embargo, la eficacia de estos protocolos estandarizados varía, por lo que es importante que se evalúe frecuentemente su impacto en distintos entornos clínicos.
Entre las brechas de investigación que se pueden aprovechar para estudios futuros, se encuentran, la escasez de estudios bien diseñados que evalúen los resultados centrados en el paciente, como las tasas de intubación y la mortalidad y dificultad en el establecimiento de directrices clínicas sólidas. Además, se necesitan más investigaciones para delinear los parámetros óptimos de tratamiento y determinar con precisión los indicadores del éxito y el fracaso del tratamiento en pacientes con diferentes afecciones respiratorias.
REFERENCIAS
Alexander, E. C., Wadia, T. H., & Ramnarayan, P. (2024). Effectiveness of high flow nasal Cannula (HFNC) therapy compared to standard oxygen therapy (SOT) and continuous positive airway pressure (CPAP) in bronchiolitis. Paediatric Respiratory Reviews. https://doi.org/10.1016/j.prrv.2024.05.004
Artacho Ruiz, R., Artacho Jurado, B., Caballero Güeto, F., Cano Yuste, A., Durbán García, I., García Delgado, F., Guzmán Pérez, J. A., López Obispo, M., Quero del Río, I., Rivera Espinar, F., & del Campo Molina, E. (2019). Predictores de éxito del tratamiento con cánula nasal de alto flujo en el fallo respiratorio agudo hipoxémico. 45, 80-87. https://doi.org/10.1016/j.medin.2019.07.012
Balleda, L., Kolla, S., & Thimmapuram, C. R. (2024). To study the efficiency of high-flow nasal cannula in improving the arterial blood gas parameters in children admitted to pediatric intensive care unit with respiratory distress. Pediatric Respirology and Critical Care Medicine, 8(1), 16. https://doi.org/10.4103/prcm.prcm_25_23
Castro, A., Moisés, J., & Sousa, D. (2023). Analysis of the Experience in the Use of the High-Flow Nasal Cannula as Therapeutics in SARS-CoV-2 Pneumonia. 23.
Castro Soplin, K. L. (2023). Cánula de alto flujo e índice de Rox en pacientes con covid-19 en un hospital nivel III de Lima, 2022. https://repositorio.uwiener.edu.pe/handle/20.500.13053/9310
Clayton, J. A., Slain, K. N., Shein, S. L., & Cheifetz, I. M. (2022). High flow nasal cannula in the pediatric intensive care unit. Expert Review of Respiratory Medicine, 16(4), 409-417. https://doi.org/10.1080/17476348.2022.2049761
Colaianni Alfonso, N., & Castro Sayat, M. (2019). Cánula Nasal Alto-Flujo (CNAF): Puesta al día. Archivos de medicina, 15(4), 4. https://dialnet.unirioja.es/servlet/articulo?codigo=7208785
Díaz, P., Domichin, F., & Bartoli, J. (2022). Cánula nasal de alto flujo para el tratamiento de la insuficiencia respiratoria aguda hipoxémica por COVID-19: Un estudio retrospectivo. Revista Methodo: Investigación Aplicada a las Ciencias Biológicas, 7(2), 51-62. https://dialnet.unirioja.es/servlet/articulo?codigo=8447132
García-Salido, A., Modesto I Alapont, V., & Medina-Villanueva, A. (2024). High-flow nasal cannula in Spanish Pediatric Intensive Care Services: A national web survey about its use and indications. Medicina Intensiva (English Edition). https://doi.org/10.1016/j.medine.2024.03.012
Huaman, D. E. V. (2021). Conocimiento y práctica de automedicación en pobladores de la comunidad de Lurigancho—Chosica 202 [Tesis de pregrado, Universidad Ricardo Palma]. https://hdl.handle.net/20.500.14138/4571
İleri, G., Zengin, N., & Bal, A. (2022). Evaluation of Efficacy and Failure of High Flow Nasal Cannula Therapy in Paediatric Emergency Service and Paediatric Intensive Care Unit: High Flow Nasal Cannula Therapy In Paediatric Settings. Medical Science and Discovery, 9(4), Article 4. https://doi.org/10.36472/msd.v9i4.713
Kitchenham, B., & Charters, S. (2007). Guidelines for performing Systematic Literature Reviews in Software Engineering. 2.
Koçoğlu Barlas, Ü., Özel, A., Tosun, V., Ufuk Bozkurt, E., & Serdar Kıhtır, H. (2024). Comparison of the Efficacies of High-Flow Nasal Cannula Oxygen Therapy and Non-invasive Nasal Cannula Ventilation in Preventing Intubation. Turkish Archives of Pediatrics, 59(2), 214-220. https://doi.org/10.5152/TurkArchPediatr.2024.23301
Maue, D. K., Cater, D. T., Rogerson, C. M., Ealy, A., Tori, A. J., & Abu-Sultaneh, S. (2023). Outcomes of a respiratory therapist driven high flow nasal cannula management protocol for pediatric critical asthma patients. Pediatric Pulmonology, 58(10), 2881-2888. https://doi.org/10.1002/ppul.26606
Morris, L., Cook, N., Ramsey, A., Alacapa, J. V., Smith, L. E., Gray, C., Craft, J. A., Chin, R., & Christensen, M. (2020). Weaning Humidified High Flow Oxygen Therapy among Paediatric Patients: An Integrative Review of Literature. Journal of Pediatric Nursing, 50, 37-45. https://doi.org/10.1016/j.pedn.2019.10.015
Nishikawa-Pacher, A. (2022). Research Questions with PICO: A Universal Mnemonic. Publications, 10(3), Article 3. https://doi.org/10.3390/publications10030021
Page, M., McKenzie, J., Bossuyt, P. M., & Boutron. (2021). The PRISMA 2020 statement: An updated guideline for reporting systematic reviews. 372(71). https://doi.org/10.1136/bmj.n71
Palencia-Mojica, C. L., Valero-Ortiz, A. S., Silva-Rodríguez, L. J., Palencia-Mojica, C. L., Valero-Ortiz, A. S., & Silva-Rodríguez, L. J. (2020). Comportamiento clínico y gasométrico en falla respiratoria aguda tratada con cánula nasal de alto flujo. Universidad y Salud, 22(2), 102-111. https://doi.org/10.22267/rus.202202.181
Paz Alvarez, L. A., Peralta Campos, Y., Casado Díaz, S., Figueroa Pérez, E., Pérez Alvarez, O. L., Paz Alvarez, L. A., Peralta Campos, Y., Casado Díaz, S., Figueroa Pérez, E., & Pérez Alvarez, O. L. (2020). Manejo de la bronquiolitis aguda en el servicio de neumología pediátrica de Pinar del Río. Revista de Ciencias Médicas de Pinar del Río, 24(5). http://scielo.sld.cu/scielo.php?script=sci_abstract&pid=S1561-31942020000500007&lng=es&nrm=iso&tlng=es
Pilar Orive, F. J., & López Fernández, Y. M. (2021). Alto flujo. 1, 235-243. https://www.aeped.es/sites/default/files/documentos/18_alto_flujo.pdf
Piracoca Mejía, J., Pardo, R., Ruiz, D., & Casallas. (2019). Principales desenlaces clínicos en lactantes menores con insuficiencia respiratoria aguda tratados con cánula nasal de alto flujo en una unidad de cuidado intensivo pediátrico de Bogotá, 2016 -2017 [Tesis de Maestría, Universidad del Rosario]. https://repository.urosario.edu.co/server/api/core/bitstreams/eff60d1a-5396-48df-b555-e546bde38f41/content
Plotnikow, G. A., Accoce, M., Navarro, E., & Tiribelli, N. (2018). Acondicionamiento del gas inhalado en pacientes con vía aérea artificial. 30(1). https://doi.org/10.5935/0103-507X.20180015
Ramnarayan, P., Richards-Belle, A., Drikite, L., Saull, M., Orzechowska, I., Darnell, R., Sadique, Z., Lester, J., Morris, K. P., Tume, L. N., Davis, P. J., Peters, M. J., Feltbower, R. G., Grieve, R., Thomas, K., Mouncey, P. R., Harrison, D. A., Rowan, K. M., & FIRST-ABC Step-Up RCT Investigators and the Paediatric Critical Care Society Study Group. (2022). Effect of High-Flow Nasal Cannula Therapy vs Continuous Positive Airway Pressure Therapy on Liberation From Respiratory Support in Acutely Ill Children Admitted to Pediatric Critical Care Units: A Randomized Clinical Trial. JAMA, 328(2), 162-172. https://doi.org/10.1001/jama.2022.9615
Spindola, R. (2023). Oxigenoterapia y Cánula nasal de alto flujo en pediatría. Salud, Ciencia y Tecnología, 2(1). https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=109237
Volakli, E., Menelaos, S., Asimina, V., Chochliourou, E., Kalamitsou, S., Avramidou, V., Katsafiloudi, M., Iordanidou, D., Karantaglis, N., & Sdougka, M. (2022). High flow nasal cannula therapy in children: Working principles and treatment failure predictors. 18(6), 5-16. https://doi.org/10.22514/sv.2022.039
Wegner, A. (2017). CÁNULA NASAL DE ALTO FLUJO EN PEDIATRÍA. 12(1), 5-8. http://www.prematuro.cl/subespecialidadesneonatales/Infectologia/Vrs/VRS/Canula_nasal_Alto_flujo_Wegner_2017.pdf
Willer, R. J., Brady, P. W., Tyler, A. N., Treasure, J. D., & Coon, E. R. (2023). The Current State of High-Flow Nasal Cannula Protocols at Children’s Hospitals. Hospital Pediatrics, 13(5), e109-e113. https://doi.org/10.1542/hpeds.2022-006969
Notas de autor
nicolegarciarivera17@outlook.com
Información adicional
redalyc-journal-id: 7778
