EFICACIA DE LA PSICOTERAPIA PARA EL TRATAMIENTO DEL TRASTORNO LÍMITE DE LA PERSONALIDAD: UNA REVISIÓN
EFICACIA DE LA PSICOTERAPIA PARA EL TRATAMIENTO DEL TRASTORNO LÍMITE DE LA PERSONALIDAD: UNA REVISIÓN
Papeles del Psicólogo, vol. 38, núm. 2, pp. 148-156, 2017
Consejo General de Colegios Oficiales de Psicólogos
Resumen: El objetivo principal de este estudio fue comparar la eficacia de diferentes psicoterapias utilizadas para el tratamiento del Trastorno Límite de Personalidad (TLP) con el fin de analizar y comprender qué terapias obtienen mejores resultados y por qué. Para ello se llevó a cabo una revisión sistemática de las publicaciones realizadas desde 1990 en las principales bases de datos (PsyInfo, Medline, Psicodoc y Google Scholar). Los resultados mostraron por una parte, que las principales psicoterapias para el TLP eran la Terapia Dialéctica Conductual, la Terapia Basada en la Mentalización y la Terapia Basada en Esquemas entre otras y, por otra, que todas ellas eran eficaces. Hay que remarcar que cada una de dichas terapias, tal y como indican los resultados, era significativamente eficaz sobre diferentes problemáticas como el control de conductas autolíticas y autolesivas, no obstante, algunos aspectos como la regulación emocional seguían resistiéndose en muchos casos.
Palabras clave: Trastorno Límite de la Personalidad, revisión sistemática, psicoterapia.
Abstract: The main objective of this investigation is the efficacy comparison of the different psychotherapies for Borderline Personality Disorder (BPD), with the aim of analyzing and understanding which therapies obtain better results and why. To this end, a systematic review was carried out on the current psychotherapies for BPD. First of all, the results showed that the psychotherapies most used for BPD were Dialectical Behavior Therapy (DBT), Mentalization-Based Treatment (MBT) and Schema-Based Therapy (SBT), among others, and all of them were efficacious. It should be noted that each of these therapies, as shown in the results, was efficacious in treating different symptoms, such as parasuicidal behavior control, however, some aspects such as emotional regulation were still resistant to treatment in many cases. Therefore, further investigations should be carried out to include elements of emotional regulation and measuring their efficacy.
Keywords: Borderline Personality Disorder, systematic review, psychotherapy.
El trastorno límite de la personalidad (TLP) supone un considerable sufrimiento tanto para la persona que lo padece como para su entorno, así como un elevado consumo de recursos sanitarios (Bender et al., 2001; Zanarini, Frankenburg, Hennen & Silk 2004), no solo por su prevalencia del 1-2% en población general (APA, 2000;Lieb, Zanarini, Schmahl, Linehan & Bohus, 2004) y del 10-20% en pacientes psiquiátricos (Torgersen, Kringlen, Cramer, 2001), sino también por su naturaleza (Linehan, Heidi, Heard, Hubert & Armstrong, 1993). Las características del comportamiento límite y la resistencia a los tratamientos farmacológicos hacen de la psicoterapia el elemento clave para la mejoría de estos pacientes.
Actualmente existen múltiples psicoterapias para el tratamiento del TLP con estudios que avalan su eficacia sobre los diferentes desórdenes que conforman el trastorno. A partir de aquí, una posible pregunta a plantear es saber qué psicoterapia es la más eficaz y por qué. Las más estudiadas y con mayor apoyo empírico son: la Terapia Dialectico-Conductual (TDC) (Linehan, Armstrong, Suarez, Allmon, & Heard, 1991), la Terapia basada en la Mentalización (TBM) (Bateman & Fonagy, 2004), la Terapia basada en la Transferencia (TBT) (Clarkin, Kernberg, & Yeomans, 1999), la Terapia basada en Esquemas (TBE) (Ball & Young, 1999), la Terapia Cognitivo-Analítica (TCA) (Ryle, 1991), la Terapia Conversacional de Hobson (TCH) (Hobson, 1985) y la Terapia Cognitivo-Conductual (TCC)
La TDC es una psicoterapia manualizada, que combina estrategias conductuales, cognitivas y de apoyo, basada en la dualidad de aceptar al otro en su condición presente a la vez que se promueve un cambio (Heard & Linehan, 1994). Por el contrario, la TBM y la TBT son psicoterapias psicoanalíticas que se centran en el afecto, la comprensión y la interpretación, aunque también hay importantes diferencias entre ellas. La TBT presta especial atención a la transferencia y centra su acción terapéutica en las externalizaciones del paciente en terapia. Sin embargo, la TBM busca primero la estabilización emocional para, en segundo término, trabajar la mentalización y la comprensión de sí mismo (Bateman & Fonagy, 2004). En cuanto a la TBE, ésta se basa en teorías cognitivo-conductuales, psicodinámicas y tradiciones centradas en las emociones y busca identificar y modificar la estructura interna de la persona (Kellogg & Young, 2006). La TCA (Ryle, 1991) consiste en una terapia breve (16 sesiones), focal e integradora que incluye aspectos psicodinámicos y cognitivos. Finalmente la Terapia Conversacional de Hobson (Hobson, 1985) se focaliza en las emociones de la persona y en sus problemas interpersonales.
Por otra parte numerosos estudios sugieren que graves dificultades en la gestión emocional constituyen un aspecto nuclear en el TLP (Harned, Banawan & Lynch, 2006; Clarkin, Levy, Lenzenweger & Kernberg 2007; Gardner & Qualter, 2009; Gardner, Qualter & Tremblay, 2010; Peter et al., 2013). En esta línea, algunas investigaciones han demostrado que en el TLP se da una baja inteligencia emocional (IE), lo que supone una mala comprensión de las emociones propias y ajenas y un mal manejo de ellas (Gardner et al., 2010; Lizeretti, Extremera & Rodríguez, 2012; Peter et al., 2013). Los resultados de estas investigaciones demuestran que las personas con TLP prestan excesiva atención a sus emociones pero tienen dificultades para identificar claramente diferentes estados emocionales y en consecuencia para manejarlos correctamente. Por tanto, la comprensión y el manejo de las emociones son aspectos fundamentales a tratar en las personas con TLP.
El primer objetivo de este estudio es valorar los resultados de eficacia que obtienen las diferentes psicoterapias en la mejoría del trastorno. Porque si bien existen algunos estudios de revisión sobre la eficacia de la psicoterapia en el TLP (e.g., Díaz, 2001; Lana & Fernández, 2013), son escasos los que analizan detalladamente la eficacia de cada una de ellas a nivel sintomático. Nuestro segundo objetivo es, por lo tanto, ir más allá de ver qué terapia es más eficaz y comprender qué problemáticas son susceptibles de mejora y cuáles no en función de cada psicoterapia.
MÉTODO
Estrategia de búsqueda
Se llevó a cabo una revisión de la literatura en las bases de datos PsyInfo, Medline, Psicodoc y Google Scholar entre 1990 y 2015, teniendo en cuenta que la TDC, la TBM y la TBT aparecen a partir de los años 90. Se utilizaron diferentes combinaciones de los siguientes descriptores de búsqueda para la identificación e inclusión de artículos: ([borderline personality disorder] AND [psycotherapy treatment OR dialectical behavior therapy OR mentalization based therapy OR transference focused therapy OR schema based therapy OR cognitive behavior therapy]).
Criterios de selección
Se incluyeron estudios que valorasen la eficacia de una psicoterapia en personas con TLP, estudios que comparasen la eficacia de dos o más psicoterapias y estudios de revisión sistemática. Se excluyeron aquellos estudios cuyo objeto de estudio principal no fuera la aplicación de una psicoterapia. Finalmente, la muestra de nuestro estudio estuvo conformada por un total de 30 artículos, en los que se analizaba la eficacia de una psicoterapia en personas con diagnóstico de TLP o sintomatología límite.
RESULTADOS
Los estudios se distribuyen en tres tablas en función de la psicoterapia estudiada. Todas ellas recogen el tipo de estudio, la muestra, la modalidad terapéutica (individual, grupal o una combinación) y los principales resultados obtenidos.
En la Tabla 1 se incluyen los estudios de eficacia de la TDC, en la Tabla 2 se agrupan los de psicoterapias de orientación psicoanalítica y la Tabla 3 se recogen otras psicoterapias y se incluyen ensayos clínicos sobre la efectividad de la TBE, la TCC y TCA. El estudio de Leppänen, Hakko, Sintonen & Lindeman (2016) también se incluye en esta tabla porque presenta una combinación de la TDC y de la TBE.
Tal y como se observa en la Tabla 1, los estudios realizados sobre la TDC en el TLP muestran una clara eficacia en múltiples variables. Los cambios más relevantes se dan en conductas autolíticas y autolesivas, lo que lleva a una disminución tanto de los ingresos hospitalarios como de la utilización de los servicios de urgencias (Linehan et al., 1991; Linehan, Heard & Armstrong 1993; Turner, 2000;Verheul et al., 2003; Bohus et al., 2004; Linehan et al., 2006; McMain et al., 2009; Bedics, Atkins, Comtois & Linehan 2012; Linehan, et al., 2015;Stigmayr et al., 2014;Harned, Korsnlund & Linehan, 2014). También se observan cambios significativos en psicopatología general (Bohus et al., 2004; McMain et al., 2009;Stigmayr et al., 2014), sintomatología límite (McMain et al., 2009; Stigmayr et al., 2014), funcionamiento global (Linehan, Heard & Armstrong 1993; Linehan et al., 1999; Bohus et al., 2004; McMain et al., 2009), disociaciones (Koons et al., 2001; Bohus et al., 2004;Harned et al., 2014; Stigmayr et al., 2014) y depresión (Koons et al., 2001;Bohus et al., 2004; McMain et al., 2009;Axelrod, Perepletchikova, Hotlzman & Sinha, 2011; Linehan, et al., 2015; Harned, Korsnlund & Linehan, 2014; Stigmayr et al., 2014). Sin embargo en el estudio de Linehan et al. (1991) no se observó mejoría en depresión ni en las variables sentimientos de desesperación, ideación suicida y motivos para vivir.
Hay que destacar que la TDC se muestra menos efectiva de lo esperado en la regulación de la intensidad de experiencias emocionales negativas como la rabia, la culpa, la ansiedad o la vergüenza (Linehan, Heard & Armstrong 1993; Linehan et al., 1999; Koons et al., 2001; Bohus et al., 2004; Neacsiu et al., 2014). Aunque en dos estudios sí mejoró de forma significativa la rabia expresada y no expresada (Koons et al., 2001; McMain et al., 2009), en el ensayo de McMain et al. (2009) está mejoría no fue superior a la del grupo control. En otros dos estudios la variable ansiedad obtuvo mejoras significativas (Bohus et al., 2004;Harned, Korsnlund & Linehan, 2014) y en un estudio hubo una mejoría en la experiencia, expresión y aceptación de emociones negativas pero no mejoró la capacidad para su regulación (Neacsiu et al., 2014). Solo en uno de los ensayos realizados desde la TDC los pacientes obtuvieron una mejoría significativa en regulación emocional al finalizar el tratamiento (Axelrod, Perepletchikova, Hotlzman & Sinha 2011).
En la Tabla 2 vemos que las psicoterapias de orientación psicoanalítica utilizadas en el TLP son la TBT, la TBM y la Terapia Conversacional de Hobson. La TBT (Clarkin, Levy, Lenzenwerger & Kernberg, 2007; López et al., 2004) mostró mejoría clínicamente significativa en ansiedad, depresión, funcionamiento global, conductas suicidas, ajuste social, irritabilidad y agresividad. La TBM (Bateman & Fonagy 1999; Bateman & Fonagy, 2001Bateman & Fonagy, 2008; Bateman & Fonagy 2009) en ansiedad, depresión, psicopatología general, síntomas límites y funcionamiento global e interpersonal además de una disminución de las conductas autolíticas y autolesivas. Finalmente, la Terapia Conversacional de Hobson (TCH) supuso una mejoría significativa de la sintomatología TLP y del funcionamiento global.
En la Tabla 3 se incluyen las investigaciones sobre terapias que no son únicamente la TDC o de orientación psicoanalítica: la Terapia Congnitivo-Analítica (TCA), (Chanen et al., 2008; Ryle & Golynkina 2000), la TBE (Farrel, Shaw & Webber, 2009; Giensen-Bloo et al., 2006;Nadort et., al 2009), la TCC (Davidson et al., 2006) y una combinación entre TDC y TBE (Leppänen, Hakko, Sintonen & Lindeman, 2016). Respecto a la TCA, Chanen et al. (2008) no encontraron diferencias entre grupos a nivel de conductas parasuicidas y criterios diagnósticos de TLP, la única diferencia significativa entre la TCA y el grupo control fue en externalización de la psicopatología. En el estudio de Ryle & Golynkina (2000) sólo la mitad de la muestra dejó de cumplir criterios diagnósticos para TLP. Los tres estudios citados anteriormente que evalúan la eficacia de la TBE mostraron una disminución significativa de los síntomas límites, de la psicopatología general y una mejoría de la funcionalidad global. En lo que concierne a la TCC, únicamente se encontró un ensayo clínico que obtuvo diferencias significativas respecto al grupo control en ansiedad-estado y creencias disfuncionales pero no a nivel de tentativas de suicidio, hospitalizaciones, utilización de los servicios de emergencia, ansiedad-rasgo, depresión, funcionamiento interpersonal y calidad de vida. Finalmente, Leppänen, Hakko, Sintonen & Lindeman (2016) combinando elementos de la TDC y de la TBE obtuvieron mejorías significativas en impulsividad, ideación paranoide y disociativa, calidad de vida, conductas autolesivas y variables relativas al suicidio.
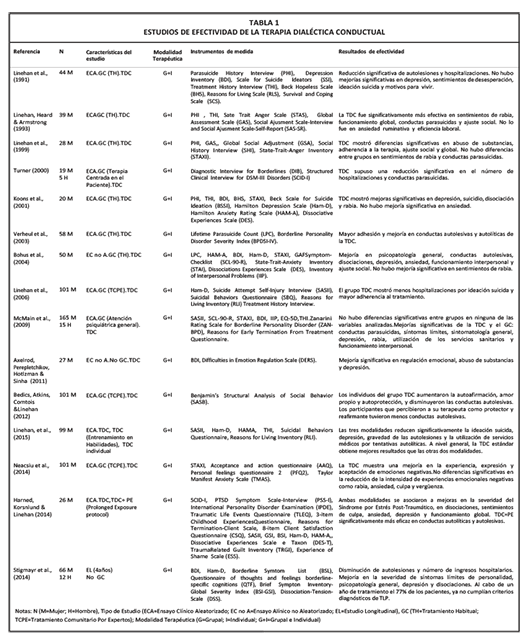
TABLA 1
ESTUDIOS DE EFECTIVIDAD DE LA TERAPIA DIALÉCTICA CONDUCTUAL
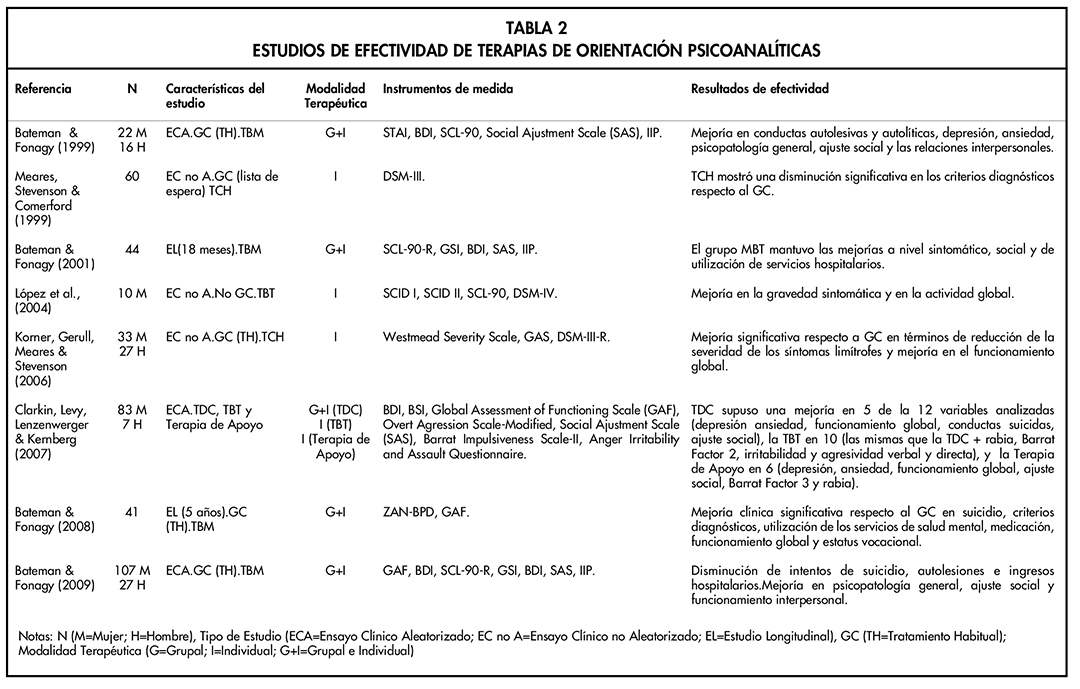
TABLA 2
ESTUDIOS DE EFECTIVIDAD DE TERAPIAS DE ORIENTACIÓN PSICOANALÍTICAS
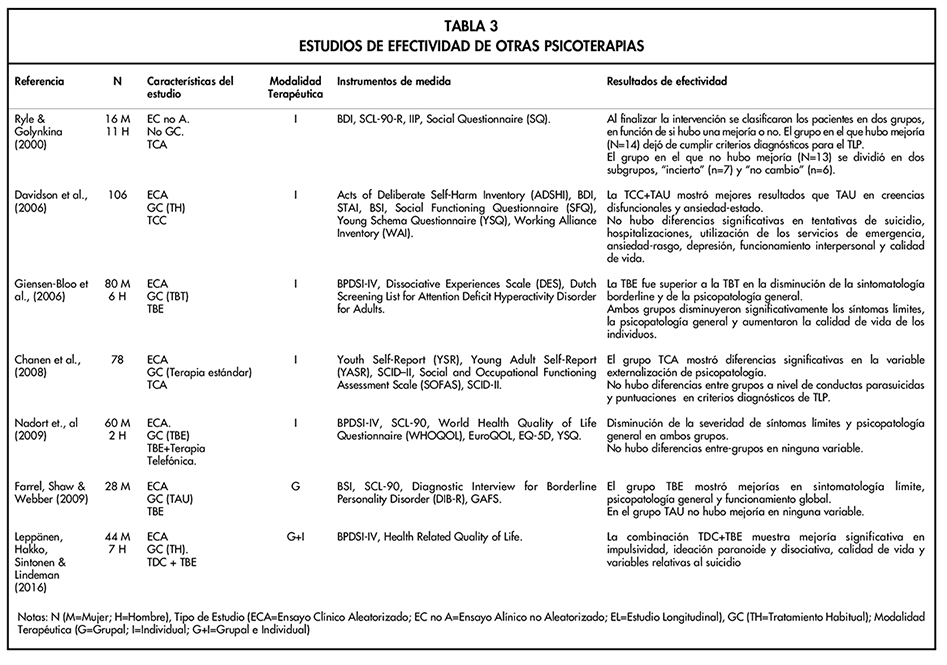
TABLA 3
ESTUDIOS DE EFECTIVIDAD DE OTRAS PSICOTERAPIAS
DISCUSIÓN
A partir de estos resultados lo primero que podemos afirmar es que en términos generales todas estas psicoterapias parecen obtener mejorías significativas a nivel clínico. Tanto la Terapia Dialéctica Conductual, la Terapia Basada en Esquemas, la Terapia Basada en la Mentalización, la Terapia Basada en la Transferencia, la Terapia Conversacional de Hobson y la Terapia Cognitivo Analítica han demostrado, de forma global, mejorías significativas, aunque las más validadas empíricamente son la TDC y la TBM. No obstante, existen muy pocos estudios que comparen la eficacia entre diferentes terapias, con lo que es difícil saber con exactitud qué terapia es más eficaz y en qué lo es. Por ejemplo, Clarkin, Levy, Lenzenwerger y Kernberg (2007), compararon la eficacia de la TDC y de la TBT y los resultados mostraron que la TDC supuso una mejoría en 5 de las 12 variables analizadas (depresión ansiedad, funcionamiento global, conductas suicidas, ajuste social), mientras que la TBT lo hizo en 10 de 12 (las mismas que la TDC más rabia, impulsividad, irritabilidad y agresividad verbal y directa). Por otra parte, Giensen-Bloo et al., (2006) compararon la TBT y la TBE mostrando que, si bien ambas disminuyeron significativamente los síntomas límites, la psicopatología general y aumentaron la calidad de vida de los participantes, la TBE fue superior en la disminución de la sintomatología borderline y de la psicopatología general.
A partir de aquí, ¿sería correcto concluir o suponer que la TBT es superior a la TDC y que la TBE es a su vez más eficaz que la TBT? En primer lugar, sería imprudente sacar conclusiones generales de sólo dos estudios y, en segundo lugar, hay que tener muy presente el papel del psicólogo en la terapia. No solo es importante qué tipo de psicoterapia se utiliza sino también quien la lleva a cabo. Hay que remarcar que el estudio de Clarkin, et al., (2007), se llevó a cabo por un equipo experto en TBT y el de Giensen-Bloo et al., (2006) por expertos en TBE. Con esto no queremos poner en duda la validez de los resultados, sino remarcar que las psicoterapias son medios para canalizar las habilidades del profesional y cada psicólogo, por su propia manera de entender al ser humano, se sentirá más cómodo con una u otra terapia. Por lo tanto, no sorprende que expertos en TBT obtengan mejores resultados con la TBT que con la TDC. Así pues, lo interesante quizás no sería tanto analizar qué terapia es más eficaz sino más bien qué aporta cada psicoterapia de nuevo y claramente efectivo al tratamiento. A través de esta investigación buscamos identificar elementos que se muestren eficaces para diferentes dimensiones del TLP a fin de tenerlos en cuenta al tratar con los pacientes.
La TDC se muestra eficaz en la reducción de conductas autolíticas y autolesivas, en psicopatología general, funcionamiento global, depresión y ansiedad. Las terapias de tipo psicoanalítico como la TBT, la TBM y la TCH han demostrado ser eficaces en conductas autolíticas y autolesivas, psicopatología general, funcionamiento global, estado de ánimo, depresión, ansiedad e irritabilidad. La TDC parece tener más incidencia sobre conductas automutilantes mientras que las psicoterapias psicoanalíticas lo hacen en variables de regulación emocional. Respecto a la TBE, los pocos estudios que se han hecho muestran una mejoría en psicopatología general, funcionamiento global y en sintomatología límite.
Estos resultados difícilmente pueden llevar a concluir qué psicoterapia es más eficaz en el tratamiento del TLP, pero si pueden ayudar a identificar sobre qué variables tienen mayor incidencia cada uno de los modelos terapéuticos estudiados, de manera que podamos saber qué elementos son esenciales en el tratamiento del TLP. Para ello sería necesario interpretarlos desde un prisma no estrictamente cuantitativo, sino más bien valorarlos como una herramienta para la comprensión y la integración de elementos útiles que ayuden a canalizar las habilidades del psicólogo hacia mejores resultados. Por lo tanto, una psicoterapia eficaz para el TLP debería incluir algunos ingredientes, a priori esenciales, como la modificación de esquemas mentales, la mentalización, la validación y valoración de la persona antes de intentar cualquier cambio.
Sin embargo, a pesar de que se reconoce la importancia de la carencia de habilidades de regulación emocional en el TLP, los resultados obtenidos en estas variables no son del todo satisfactorios. Si bien es cierto que hasta hace poco no se ha empezado a hablar de inteligencia emocional y que aun son pocos los estudios que demuestran la relación entre presencia y gravedad del TLP con una baja IE. Parece que sería importante incluir ingredientes que fomentaran el desarrollo de la inteligencia emocional en el tratamiento de este trastorno (Gardner, Qualter & Tremblay, 2010; Lizeretti, Extremera & Rodríguez, 2012; Peter et al., 2013).
Otro punto a tener en cuenta es la viabilidad de las terapias mencionadas en el sistema sanitario público. La mayoría de los estudios revisados incluyen entre dos y tres horas de psicoterapia semanal, de forma individual y grupal, durante más de un año. La TDC manualizada (Tabla 1) consiste en una hora de terapia individual y dos horas de psicoterapia grupal semanales, lo que supone tres horas de psicoterapia por semana durante un año. En la TBM (Tabla 2), se llevan a cabo entre dos horas y media (Bateman & Fonagy, 2001;Bateman & Fonagy, 2009) y seis horas de intervención semanales (Bateman & Fonagy, 1999) incluyendo las sesiones individuales y grupales durante 18 meses. Así pues, aun cuando se haya demostrado que dichas psicoterapias son eficaces, su eficiencia es relativa, por lo que sería de interés que futuros estudios consideraran tanto la eficacia como la eficiencia de las psicoterapias para el TLP.
Finalmente, como limitaciones de esta revisión, hay que remarcar que existe una cierta falta de heterogeneidad metodológica en los estudios analizados a nivel de instrumentos de evaluación. Si bien se suelen medir los mismos constructos, las pruebas utilizadas son muy dispares, lo que dificulta en gran medida poder comparar la eficacia entre distintas terapias y limita la realización de metaanálisis. Por último, debemos remarcar que en la mayoría de los estudios incluidos en esta revisión se utiliza como grupo control “Tratamiento Habitual”. La naturaleza de dicho grupo control es relativamente dispar entre estudios y puede consistir desde el tratamiento privado hasta el ambulatorio, abarca desde una visita al mes o una por semana e incluso en algunos casos puede tratarse de cualquier tipo de tratamiento, sea o no psicológico.
Conflicto de intereses
No existe conflicto de intereses
Referencias
American Psychiatric Association (2000). Manual diagnóstico y estadístico de los trastornos mentales, 4ª edición, texto revisado (DSM-IV-TR). Barcelona: Masson (original Washington DC: APA).
Axelrod, S.R., Perepletchikova, F., Holtzman, K., y Sinha, R. (2011). Emotion regulation and substance use frequency in women with substance dependence and borderline personality disorder receiving dialectical behavior therapy. American Journal of Drug and Alcohol Abuse, 37(1), 37–42.
Ball, S.A., y Young, J.E (1999). Dual Focus Schema Therapy for personality disorders and substance dependence: Case study results. Cognitive and Behavioral Practice, 7(1), 270–281.
Bateman, A., y Fonagy, P. (1999). Effectiveness of partial hospitalization in the treatment of borderline personality disorder: A randomized controlled trial. The American Journal of Psychiatry, 156(10), 1563–1569.
Bateman, A., y Fonagy, P. (2001). Treatment of borderline personality disorder with psychoanalytically oriented partial hospitalization: An 18-month follow-up. American Journal of Psychiatry, 158(1), 36–42.
Bateman, A., y Fonagy, P. (2008). 8-Year follow-up of patients treated for borderline personality disorder: Mentalization-based treatment versus treatment as usual. American Journal of Psychiatry, 165(5), 631–638.
Bateman, A., y Fonagy, P. (2009). Randomized controlled trial of outpatient mentalization-based treatment versus structured clinical management for borderline personality disorder. American Journal of Psychiatry, 166(12), 1355–1364.
Bateman, A.W., y Fonagy, P. (2004). Mentalization-based treatment of BPD. Journal of Personality Disorders, 18(1), 36–51.
Bedics, J.D., Atkins, D.C., Comtois, K.A., y Linehan, M.M. (2012). Treatment differences in the therapeutic relationship and introject during a 2-year randomized controlled trial of dialectical behavior therapy versus nonbehavioral psychotherapy experts for borderline personality disorder. Journal of Consulting and Clinical Psychology, 80(1), 66–77.
Bender, D.S., Dolan, R.T., Skodol, A.E., Sanislow, C.A., Dyck, I.R., McGlashan, T.H., Shea, M.T., Zanarini, M.C., Oldham, J.M., y Gunderson, J.G. (2001). Treatment utilization by patients with personality disorders. The American Journal of Psychiatry, 158,295–302.
Bohus, M., Haaf, B., Simms, T., Limberger, M.F., Schmahl, C., Unckel, C., … Linehan, M.M. (2004). Effectiveness of inpatient dialectical behavioral therapy for borderline personality disorder: a controlled trial. Behaviour Research and Therapy, 42(5), 487–499.
Chanen, A.M., Jackson, H.J., Mccutcheon, L.K., Jovev, M., Yuen, H.P., Germano, D., … McGorry, P.D. (2008). Early intervention for adolescents with borderline personality disorder using cognitive analytic therapy: Randomised controlled trial. British Journal of Psychiatry, 193(6), 447–84.
Clarkin, J.F., Levy, K.N., Lenzenweger, M.F., y Kernberg, O.F. (2007). Evaluating three treatments for borderline personality disorder: A multiwave study. American Journal of Psychiatry, 164(6), 922–928. http://doi.org/10.1176/appi.ajp.164.6.922
Davidson, K., Norrie, J., Tyrer, P., Gumley, A., Tata, P., Murray, H., y Palmer, S. (2006). The effectiveness of cognitive behavior therapy for borderline personality disorder study of cognitive (boscot) trial. Journal of Personality, 20(5), 450–465.
Díaz, C. (2001). Revisión de tratamientos psicoterapéuticos en pacientes con trastornos borderline de personalidad. Asociación Española de Neuropsiquiatría, 21 (78), 51-70.
Ebner-Priemer, U.W., Welch, S.S., Grossman, P., Reisch, T., Linehan, M.M., y Bohus, M. (2007). Psychophysiological ambulatory assessment of affective dysregulation in borderline personality disorder. Psychiatry Research, 150(3), 265–275.
Farrell, J.M., Shaw, I.A., y Webber, M.A. (2009). A schema-focused approach to group psychotherapy for outpatients with borderline personality disorder: A randomized controlled trial. Journal of Behavior Therapy and Experimental Psychiatry, 40(2), 317–28.
Gardner, K.J., y Qualter, P. (2009). Emotional intelligence and borderline personality disorder. Personality and Individual Differences, 47(2), 94-98.
Gardner, K.J., Qualter, P., y Tremblay, R. (2010). Emotional functioning of individuals with borderline personality traits in a nonclinical population. Psychiatry Research, 176(2-3), 208–212.
Giesen-Bloo, J., Dyck, R. Van, Spinhoven, P., Tilburg, W. Van, Dirksen, C., Asselt, T. Van, … Arntz, A. (2006). Outpatient psychotherapy for borderline personality disorder. Archives of General Psychiatry, 63, 649–658.
Harned, M.S., Banawan, S.F., y Lynch, T.R. (2006). Dialectical behavior therapy: An emotion-focused treatment for borderline personality disorder. Journal of Contemporary Psychotherapy, 36, 67-75.
Harned, M.S., Korslund, K.E., y Linehan, M.M. (2014). A pilot randomized controlled trial of dialectical behavior therapy with and without the dialectical behavior therapy prolonged exposure protocol for suicidal and self-injuring women with borderline personality disorder and PTSD. Behaviour Research and Therapy, 55(1), 7–17.
Heard, H.L., y Linehan, M.M. (1994). Dialectical behavior therapy: An integrative approach to the treatment of borderline personality disorder. Journal of Psychotherapy Integration, 4(1), 55–82.
Hobson, R. F. (1985) Forms of Feeling: The Heart of Psychotherapy. London: Tavistock.
Kellogg, S.H., y Young, J.E. (2006). Schema therapy for borderline personality disorder. Journal of Clinical Psychology , 62(4), 445–458 .
Koons, C.R., Robins, C.J., Tweed, J. L., Lynch, T.R., Gonzalez, A. a., Morse, J. Q., … Bastian, L.A. (2001). Efficacy of dialectical behavior therapy in women veterans with borderline personality disorder. Behavior Therapy, 32, 371–390.
Korner, A., Gerull, F., Meares, R., y Stevenson, J. (2006). Borderline personality disorder treated with the conversational model: a replication study. Comprehensive Psychiatry, 47(5), 406–411.
Lana, F., Fernández, I. (2013). ¿Hasta qué punto las psicoterapias específicas para el trastorno límite de la personalidad son eficaces? Una revisión sistemática de los estudio controlados aleatorizados publicados. Actas Españolas de Psiquiatria, 41(4), 242-52.
Leppänen, V., Hakko, H., Sintonen, H., y Lindeman, S. (2016). Comparing effectiveness of treatments for borderline personality disorder in communal mental health care: The Oulu BPD Study. Community Mental Health Journal, 52, 216-227.
Lieb, K., Zanarini, M.C., Schmahl, C., Linehan, M.M., y Bohus, M. (2004). Borderline personality disorder. Lancet, 364,453-61.
Linehan, M.M., Armstrong, H.E., Suarez, A., Allmon, D., y Heard, H.L. (1991). Cognitive-behavioral treatment of chronically parasuicidal borderline patients. Archives of General Psychiatry, 48, 1060-1064.
Linehan, M.M., Comtois, K.A., Murray, A.M., Brown, M.Z., Gallop, R.J., Heard, H.L., … Lindenboim, N. (2006). Two-year randomized controlled trial and follow-up of dialectical behavior therapy vs therapy by experts for suicidal behaviors and borderline personality disorder. Archives of General Psychiatry, 63(7), 757–66.
Linehan, M.M., Heard, H.L., y Armstrong, H.E. (1993). Naturalistic follow-up of a behavioral treatment for chronically parasuicidal borderline patients. Archives of General Psychiatry, 50(12), 971–974.
Linehan, M.M., Korslund, K.E., Harned, M.S., Gallop, R. J., Lungu, A., Neacsiu, A. D., … Murray-Gregory, A.M. (2015). Dialectical behavior therapy for high suicide risk in individuals with borderline personality disorder. JAMA Psychiatry, 72(5), 475.
Linehan, M., Schmidt, H., Dimeff, L., Craft, J., Kanter, J., y Comtois, K. (1999). Dialectical behavior therapy for patients with borderline personality disorder and drug dependence. American Journal on Addictions, 8(4), 279–292.
Lizeretti, N. P., Extremera, N., y Rodríguez, A. (2012). Perceived emotional intelligence and clinical symptoms in mental disorders. Psychiatric Quarterly, 83(4), 407–418.
López, D., Cuevas, P., Gómez, A., y Mendoza, J. (2004). Psicoterapia focalizada en la transferencia para el trastorno límite de la personalidad. Un estudio con pacientes femeninas. Salud Mental,27(4), 44-54.
McMain, S.F., Links, P.S., Gnam, W.H., Guimond, T., Cardish, R.J., Korman, L., y Streiner, D.L. (2009). A randomized trial of dialectical behavior therapy versus general psychiatric management for borderline personality disorder. American Journal of Psychiatry, 166, 1365–1374.
Meares, R., Stevenson, J., y Comerford, A. (1999). Psychotherapy with borderline patients: I. A comparison between treated and untreated cohorts. Australian and New Zealand Journal of Psychiatry, 33(4), 467–472.
Nadort, M., Arntz, A., Smit, J.H., Giesen-Bloo, J., Eikelenboom, M., Spinhoven, P., … van Dyck, R. (2009). Implementation of outpatient schema therapy for borderline personality disorder with versus without crisis support by the therapist outside office hours: A randomized trial. Behaviour Research and Therapy, 47(11), 961–973.
Neacsiu, A.D., Lungu, A., Harned, M.S., Rizvi, S.L., y Linehan, M.M. (2014). Impact of dialectical behavior therapy versus community treatment by experts on emotional experience, expression, and acceptance in borderline personality disorder. Behaviour Research and Therapy, 53, 47–54.
Peter, M., Schuurmans, H., Vingerhoets, A.J.J.M., Smeets, G., Verkoeijen, P., y Arntz, A. (2013). Borderline personality disorder and emotional intelligence. Journal of Nervous and Mental Disease, 201(2), 99–104.
Ryle, A., y Golynkina, K. (2000). Effectiveness of time-limited cognitive analytic therapy of borderline personality disorder: Factors associated with outcome. British Journal of Medical Psychology, 73 ( Pt 2), 197–210.
Stiglmayr, C., Stecher-Mohr, J., Wagner, T., Meißner, J., Spretz, D., Steffens, C., … Renneberg, B. (2014). Effectiveness of dialectic behavioral therapy in routine outpatient care: The Berlin Borderline Study. Borderline Personality Disorder and Emotion Dysregulation, 1(1), 20.
Torgersen, S., Kringlen, E., y Cramer, V. (2001). The prevalence of personality disorders in a community sample. Archives of General Psychiatry, 58, 590–96.
Turner, R.M. (2000). Naturalistic evaluation of dialectical behavior therapy-oriented treatment for borderline personality disorder. Cognitive and Behavioral Practice,7(4), 413-419.
Verheul, R., Van Den Bosch, L.M.C., Koeter, M.W.J., De Ridder, M.A J., Stijnen, T. y Van Den Brink, W. (2003). Dialectical behaviour therapy for women with borderline personality disorder: 12-month, randomised clinical trial in The Netherlands. British Journal of Psychiatry, 182, 135–40.
Zanarini, M.C., Frankenburg, F.R., Hennen, J., y Silk, K.R. (2004). Mental health service utilization by borderline personality disorder patients and axis II comparison subjects followed prospectively for 6 years. Journal of Clinical Psychiatry, 65, 28-36.
Notas de autor
Ferran Burgal Juanmartí. Blanquerna, Universitat Ramón Llull. Centro de Investigación y Desarrollo de la Inteligencia Emocional, Fundación Ramón Rosal Paseo de Rubí 56. 08197 Valldoreix. España. E-mail: ferranBJ1@blanquerna.url.edu