Artículo original
Consecuencias de los conflictos armados en la salud mental de niños y adolescentes: revisión de revisiones de la literatura
Mental health consequences of armed conflicts in children and adolescents: An overview of literature reviews
Consecuencias de los conflictos armados en la salud mental de niños y adolescentes: revisión de revisiones de la literatura
Biomédica, vol. 41, núm. 3, pp. 424-448, 2021
Instituto Nacional de Salud
Recepción: 10 Marzo 2020
Aprobación: 24 Febrero Febrero 2021
Resumen
Introducción. : Los conflictos armados dejan consecuencias evidentes en la salud mental de la población infantil y adolescente. En ese marco, se ha documentado una serie de situaciones que tienen como factor común la vulnerabilidad de esta población y las afectaciones biopsicosociales significativas.
Objetivo. : Determinar y sintetizar las diferentes consecuencias de los conflictos armados en la salud mental de la población infantil y adolescente.
Materiales y métodos. : Se realizó una búsqueda sistemática exhaustiva de revisiones bibliográficas hasta julio de 2019 en las bases de datos MEDLINE (Ovid), EMBASE, Cochrane Central Register of Controlled Trials, LILACS y otras. Se seleccionaron los artículos y se analizaron de forma narrativa sus características, objetivos y consecuencias en salud mental en tres momentos: antes del conflicto, durante el conflicto y en el posconflicto.
Resultados. : De un total de 587 artículos potencialmente relevantes, se seleccionaron 72. En los estudios sobre el periodo anterior al conflicto, se detallaron experiencias psicológicas y síntomas somáticos anticipatorios. Durante el conflicto, se evidenciaron síntomas regresivos, conductuales y cognitivos, como enuresis, miedo, tristeza, agresión, hiperactividad e inatención, entre otros. Además, se establecieron consecuencias directas, como trastornos de adaptación, depresión, ansiedad y, en mayor medida, estrés postraumático. Por último, en el posconflicto, se recopiló la información sobre los procesos de transmisión de las consecuencias y la resiliencia. Por otro lado, se profundizó en las consecuencias potenciales en el desarrollo biopsicosocial, la moralidad, la identidad, el contexto, la cultura, la educación y la sociedad.
Conclusiones. : Las consecuencias de los conflictos armados en la salud mental se inscriben en un proceso complejo que se expresa en función de la etapa evolutiva de la exposición, del tiempo del conflicto armado y de los factores contextuales.
Palabras clave: niños+ adolescentes+ salud mental+ conflictos armados+ violencia+ guerra.
Abstract
Introduction: Armed conflicts affect the mental health of children and adolescents. Their outcomes in these populations have been documented identifying vulnerability and significant biopsychosocial damage as the most common factors.
Objective: To identify and synthesize the mental health consequences of armed conflicts in children and adolescents.
Materials and methods: We carried out a comprehensive and systematic search of reviews published until July 2019 in the MEDLINE (Ovid), EMBASE, Cochrane Central Register of Controlled Trials, and LILACS databases, as well as in additional sources. The information was retrieved and analyzed narratively by describing the characteristics and objectives of the studies and the mental health consequences of armed conflicts in three periods of time: pre-armed conflict, during the armed conflict, and post-conflict.
Results. : Out of 587 potentially relevant studies, we finally selected 72. In the pre-armed conflict period, we described in detail the psychological experiences and the anticipatory somatic symptoms. During the conflict, we identified regressive, behavioral, and cognitive symptoms such as enuresis, fear, sadness, aggression, hyperactivity, and inattention, among others. Direct mental health consequences such as adjustment disorders, depression, anxiety, and post-traumatic stress were also identified. Finally, in the post-conflict period, we referred to the transmission of mental health consequences and resilience processes. On the other hand, we reviewed in depth the potential consequences of armed conflicts on biopsychosocial development, morality, identity, culture, education, and society.
Conclusion. : The development of mental health consequences due to the exposure to armed conflicts in these populations is a complex process that depends on the stage of the exposure, the length of the conflict, and contextual factors.
Keywords: Child, adolescent, mental health, armed conflicts, violence, warfare.
Según el reporte Conflict Barometer del Heidelberg Institute for International Conflict Research, entre el 2018 y el 2019 se registraron 374 conflictos sociopolíticos activos en el mundo, de los cuales más del 57 % se desarrolló de forma violenta 1. El Fondo de las Naciones Unidas para la Infancia (UNICEF) señaló, en el 2018, que la violencia extrema contra niños y adolescentes es una constante en los conflictos armados 2. La utilización de infantes y adolescentes como escudos humanos y su reclutamiento forzado son tácticas vigentes, a las que se suman otras formas de violencia como el secuestro, el abuso y la explotación sexual, con serias repercusiones para la salud de las víctimas 2.
En el marco de los conflictos armados y otras emergencias humanitarias, se emplean de manera complementaria, aunque diferenciada, los conceptos de salud mental y bienestar psicosocial 3. Los organismos del sector de la salud suelen preferir la denominación de salud mental, que alude a aquellas condiciones emocionales, cognitivas y conductuales de las personas afectadas que se abordan desde el paradigma biomédico, en tanto que el término bienestar psicosocial se emplea en las ciencias sociales para referirse a aquellas afectaciones que requieren la intervención y la rehabilitación psicosocial para prevenirlas y superarlas 3,4. En suma, cualquier emergencia humanitaria, incluidos los conflictos armados, tiene efectos complejos que mezclan la perspectiva psicosocial y la de salud mental.
Las vivencias inherentes a los conflictos armados, no solo atentan contra la seguridad y la estabilidad de las poblaciones, sino que producen sufrimiento con consecuencias en la salud mental y el bienestar psicosocial 5,6. En la población infantil, estas afectaciones comprometen procesos sociales, productivos, capacidades y habilidades para convivir en la comunidad 7. Varios estudios coinciden en que la vulnerabilidad es mayor cuando la exposición ocurre en etapas tempranas de la vida 6,8-11 como consecuencia de la muerte o la separación forzada de los seres queridos 12-15. Las secuelas físicas de los ataques directos incrementan esta vulnerabilidad 14-16. Algunos factores contextuales que se suman a lo anterior son el aumento de la pobreza y la discriminación 15,16, el acceso deficiente a los servicios públicos, el hacinamiento o el aislamiento 8,16,17.
Además de la alteración de las competencias de tipo social y productivo en infantes y adolescentes expuestos a conflictos armados, se reportan en los estudios altas tasas de trastornos y síntomas mentales, especialmente del espectro ansioso, depresivo y traumático (trastornos de estrés postraumático). Las dificultades en la atención, la inseguridad, la agresividad, las distorsiones cognitivas y el consumo de sustancias psicoactivas son expresiones de dichos trastornos y de otros problemas psicosociales 14,16. En oposición a estas consecuencias psicopatológicas, algunos estudios plantean potenciales efectos positivos, específicamente la resiliencia 6,8. En las revisiones publicadas, la influencia del contexto social y de otros factores, como la etapa del conflicto sociopolítico y su ubicación geográfica, limitan la interpretación de los resultados 8,15,18. Para ofrecer un panorama general de tales consecuencias en la salud mental de niños y adolescentes, se llevó a cabo una revisión de revisiones de la literatura, con el fin de sintetizarlas y plantear recomendaciones encaminadas a mejorar la investigación en este campo.
Materiales y métodos
Se realizó una búsqueda bibliográfica sistemática y exhaustiva, siguiendo las directrices del grupo Cochrane para revisiones sistemáticas 19.
Criterios de inclusión de los estudios
Se consideraron las revisiones narrativas o sistemáticas, con o sin metaanálisis, de estudios cuantitativos o cualitativos que incluyeran a la población infantil o adolescente expuesta a conflictos armados y presentara las consecuencias o afectaciones de su salud mental y desarrollo biopsicosocial. No se restringió por idioma o año de publicación.
Método de búsqueda de los estudios
La búsqueda (anexo 1) incluyó los estudios publicados hasta julio del 2019 en las bases de datos MEDLINE (plataforma Ovid), EMBASE, Cochrane Database of Systematic Reviews (plataforma Ovid) y LILACS. Asimismo, se hizo una búsqueda de literatura gris en Open Grey y Google académico, y se buscó manualmente en los listados de referencias de los estudios incluidos (bola de nieve).
Tamización y extracción de datos
La selección inicial de estudios a partir de los títulos y resúmenes estuvo a cargo de dos revisores de manera independiente con base en los criterios de inclusión. Los desacuerdos se solucionaron por consenso entre los dos, revisando de nuevo los criterios y los estudios. Posteriormente, se hizo una segunda tamización para verificar los criterios de inclusión mediante la revisión del texto completo.
Síntesis de la evidencia
Debido a la gran heterogeneidad de los estudios, no fue posible combinar los resultados de las revisiones sistemáticas. Por lo tanto, se elaboró una síntesis narrativa de los hallazgos centrada en la recolección de la mayor cantidad de información sobre el tema, con el fin de determinar el conjunto de saberes que se ha ido construyendo a lo largo del tiempo, el cual se refleja en la recopilación y síntesis juiciosa de los estudios secundarios sobre el tema. Por ello, y teniendo en cuenta el enfoque temático, se decidió descartar la evaluación de la calidad de la evidencia privilegiando el conocimiento.
La síntesis se consolidó a partir del concepto ampliado de salud mental, que abarca el paradigma biomédico y el de bienestar psicosocial, exponiendo en cada uno las afectaciones evidenciadas en los estudios consultados. Los hallazgos se organizaron en torno a los momentos detectables de los conflictos armados en los que las consecuencias aparecían como significativas. En un primer momento, correspondiente al periodo previo al conflicto, estas consecuencias se relacionan con la representación anticipatoria de los eventos traumáticos asociados. Con el inicio del conflicto, se desarrolla un nuevo momento en el cual se consolidan diferentes consecuencias que, posteriormente, evolucionan en un tercer momento, el del posconflicto.
Resultados
Se encontraron 587 estudios potencialmente relevantes después de eliminar los duplicados. Después de la revisión del texto completo mediante la metodología PRISMA 20, se excluyeron 82 referencias (figura 1, anexo 2); finalmente, se incluyeron 72 publicaciones para la síntesis de evidencia. Las características generales de los estudios incluidos se presentan en el cuadro 1.
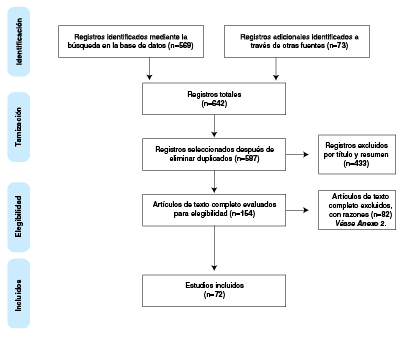
Figura 1
Diagrama de flujo (Preferred Reporting Items for Systematic Reviews and Meta-Analyses, PRISMA©)

TEPT: trastorno de estrés postraumático
El periodo de publicación de los estudios abarcó de 1989 21 a 2018 22,23. El 61,1 % de ellos correspondió a revisiones de tipo narrativo y el 38,9 %, a revisiones sistemáticas. Los tipos de estudios incluyeron: a) todos los tipos de estudios cuantitativos y cualitativos; b) estudios exclusivamente cuasiexperimentales o experimentales, transversales o retrospectivos; c) estudios específicos de seguimiento a largo plazo, y d) estudios etnográficos y de casos 24. Las especificidades de las poblaciones abordadas en los estudios se detallan en la figura 2; además, en el cuadro 2 se puntualizan los estudios incluidos.
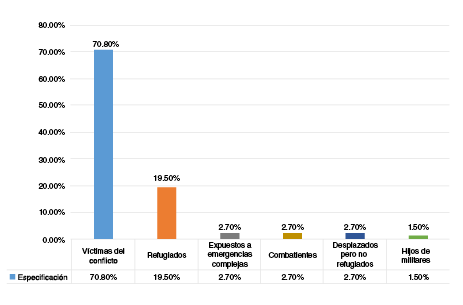
Figura 2
Especificidades de la población

TEPT: trastorno de estrés postraumático
Principales consecuencias en la salud mental
Según los estudios revisados, las consecuencias negativas predominantes en la salud mental en el periodo previo al conflicto, el conflicto y el posconflicto, se enmarcaron en el espectro de la depresión, la ansiedad y el estrés postraumático.
En el periodo previo a la consolidación del conflicto, se reportaron con mayor frecuencia reacciones somáticas, como cefalea 25-29 y dolor físico y emocional 26,27,30,31. Asimismo, se mencionaron fenómenos relacionados con la desintegración familiar progresiva 32 y el estrés previo a la migración, con un incremento de los síntomas de dolor y desesperanza ante la necesidad de salir de los territorios, el miedo de ser atacados y enfrentarse a lo desconocido 30,33,34, reacciones que se veían intensificadas en el inicio del conflicto 35.
Durante el conflicto propiamente dicho, se describen reacciones agudas y crónicas en función de su duración. Entre las agudas, predominaron los problemas en la relación con los padres y la disminución de las actividades sociales 27,36,37. Otras reacciones agudas señaladas fueron miedo, terror o nerviosismo 38-42, retroceso en habilidades adquiridas (enuresis) e hiperactividad o déficit de atención 23,42-44, así como tristeza, ira, vergüenza y culpa 41-43,45-47. En cuanto a las consecuencias que se extienden en el tiempo, diferentes investigaciones reportan conductas agresivas 40-42,48-50) que, conjuntamente con la hostilidad y otras formas de violencia, tienden a incrementarse 51,52. Incluso con supervisión de los padres, la conducta agresiva permanece años después de finalizado el conflicto 8,33,42.
Los síntomas del espectro de la depresión se superponen con las manifestaciones del espectro de ansiedad y alteraciones de la conducta. Se describen reacciones emocionales de irritabilidad y llanto, pensamientos de miseria y soledad, así como conductas oposicionistas y antisociales 23,53-58. En diversos estudios, la tendencia a presentar síntomas depresivos fue mayor en quienes experimentaron la separación forzada de sus padres 33,58.
En cuanto al espectro de ansiedad, los síntomas eran inespecíficos y algunos de ellos se interrelacionaban con los propios del estrés postraumático, siendo frecuentes los temores de separación, alteraciones de sueño, quejas somáticas e hipersensibilidad 56,57,59-63. En el estudio de Montgomery, et al., los niños refugiados de Oriente Medio durante 1991 y 1992 mostraban diversos síntomas psicológicos 64: el 67 % fueron clasificados con ansiedad clínica y el 34% con depresión; en tanto que 238 de los 311 niños bajo tratamiento (el 77 %) sufrieron por lo menos una de estas condiciones 64.
Los síntomas del espectro postraumático (TEPT) se describen desde temprana edad. En niños entre los 2 y los 7 años, se mencionan temores secundarios a la separación familiar, reacción exagerada al ruido, estados nerviosos, agresividad y agitación, llanto excesivo, pesadillas o activación ansiosa 17. En la niñez media y la adolescencia, otros estudios reportaron conductas de evitación, pérdida del apetito y de energía, y sentimientos de culpa 65-71. Berman, et al., encontraron una correlación entre los síntomas, el número y tipo de exposiciones traumáticas 33. Además, varios autores coincidieron en que el estrés postraumático se relacionaba estrechamente con la alteración del proceso cognitivo-emocional de la experiencia dolorosa y la poca capacidad para asimilar el trauma 33,69,72,73.
Por otra parte, los estudios evidenciaron que las particularidades de cada conflicto y la exposición específica de los niños o los adolescentes a ciertos actos de guerra determinaban la mayor o menor emergencia de síntomas enmarcados en el espectro de síndromes o trastornos mentales. Así, en el conflicto palestino-israelí, la prevalencia de estrés postraumático en niños y adolescentes varió entre 23 y 70 %, la ansiedad, entre 40 y 100 %, y la depresión aquejaba al 11,3 % de esta población en Palestina. En Israel, la prevalencia de estrés postraumático fue de 5 a 8 %, la de depresión leve, de 25 a 35 %, y la de depresión mayor, de 3,3 % 17. En otros estudios relacionados la segunda intifada o levantamiento de la mezquita Al-Aqsa, en Israel y Palestina, durante y después del conflicto como tal, se reportó una prevalencia de TEPT de 58 a 65 % 42. Por otro lado, entre los niños refugiados en países europeos provenientes de Somalia, Sudán, Etiopía, Kosovo, Bosnia y Albania, la prevalencia osciló entre 19 y 54 % 55. En otro estudio de niños y adolescentes refugiados en Suecia procedentes de Israel, el 19 % presentaba algún tipo de síntoma o afectación postraumática 16.
En cuanto al curso clínico, los estudios consultados evidenciaron variaciones en la psicopatología a lo largo del tiempo. Algunos indicaron una aparición tardía de los síntomas de estrés postraumático y, una disminución, cuando las situaciones contextuales cambiaron, con un margen de tiempo indeterminado 35,42,58,71. Según Barenbaum, et al., los síntomas diferían según la duración, la exposición o el recrudecimiento del conflicto. Es así como solo el 22 % de los infantes israelíes presentó algún síntoma posterior a un ataque con misiles, en tanto que, en el conflicto con Kuwait después de cinco meses de conflicto, el 70 % de los niños y niñas todavía manifestaba estos síntomas 74. Otros datos adicionales sobre conflictos armados en diferentes contextos geopolíticos ilustran las variaciones en el inicio y la duración de los síntomas postraumáticos y afectivos.
Después de la intifada de Al-Aqsa en Israel y Palestina en el 2000, se reportó el TEPT como un efecto a largo plazo, especialmente en adolescentes, que disminuyó solo con el tiempo 42. Por otra parte, el tiempo de disminución de los síntomas en el primer ataque terrorista al World Trade Center en el 2009 fue de 9 meses 45; en el segundo ataque del 2011, disminuyeron 6 meses después, el 10,5 % de los infantes desarrollaron estrés postraumático y menos del 25 %, alguna alteración mental 45,60. En el 2010, una vez finalizó el conflicto armado en Gulu, norte de Uganda, 205 adolescentes presentaron diferentes tipos de alteraciones cognitivas: pensamiento recurrente de acercamiento a la muerte, soñar con la muerte de otros, inseguridad frente a los ataques y represalias, entre otros. El 57 % de ellos reportaba síntomas incluso cuatro años después de finalizado el conflicto 58. Entre los infantes refugiados, se reportaron tasas de ansiedad del 35 al 87 % cuando ya habían sido alejados del conflicto 73. Se observó que la prevalencia de síntomas aumentaba si las experiencias se relacionaban con hechos de violencia contra sus padres o familias 58,75.
Por último, en el posconflicto inmediato, se ha podido establecer que el sufrimiento producto de la guerra no se detiene al trasladarse a un sitio más favorable 65 y que, además, hay una probable transmisión de padres a hijos 25,48,65,76,77. En ese sentido, en el estudio de van Ijzendoorn, et al., en los descendientes infantes y adolescentes de personas que participaron en la II Guerra Mundial, se encontró una menor adaptación al trauma, y psicopatologías producto de las relaciones con los padres y con factores histórico-contextuales 48. La persistencia de los efectos negativos se observa asimismo en un estudio en África en el cual se evidenció que, una vez cesaron los conflictos, los excombatientes, especialmente adolescentes, eran más proclives a experiencias extremas de hostilidad y ansiedad, y mostraban un deterioro progresivo de la resiliencia 58.
En consonancia con las variaciones en el curso clínico, en diferentes estudios consultados se detectaron procesos de afrontamiento, como resolución de problemas, descarga emocional y búsqueda de apoyo social, relacionados con la disminución de la sintomatología y la resiliencia, definida esta como el mecanismo para amortiguar los efectos del trauma mediante el sentido de agencia, el ajuste emocional, la inteligencia social y la empatía 35,49,59,78,79. Los factores protectores sumados a la resiliencia, como la disposición individual y de la familia (apoyo y acompañamiento) y el soporte social (pares, escuela y comunidad), facilitaron a los infantes y adolescentes sobreponerse rápidamente 35,49.
En el posconflicto también se ha observado que, conforme pasa el tiempo, la población tiende a experimentar estrés por los prejuicios sociales derivados del conflicto armado 76. En algunos estudios esto se correlacionó con adversidades adicionales producto de un ambiente inadecuado y propiciador de otros eventos traumáticos con la consecuente disminución de la capacidad para mitigarlos 65,76. Davis, et al., mencionan que los niños inmersos en un ambiente protector, especialmente quienes logran reestablecer lazos afectivos con algún miembro de su familia, tienen mejores resultados en el tratamiento de las consecuencias mentales y sociales 69.
Consecuencias psicosociales
Entre las consecuencias psicosociales, las dificultades en la construcción de la identidad y subjetividad fueron las más relevantes en los estudios revisados, por su papel en el proceso de identificación como miembro de una sociedad y el cumplimiento de una serie de normas sociales 39,49,56.
En diversos estudios se evidenció una mayor vulnerabilidad en niños y adolescentes con exposición a la explotación sexual y el consumo de sustancias psicoactivas 11,38,49,78,80. Esta vulnerabilidad se asoció con la tendencia a asumir roles adultos prematuros de tipo laboral, administración del dinero y adopción de decisiones 26,32,56,75,81. Dichas actividades se asociaron con particularidades del desarrollo de la moralidad en niños de 6 a 11 años, específicamente con la posibilidad de tomar decisiones que justifiquen o no el conflicto armado 9,21,74. Además, se plantea que una moralidad favorable a los conflictos armados entraña el peligro real de que estas personas conformen o se unan a pandillas o grupos delincuenciales, con el fin de justificar comportamientos violentos 49,77.
Otros resultados psicosociales relevantes son los asociados con la educación y los procesos cognitivos. En el aspecto educativo, se encontraron problemáticas en el rendimiento escolar y dificultades de aprendizaje 47,51,60,61,80. Entre las consecuencias graves de tipo cognitivo, se resaltan las relacionadas con la malnutrición 38,44,47,49,61,82, y el compromiso de las funciones cognitivas básicas (memoria, atención y concentración, sensación y percepción) y las superiores (pensamiento, conciencia y razonamiento) 42,60,61,80,82.
Por último, se encontró que el entorno social y familiar tuvo un efecto mediador en el proceso de afrontamiento de las experiencias traumáticas en los infantes, en su capacidad de sobreponerse a ellas y en algunos resultados psicosociales 31-33,57,60,68,83. También, se señalaron adversidades como la pobreza, la separación familiar y las actitudes de racismo, las cuales favorecieron la permanencia de la sintomatología 33,40,52. Por otro lado, los problemas relativos al apoyo y la estructura social parecen influir en el aumento de los intentos de suicidio, los comportamientos perturbadores y los episodios disociativos en adolescentes 31,40. Anagnostopoulos, et al., señalaron que el desarrollo personal y social se veía afectado por la exposición a los conflictos armados y a inseguridades internas que obstaculizan la conexión social 40. Por último, Neal, et al., registraron un aumento de los matrimonios precoces producto del conflicto armado, así como de prácticas culturales en respuesta al colapso de la cohesión comunitaria 62.
Discusión
Esta revisión proporciona una síntesis de la evidencia en torno a las consecuencias de los conflictos armados en la salud mental de la población infantil y adolescente a lo largo de sus distintos momentos, así como de procesos y contextos mediadores de los efectos negativos y mecanismos de resiliencia que revisten importancia en el campo de las intervenciones individuales y colectivas en este tipo de población.
Los estudios incluidos en esta revisión coinciden en que las consecuencias en la salud mental se derivan de la interacción de un conjunto de variables y afectaciones que pueden enmarcarse en un síndrome o trastorno específico según las alteraciones afectivas, cognitivas o conductuales predominantes en un momento dado.
Cabe resaltar que predominó la descripción de consecuencias negativas del espectro de la depresión, la ansiedad y los trastornos postraumáticos a lo largo de los distintos momentos del periodo previo al conflicto, el conflicto como tal y el posconflicto, independientemente de que los estudios consultados se llevaron a cabo en contextos y temporalidades tan disímiles como los conflictos armados vividos en Oriente Medio durante la década de 1990 69, el conflicto palestino-israelí 16, los conflictos de Somalia, Sudán, Etiopía, Kosovo, Bosnia y Albania 55, el conflicto de Kuwait 74, la Segunda Guerra Mundial 84, o el de Sierra Leona 85, entre otros, pues a pesar de las particularidades de cada conflicto y la exposición específica de los niños o adolescentes a ciertos actos de guerra, son determinantes de la mayor o menor incidencia de cierto tipo de sintomatologías.
Hoy se sabe que la intensidad, la brusquedad y la duración de los conflictos armados están asociadas con la aparición de la psicopatología 14,25,46. Estos hallazgos son consistentes con revisiones previas que han señalado la relación entre una exposición mayor a eventos traumáticos durante las etapas tempranas del ciclo vital y la presencia de síntomas más graves, especialmente de tipo afectivo 86,87.
La superposición de espectros sintomáticos de condiciones de salud mental evidenciada en esta revisión, concuerda con la amplitud y la diversidad de los problemas de salud mental en infantes y adolescentes dadas las particularidades evolutivas de esta población, las cuales pueden abordarse a partir de su manifestación externa (oposicionismo, agresividad, hiperactividad, consumo de sustancias psicoactivas, comportamiento delictivo) o interna (ausencia de motivación, tristeza, ideación suicida, desesperanza, temores) 87.
En cuanto al momento temporal del conflicto, las primeras afectaciones se relacionan principalmente con la salud física, tanto por las limitaciones funcionales que resultan de la incapacidad de cuidarse por sí mismos 87, como por la somatización de la ansiedad asociada con la percepción de amenaza y la exposición a escenarios de violencia 88, en tanto que las consecuencias a largo plazo, una vez finalizado el conflicto, se relacionan más con depresión, dificultades de regulación emocional y problemas de conducta 23,87. Los síntomas agudos del espectro postraumático y de ansiedad descritos en los estudios revisados, se relacionaron con alteraciones en la reactividad al estrés mediadas por reacciones hormonales del eje hipotalámico-hipofisario-suprarrenal, evaluadas mediante la medición del cortisol basal y otras hormonas 89. Estas alteraciones, documentadas en una cohorte de infantes expuestos a experiencias de guerra y en adultos separados de sus padres en la infancia durante la Segunda Guerra Mundial, podrían explicar la asociación entre el desarrollo de problemas afectivos y las experiencias de separación forzada de los padres que se reporta en los estudios incluidos en la presente revisión 90,91.
Ante la heterogeneidad de problemas de salud mental y biopsicosocial encontrada, vale la pena profundizar en otros factores potencialmente causales, como el grado de participación y el tipo de victimización en el conflicto armado, así como la pérdida de la estabilidad de la red comunitaria 46. En este sentido, en la presente revisión se evidencian las complejidades de infantes y adolescentes refugiados, un grupo con mayor riesgo de afectación debido a los extremos de estrés a los cuales se enfrentan en todos los momentos de un conflicto armado 41,75, así como la necesidad de abandonar el país de origen, desplazarse a otro y tener que adaptarse en él 30,34,75.
En cuanto a los niños y adolescentes combatientes, se destacan las condiciones de explotación y adoctrinamiento basadas en dimensiones económicas, sociales y políticas 23,49,58,74. Las situaciones de violencia sexual y otras consecuencias negativas en salud sexual y reproductiva, se documentan en los estudios sobre conflictos armados en algunas regiones geográficas, los cuales señalan cómo las afectaciones en la salud mental de los cuidadores aumentan el riesgo de este tipo de victimización que, como es sabido, también incrementa el riesgo de desarrollar psicopatologías a corto y largo plazo 89, sin contar con las consecuencias de estas experiencias en el desarrollo psicosocial, moral y en la construcción de identidad 27,29,49.
En Colombia, un estudio del Instituto Colombiano de Bienestar Familiar (ICBF) sobre el estado psicosocial de niños y adolescentes afectados por diferentes hechos de violencia en el marco del conflicto armado, guarda relación con los hallazgos de la presente revisión, ya que, entre los niños desmovilizados o excombatientes, se encontró una afectación significativa en la autoestima y el bienestar subjetivo acompañada por la incapacidad de sentir alegría y felicidad, la aparición de conductas agresivas y un comportamiento transgresor de la normatividad, en tanto que en los desplazados, es decir, quienes han sido obligados a dejar su hogar y su red de apoyo debido a los enfrentamientos armados, se encontraron problemas sociales, preocupaciones por la muerte y dificultad en el manejo de las emociones 88.
Una limitación de este estudio fue la amplitud y la cantidad de la información revisada. Sin embargo, constituye un aporte relevante y actualizado que ilustra la necesidad de sintetizar los resultados obtenidos en diferentes estudios a lo largo del tiempo. Otra limitación es que la mayoría de las revisiones incluidas eran de tipo narrativo, lo que resta validez a los hallazgos. Los estudios primarios de las revisiones sistemáticas fueron, en un porcentaje importante, series de casos o estudios de corte transversal, diseños que no permiten establecer una relación de causalidad entre las experiencias de trauma directo debidas a los conflictos armados, y el desarrollo de las alteraciones psicológicas y los trastornos psiquiátricos detectados, ya que no se puede establecer la presencia de factores de riesgo previos a la exposición al conflicto armado, como malnutrición y otras complicaciones perinatales que inciden en el desarrollo cerebral. En muchos países, una proporción importante de los niños y adolescentes que se vinculan a los grupos armados en un conflicto han vivido previamente en condiciones de precariedad relacionadas con complicaciones en la salud perinatal, o han experimentado situaciones traumáticas en sus hogares 89. En el estudio del ICBF realizado en Colombia, se reportaron factores previos al hecho de que los victimiza, como violencia intrafamiliar, maltrato infantil, abuso sexual, desigualdad, inequidad, discriminación y exclusión social 88.
Es importante señalar la variedad de escalas y criterios diagnósticos empleados en la literatura revisada 25,45,46,50. Si bien el objetivo del presente estudio no consistía en evaluar los instrumentos y criterios diagnósticos, Jensen, et al., mencionan la necesidad de contemplar la naturaleza de los factores estresantes, daños reales y particularidades de los contextos culturales y geopolíticos para poder llegar a un diagnóstico válido 50. Asimismo, Elbedour, et al., describen la cultura como el macrosistema influyente en las respuestas individuales 25. Todos estos criterios y evaluaciones son muy diferentes unos de otros, lo cual aumenta la heterogeneidad de los resultados y dificulta su reproducibilidad 15,92.
Pese a lo anterior, se evidencia un avance en los estudios en cuanto a la evaluación de problemas de salud mental diferentes al trastorno de estrés postraumático 15, lo que se articula con el enfoque de otras revisiones de la literatura sobre infantes y adolescentes víctimas de conflictos armados 23,87,93. Sin embargo, llama la atención la escasez de estudios enfocados en otros trastornos mentales, como los del espectro psicótico 15,31.
En cuanto al curso clínico, la información es diversa 8,15,75. La duración de los síntomas es controversial, ya que depende de las oportunidades en el medio, la cultura y otros factores contextuales 74. En conclusión, existe una limitación para la generalización de los resultados debida a los aspectos geopolíticos de las poblaciones estudiadas. Por ejemplo, en el caso de la población de refugiados, los estudios se referían en su mayoría al conflicto armado en Oriente Medio 34,56,73.
Los resultados de los estudios en población infantil se relacionan estrechamente con las investigaciones sobre los efectos en la salud mental de los adultos, tanto de quienes fueron víctimas de conflictos en su vida adulta, como de quienes lo fueron durante su niñez y adolescencia, y cuyo malestar se mantiene. En este sentido, algunas revisiones del tema evidencian que los adultos expuestos a contextos de guerra durante etapas tempranas de su vida son más propensos a resolver disputas familiares con violencia, y son más proclives al abuso y la negligencia infantil 94. Asimismo, se observó una correlación entre el estado de salud mental de los adultos y el de niños y adolescentes, es decir, el entorno familiar y la respuesta de los padres a las situaciones traumáticas influyen de manera significativa en las estrategias de afrontamiento de sus hijos y, en general, en su bienestar 16.
Por otro lado, entre los resultados más relevantes se encuentran las consecuencias relacionadas con el desarrollo psicosocial, que se manifiestan en diferentes áreas, como roles forzados 56,75,81, bajo desempeño educativo 51,61,80, problemas cognitivos a largo plazo 47,49,61,82 e influencias de los contextos de pobreza y discriminación, entre otros 33,40,52. Las consecuencias psicosociales se han descrito en diversos estudios, sin embargo, no se ha examinado el cambio en el tiempo y la posible relación con afectaciones en otras áreas del desarrollo.
Una de las fortalezas de esta investigación fue la revisión extensa y detallada de los estudios en diferentes bases de datos para recoger la mayor cantidad de información posible, así como la eventual aplicación de esta síntesis en el campo de la prevención y la mitigación de las afectaciones. Del abanico de consecuencias potenciales de los conflictos armados en la salud mental de infantes y adolescentes, se desprende la necesidad de una aproximación integral, con enfoques complementarios de intervención, que confluyan en el recurso a diferentes profesiones de la salud y las ciencias sociales. Uno de los enfoques que enriquece la comprensión de los conflictos armados y sus consecuencias en la salud mental en este tipo de población, son las intervenciones socioculturales y comunitarias 33,40,52. En este sentido, otras investigaciones han hecho énfasis en la necesidad de que los programas de prevención y el acceso a profesionales de salud mental se gestionen según los grados y tipos de exposición al conflicto armado 93, y que la atención psicosocial esté focalizada en las necesidades específicas de la población teniendo en cuenta variables como etnia, edad y origen 88.
Debe resaltarse también que la salud mental de los cuidadores es un factor de suma importancia, debido a su relación con el posible desarrollo de problemas en infantes y adolescentes 94, lo que resalta el efecto sistémico de los conflictos armados en la salud mental y el desarrollo biopsicosocial, es decir, con los efectos individuales y la ruptura de las redes de apoyo social, lo que se agrava con la falta de acceso a los servicios de salud esenciales. De ello se desprende la necesidad de implementar intervenciones con un enfoque sistémico que transcienda la dimensión clínica y psicopatológica, y den respuesta a los problemas de salud individual y a la diversidad de problemas sociales, educativos y económicos causados por los conflictos armados 95,96.
En futuros estudios se recomienda usar el diseño longitudinal y hacer evaluaciones confiables con metodología cualitativa y cuantitativa que permitan superar las limitaciones en la recolección de la información y conocer las magnitudes del efecto en el tiempo 8, así como examinar la relación entre determinado tipo de experiencias de violencia y el riesgo de desarrollar afectaciones específicas en la salud mental. Dada la complejidad del tema, es necesario un mayor rigor metodológico en los estudios para obtener resultados válidos, no solo en términos de psicopatología, sino también, en los factores protectores y de resiliencia 15,92.
Referencias
Heidelberg Institute for International Conflict Research. Conflict Barometer 2019. Fecha de consulta: 8 de febrero de 2020. Disponible en: Disponible en: https://hiik.de/conflict-barometer/current-version/?lang=en
English J. World has failed to protect children in conflict in 2018: UNICEF. Fecha de consulta: 5 de enero de 2020. Disponible en: Disponible en: https://www.unicef.org/press-releases/world-has-failed-protect-children-conflict-2018-unicef
Inter-Agency Standing Committee. Guía del IASC sobre salud mental y apoyo psicosocial en situaciones de emergencia humanitarias y catástrofes. Ginebra: IASC; 2007.
Rodríguez J, De La Torre A, Miranda CT. La salud mental en situaciones de conflicto armado. Biomédica. 2002;22:337-46. https://doi.org/10.7705/biomedica.v22iSupp2.1183
Miller KE, Rasmussen A. War exposure, daily stressors, and mental health in conflict and post-conflict settings: Bridging the divide between trauma-focused and psychosocial frameworks. Soc Sci Med. 2010;70:7-16. https://doi.org/10.1016/j.socscimed.2009.09.029
Betancourt TS, Khan KT. The mental health of children affected by armed conflict: Protective processes and pathways to resilience. Int Rev Psychiatry. 2008;20:317-28. https://doi.org/10.1080/09540260802090363
Galderisi S, Heinz A, Kastrup M, Beezhold J, Sartorius N. Toward a new definition of mental health. World Psychiatry. 2015;14:231-3. https://doi.org/10.1002/wps.20231
Tol WA, Song S, Jordans MJD. Annual research review: Resilience and mental health in children and adolescents living in areas of armed conflict -a systematic review of findings in low-and middle-income countries. J Child Psychol Psychiatry. 2013;54:445-60. https://doi.org/10.1111/jcpp.12053
Brown FL, de Graaff AM, Annan J, Betancourt TS. Annual research review: Breaking cycles of violence - a systematic review and common practice elements analysis of psychosocial interventions for children and youth affected by armed conflict. J Child Psychol Psychiatry. 2017;58:507-24. https://doi.org/10.1111/jcpp.12671
Masten AS. Global perspectives on resilience in children and youth. Child Dev. 2014;85:6-20. https://doi.org/10.1111/cdev.12205
Lustig SL, Kia-Keating M, Knight WG, Geltman P, Ellis H, Kinzie JD, et al. Review of child and adolescent refugee mental health. J Am Acad Child Adolesc Psychiatry. 2004;43:24-36. https://doi.org/10.1097/00004583-200401000-00012
Uprooted U. The growing crisis for refugee and migrant children. New York: UNICEF; 2016. p. 17-36.
UNHCR. Trends at a glance, 2018 review. Fecha de consulta: 10 de enero de 2020. Disponible en: Disponible en: https://reliefweb.int/report/world/trends-glance-2018-review
Reed R V, Fazel M, Jones L, Panter-Brick C, Stein A. Mental health of displaced and refugee children resettled in low-income and middle-income countries: Risk and protective factors. Lancet. 2012;379:250-65. https://doi.org/10.1016/S0140-6736(11)60050-0
Attanayake V, McKay R, Joffres M, Singh S, Burkle F, Mills E. Prevalence of mental disorders among children exposed to war: A systematic review of 7,920 children. Med Confl Surviv. 2009;25:4-19. https://doi.org/10.1080/13623690802568913
Slone M, Mann S. Effects of war, terrorism and armed conflict on young children: A systematic review. Child Psychiatry Hum Dev. 2016;47:950-65. https://doi.org/10.1007/s10578-016-0626-7
Dimitry L. A systematic review on the mental health of children and adolescents in areas of armed conflict in the Middle East. Child Care Health Dev. 2012;38:153-61. https://doi.org/10.1111/j.1365-2214.2011.01246.x
Fazel M, Wheeler J, Danesh J. Prevalence of serious mental disorder in 7000 refugees resettled in western countries: A systematic review. Lancet. 2005;365:1309-14. https://doi.org/10.1016/S0140-6736(05)61027-6
Higgins JPT, Green S. Cochrane Handbook for Systematic Reviews of Interventions Version 5.1.0 (updated March 2011). The Cochrane Collaboration, 2011. Fecha de consulta: 11 de diciembre de 2019. Disponible en: Disponible en: http://www.cochrane-handbook.org
Moher D, Liberati A, Tetzlaff J, Altman DG, Group P. Preferred reporting items for systematic reviews and meta-analyses: The PRISMA statement. PLoS Med. 2009;6:e1000097. https://doi.org/10.1371/journal.pmed.1000097
Gibson K. Children in political violence. Soc Sci Med. 1989;28:659-67. https://doi.org/10.1016/0277-9536(89)90213-x
Fajardo-Mayo MA, Ramírez-Lozano MP, Suescún V, Isabel M, Ospina-Alvarado MC. Más allá de la victimización de niñas y niños en contextos de conflicto armado: potenciales para la construcción de paz. Univ Psychol. 2018;17:90-103. https://doi.org/10.11144/Javeriana.upsy17-1.mavn
Shenoda S, Kadir A, Pitterman S, Goldhagen J, Section on International Child Health. The effects of armed conflict on children. Pediatrics. 2018;142: e20182585. https://doi.org/10.1542/peds.2018-2585
Morris J, van Ommeren M, Belfer M, Saxena S, Saraceno B. Children and the Sphere standard on mental and social aspects of health. Disasters. 2007;31:71-90. https://doi.org/10.1111/j.1467-7717.2007.00341.x
Elbedour S, ten Bensel R, Bastien DT. Ecological integrated model of children of war: Individual and social psychology. Child Abus Negl. 1993;17:805-19. https://doi.org/10.1016/s0145-2134(08)80011-7
Hernández-Barrera A, Restrepo-Espinosa M. Salud mental en niños en condición de desplazamiento en Colombia y su incidencia en políticas públicas. Bogotá, D.C.: Universidad del Rosario; 2011. p. 1-40. Fecha de consulta: 8 de febrero de 2020. Disponible en: Disponible en: http://repository.urosario.edu.co/bitstream/handle/10336/2693/1026259749-2011.pdf?sequence=1&isAllowed=y
Yahav R. Exposure of children to war and terrorism: A review. J Child Adolesc Trauma. 2011;4:90-108. https://doi.org/10.1080/19361521.2011.577395
Werner EE. Children and war: Risk, resilience, and recovery. Dev Psychopathol. 2012;24:553-8. https://doi.org/10.1017/S0954579412000156
Hassan G, Ventevogel P, Jefee-Bahloul H, Barkil-Oteo A, Kirmayer LJ. Mental health and psychosocial wellbeing of Syrians affected by armed conflict. Epidemiol Psychiatr Sci. 2016;25:129-41. https://doi.org/10.1017/S2045796016000044
Pacione L, Measham T, Rousseau C. Refugee children: Mental health and effective interventions. Curr Psychiatry Rep. 2013;15:341. https://doi.org/10.1007/s11920-012-0341-4
Rousseau C. The mental health of refugee children. Transcult Psychiatry. 1995;32:299-331. https://doi.org/10.1177/136346159503200304
Agazio J, Goodman P, Padden DL. Impact of deployment on military families. Annu Rev Nurs Res. 2014;32:109-33. https://doi.org/10.1891/0739-6686.32.109
Berman H. Children and war: Current understandings and future directions. Public Health Nurs. 2001;18:243-52. https://doi.org/10.1046/j.1525-1446.2001.00243.x
Henley J, Robinson J. Mental health issues among refugee children and adolescents. Clin Psychol. 2011;15:51-62. https://doi.org/10.1111/j.1742-9552.2011.00024.x
Sleijpen M, Boeije HR, Kleber RJ, Mooren T. Between power and powerlessness: A meta-ethnography of sources of resilience in young refugees. Ethn Health. 2016;21:158-80. https://doi.org/10.1080/13557858.2015.1044946
Bohleber W. Remembrance and historicization: The transformation of individual and collective trauma and its transgenerational consequences. Adolesc Psychiatry. 2012;2:363-8. https://doi.org/10.2174/2210676611202040363
Betancourt TS, Meyers-Ohki SE, Charrow AP, Tol WA. Interventions for children affected by war: An ecological perspective on psychosocial support and mental health care. Harv Rev Psychiatry. 2013;21:70-91. https://doi.org/10.1097/HRP.0b013e318283bf8f
Prasad AN, Prasad PL. Children in conflict zones. Med J Armed Forces India. 2009;65:166-9. https://doi.org/10.1016/S0377-1237(09)80134-2
Torrado M, Camargo M, Pineda N, Bejarano D. Estado del arte sobre primera infancia en el conflicto. En: Mejía A, editor. Colombia: huellas del conflicto en la primera infancia. Bogotá: Revista Número Ediciones. 2009. p. 31-53.
Anagnostopoulos DC, Giannakopoulos G, Christodoulou NG. The synergy of the refugee crisis and the financial crisis in Greece: Impact on mental health. Int J Soc Psychiatry. 2017;63:352-8. https://doi.org/10.1177/0020764017700444
Ehntholt KA, Yule W. Practitioner review: Assessment and treatment of refugee children and adolescents who have experienced war-related trauma. J Child Psychol Psychiatry Allied Discip. 2006;47:1197-210. https://doi.org/10.1111/j.1469-7610.2006.01638.x
Qouta S, Punamáki R-L, El Sarraj E. Child development and family mental health in war and military violence: The Palestinian experience. Int J Behav Dev. 2008;32:310-21. https://doi. org/10.1177/0165025408090973
DeRanieri JT, Clements PT, Clark K, Kuhn DW, Manno MS. War, terrorism, and children. J Sch Nurs. 2004;20:69-75. https://doi.org/10.1177/10598405040200020301
Mandalakas A. The greatest impact of war and conflict. Ambul Child Heal. 2001;7:97-103.
Pfefferbaum B, Pfefferbaum RL, Gurwitch RH, Nagumalli S, Brandt EN, Robertson MJ, et al. Children's response to terrorism: A critical review of the literature. Curr Psychiatry Rep. 2003;5:95-100. https://doi.org/10.1007/s11920-003-0025-1
Williams R. The psychosocial consequences for children and young people who are exposed to terrorism, war, conflict and natural disasters. Curr Opin Psychiatry. 2006;19:337-49. https://doi.org/10.1097/01.yco.0000228751.85828.c1
Williams R. The psychosocial consequences for children of mass violence, terrorism and disasters. Int Rev Psychiatry. 2007;19:263-77. https://doi.org/10.1080/09540260701349480
van Ijzendoorn MH, Bakermans-Kranenburg MJ, Sagi-Schwartz A. Are children of holocaust survivors less well-adapted? A meta-analytic investigation of secondary traumatization. J Trauma Stress. 2003;16:459-69. https://doi.org/10.1023/A:1025706427300
Crowley C. The mental health needs of refugee children: A review of literature and implications for nurse practitioners. J Am Acad Nurse Pract. 2009;21:322-31. https://doi.org/10.1111/j.1745-7599.2009.00413.x
Jensen PS, Shaw J. Children as victims of war: Current knowledge and future research needs. J Am Acad Child Adolesc Psychiatry. 1993;32:697-708. https://doi.org/10.1097/00004583-199307000-00001
Foster H, Brooks-Gunn J. Children's exposure to community and war violence and mental health in four African countries. Soc Sci Med. 2015;146:292-9. https://doi.org/10.1016/j.socscimed.2015.10.020
Miller KE, Jordans MJD. Determinants of children's mental health in war-torn settings: Translating research into action. Curr Psychiatry Rep. 2016;18:58. https://doi.org/10.1007/s11920-016-0692-3
Persson TJ, Rousseau C. School-based interventions for minors in war-exposed countries: A review of targeted and general programmes. Torture. 2009;19:88-101.
Steel Z, Chey T, Silove D, Marnane C, Bryant RA, van Ommeren M. Association of torture and other potentially traumatic events with mental health outcomes among populations exposed to mass conflict and displacement: A systematic review and meta-analysis. JAMA. 2009;302:537-49. https://doi.org/10.1001/jama.2009.1132
Bronstein I, Montgomery P. Psychological distress in refugee children: A systematic review. Clin Child Fam Psychol Rev. 2011;14:44-56. Review and meta-analysis. JAMA. 2009;302:537-49. https://doi.org/10.1007/s10567-010-0081-0
Fazel M, Reed R V, Panter-Brick C, Stein A. Mental health of displaced and refugee children resettled in high-income countries: Risk and protective factors. Lancet. 2012;379:266-82. https://doi.org/10.1016/S0140-6736(11)60051-2
Betancourt TS, Borisova I, Williams TP, Meyers-Ohki SE, Rubin-Smith JE, Annan J, et al. Psychosocial adjustment and mental health in former child soldiers-systematic review of the literature and recommendations for future research. J Child Psychol Psychiatry. 2013;54:17-36. https://doi.org/10.1111/j.1469-7610.2012.02620.x
Drury J, Williams R. Children and young people who are refugees, internally displaced persons or survivors or perpetrators of war, mass violence and terrorism. Curr Opin Psychiatry. 2012;25:277-84. https://doi.org/10.1097/YCO.0b013e328353eea6
Saltzman LY, Solomyak L, Pat-Horenczyk R. Addressing the needs of children and youth in the context of war and terrorism: The technological frontier. Curr Psychiatry Rep. 2017;19:30. https://doi.org/10.1007/s11920-017-0786-6
Rousseau C, Jamil U, Bhui K, Boudjarane M. Consequences of 9/11 and the war on terror on children's and young adult's mental health: A systematic review of the past 10 years. Clin Child Psychol Psychiatry. 2013;20:173-93. https://doi.org/10.1177/1359104513503354
Rosshandler Y, Hall BJ, Canetti D. An application of an ecological framework to understand risk factors of PTSD due to prolonged conflict exposure: Israeli and Palestinian adolescents in the line of fire. Psychol Trauma. 2016;8:641-8. https://doi.org/10.1037/tra0000124
Neal S, Stone N, Ingham R. The impact of armed conflict on adolescent transitions: A systematic review of quantitative research on age of sexual debut, first marriage and first birth in young women under the age of 20 years. BMC Public Health. 2016;16:225. https://doi.org/10.1186/s12889-016-2868-5
Lustig SL, Tennakoon L. Testimonials, narratives, stories, and drawings: Child refugees as witnesses. Child Adolesc Psychiatr Clin N Am. 2008;17:569-84. https://doi.org/10.1016/j.chc.2008.02.001
Montgomery E. Trauma, exile and mental health in young refugees. Acta Psychiatr Scand. 2011;124:1-46. https://doi.org/10.1111/j.1600-0447.2011.01740.x
Hoven CW, Duarte CS, Mandell DJ. Children's mental health after disasters: The impact of the World Trade Center attack. Curr Psychiatry Rep. 2003;5:101-7. https://doi.org/10.1007/s11920-003-0026-0
Fu C, Underwood C. A meta-review of school-based disaster interventions for child and adolescent survivors. J Child Adolesc Ment Health. 2015;27:161-71. https://doi.org/10.2989/17280583.2015.1117978
Forman-Hoffman VL, Zolotor AJ, McKeeman JL, Blanco R, Knauer SR, Lloyd SW, et al. Comparative effectiveness of interventions for children exposed to nonrelational traumatic events. Pediatrics. 2013;131:526-39. https://doi.org/10.1542/peds.2012-3846
Dekel R, Goldblatt H. Is there intergenerational transmission of trauma? The case of combat veterans' children. Am J Orthopsychiatry. 2008;78:281-9. https://doi.org/110.1037/a0013955
Davis L, Siegel LJ. Posttraumatic stress disorder in children and adolescents: A review and analysis. Clin Child Fam Psychol Rev. 2000;3:135-54. https://doi.org/10.1023/a:1009564724720
Jordans MJD, Tol WA, Komproe IH, De Jong JVTM. Systematic review of evidence and treatment approaches: Psychosocial and mental health care for children in war. Child Adolesc Ment Health. 2009;14:2-14. https://doi.org/10.1111/j.1475-3588.2008.00515.x
Neuner F, Catani C, Ruf M, Schauer E, Schauer M, Elbert T. Narrative exposure therapy for the treatment of traumatized children and adolescents (KidNET): From neurocognitive theory to field intervention. Child Adolesc Psychiatr Clin N Am. 2008;17:641-64. https://doi.org/10.1016/j.chc.2008.03.001
Moss WJ, Ramakrishnan M, Storms D, Siegle AH, Weiss WM, Lejnev I, et al. Child health in complex emergencies. Bull World Health Organ. 2006;84:58-64. https://doi.org/10.2471/blt.04.019570.
Masten AS, Narayan AJ. Child development in the context of disaster, war, and terrorism: Pathways of risk and resilience. Ann Rev Psychol. 2012;63:227-57.
Barenbaum J, Ruchkin V, Schwab-Stone M. The psychosocial aspects of children exposed to war: Practice and policy initiatives. J Child Psychol Psychiatry Allied Discip. 2004;45:41-62. https://doi.org/10.1046/j.0021-9630.2003.00304.x
Fazel M, Stein A. The mental health of refugee children. Arch Dis Child. 2002;87:366-70. https://doi.org/10.1136/adc.875.366
Fox PG, Cowell JM, Montgomery AC. The effects of violence on health and adjustment of Southeast Asian refugee children: An integrative review. Public Health Nurs. 1994;11:195-201. https://doi.org/10.1111/j.1525-1446.1994.tb00401.x
Pine DS, Costello J, Masten A. Trauma, proximity, and developmental psychopathology: The effects of war and terrorism on children. Neuropsychopharmacology. 2005;30:1781-92. https://doi.org/10.1038/sj.npp.1300814
Summerfield D. Childhood, war, refugeedom and 'trauma': Three core questions for mental health professionals. Transcult Psychiatry. 2000;37:417-33. https://doi.org/10.1177/136346150003700308
Peltonen K, Punamáki RL. Preventive interventions among children exposed to trauma of armed conflict: A literature review. Aggress Behav. 2010;36:95-116. https://doi.org/110.1002/ab.20334
Shaar KH. Post-traumatic stress disorder in adolescents in Lebanon as wars gained in ferocity: A systematic review. J Public Health Res. 2013;2:e17. https://doi.org/10.4081/jphr.2013.e17
White CJ, De Burgh HT, Fear NT, Iversen AC. The impact of deployment to Iraq or Afghanistan on military children: A review of the literature. Int Rev Psychiatry. 2011;23:210-7. https://doi.org/10.3109/09540261.2011.560143
Stough LM, Ducy EM, Kang D. Addressing the needs of children with disabilities experiencing disaster or terrorism. Curr Psychiatry Rep. 2017;19:24. https://doi.org/10.1007/s11920-017-0776-8
Sullivan PM. Violence exposure among children with disabilities. Clin Child Fam Psychol Rev. 2009;12:196-216. https://doi.org/10.1007/s10567-009-0056-1
Shaw JA. Children exposed to war/terrorism. Clin Child Fam Psychol Rev. 2003;6:237-46.
Betancourt TS, Newnham EA, McBain R, Brennan RT. Post-traumatic stress symptoms among former child soldiers in Sierra Leone: follow-up study. Br J Psychiatry. 2013;203:196-202.
Singhal S. Early life shocks and mental health: The long-term effect of war. J Dev Econ. 2018;141:102244. https://doi.org/10.1016/j.jdeveco.2018.06.002
Orrnert A. Implications of not addressing mental health and psychosocial support (MHPSS ) needs in conflict situations. Brighton, UK: Institute of Development Studies; 2019. p. 1-20.
Instituto Colombiano de Bienestar Familiar. Estado psicosocial de los niños, niñas y adolescentes: una investigación de consecuencias, impactos y afectaciones por hecho victimizante con enfoque diferencial en el contexto del conflicto armado colombiano. Bogotá: ICBF; 2014. p. 15-28.
Shenoda S, Kadir A, Pitterman S, Goldhagen J, Section on International Child Health. The effects of armed conflict on children. Pediatrics. 2018;142:e20182585. https://doi.org/10.1542/peds.2018-2585
Pesonen A-K, Ráikkónen K, Feldt K, Heinonen K, Osmond C, Phillips DIW, et al. Childhood separation experience predicts HPA axis hormonal responses in late adulthood: A natural experiment of World War II. Psychoneuroendocrinology. 2010;35:758-67. https://doi.org/10.1016/j.psyneuen.2009.10.017
Feldman R, Vengrober A, Eidelman-Rothman M, Zagoory-Sharon O. Stress reactivity in war-exposed young children with and without posttraumatic stress disorder: Relations to maternal stress hormones, parenting, and child emotionality and regulation. Dev Psychopathol. 2013;25:943-55. https://doi.org/10.1017/S0954579413000291
Jordans MJD, Pigott H, Tol WA. Interventions for children affected by armed conflict: A systematic review of mental health and psychosocial support in low- and middle-income countries. Curr Psychiatry Rep. 2016;18:9. https://doi.org/10.1007/s11920-015-0648-z
Puentes RC, Morad IS, Puentes SRC, Puentes WIC, Badillo CC, Contreras GP De, et al. Depression, anxiety and somatic complaints in Colombian children living in rural communities. Rev Univ Ind Santander Salud. 2013;45:9-19.
Kadir A, Shenoda S, Goldhagen J. Effects of armed conflict on child health and development: A systematic review. PLoS ONE. 2019;14:1-37. https://doi.org/10.1371/journal.pone.0210071
Bell V, Méndez F, Martínez C, Palma PP, Bosch M. Characteristics of the Colombian armed conflict and the mental health of civilians living in active conflict zones. Confl Health. 2012;6:1-8. https://doi.org/10.1186/1752-1505-6-10
Panter-Brick C, Grimon MP, Eggerman M. Caregiver - Child mental health: A prospective study in conflict and refugee settings. J Child Psychol Psychiatry Allied Discip. 2014;55:313-27. https://doi.org/10.1111/jcpp.12167
Archivos suplementarios

Anexo

Notas
Notas de autor
*Correspondencia: Sandra Piñeros-Ortiz, Grupo de Investigación Violencia y Salud, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá, D.C., Colombia Teléfono móvil: (321) 360 6813 seortiz@unal.edu.co
Declaración de intereses