Resumen: En Ecuador la leishmaniasis, está principalmente en áreas rurales. El objetivo del trabajo fue identificar los casos de leishmaniasis cutánea en residentes de zonas no endémicas de Manabí. La edad más afectada fue 45-60 años con lesiones únicas. Se demostró infección en habitantes de comunidades que se mantenían como no endémicas.
Palabras clave:leishmaniasisleishmaniasis,enfermedad endémicaenfermedad endémica,EcuadorEcuador.
Abstract: In Ecuador, leishmaniasis is mainly in rural areas. The objective of the work was to identify cases of cutaneous leishmaniasis in residents of non-endemic areas of Manabi. The most limited age was 45-60 years with unique lesions. Infection was demonstrated in inhabitants of communities that remained as non-endemic.
Keywords: leishmaniasis, endemic diseases, Ecuador.
Comunicación Breve
Estudio preliminar de leishmaniasis cutánea en áreas no endémicas de la zona sur de Manabí, Ecuador
Preliminary study of cutaneous leishmaniasis in non-endemic areas of the southern area of Manabí, Ecuador
Recepción: 27 Agosto 2019
Aprobación: 23 Octubre 2019
Publicación: 02 Noviembre 2019
La leishmaniasis se encuentra entre el grupo de enfermedades producidas por parásitos protozoarios pertenecientes al género Leishmania y transmitida por insectos dípteros de los géneros Phlebotomus (en el Viejo Mundo) y Lutzomyia (en el Nuevo Mundo). Tiene como reservorios a animales domésticos, silvestres y, en algunas ocasiones, al hombre. Clínicamente se manifiesta por la producción de lesiones cutáneas (LC), mucosas (LM) o viscerales (LV) 1.
Esta enfermedad es endémica en 98 países, Colombia junto con Afganistán, Argelia, Brasil, Irán, Siria, Etiopía, Sudán del Norte, Costa Rica y Perú registran el mayor número de casos, representando entre el 70% y el 75% de la incidencia mundial estimada. Anualmente se reportan más de 220.000 casos de LC, aunque esta cifra es mucho menor de la real, entre otras razones, por la búsqueda pasiva de casos, problemas de acceso al diagnóstico y falta de personal de salud en zonas rurales 2.
En Ecuador, según la Dirección Nacional de Vigilancia Epidemiológica en la Gaceta de Enfermedades transmitidas por vectores en su informe de la semana epidemiológica 52/2018, se registraron 1071 casos en todo el país, siendo las provincias más afectadas Pichincha, Santo Domingo de los Tsachilas, Morona Santiago y Esmeraldas 3.
En la provincia de Manabí, se registraron 44 casos de LC hasta la semana epidemiológica 32 del 2019 4, mientras que en el año anterior se detectaron 37 pacientes; donde se contabilizaron casos en Portoviejo, Montecristi y Jipijapa.
La pobreza aumenta el riesgo de leishmaniasis. Las malas condiciones de vivienda y las deficiencias de saneamiento de los hogares pueden promover el desarrollo de los lugares de cría y reposo de los flebótomos y aumentar su acceso a la población humana 5,6.
Los focos de transmisión de la leishmaniasis corresponden a regiones naturales geográficas que por sus características ecológicas, climáticas y altitudinales permiten la presencia de flebótomos. Esto significa que la distribución de casos de leishmaniasis en una determinada área geográfica se superpone a la distribución de los flebótomos potenciales vectores lo que ha podido extenderse de una trasmisión silvestre a una trasmisión peri-urbana y urbana 7.
Por lo anteriormente expuesto se decidió realizar la presente investigación con la finalidad de identificar los casos de leishmaniasis cutánea en zonas no endémicas de la provincia de Manabí.
entre mayo del 2018 y mayo del 2019, se realizó un estudio de tipo transversal y descriptivo.
consistió en la inspección de 25 familias seleccionadas por azar simple; de acuerdo a los criterios de inclusión, residentes del cantón Jipijapa, ubicado al sur de la provincia, en la franja costera del Ecuador, cuya superficie es de 1.420 Km². posee un clima de 20 a 40°C y una altitud media de 200 msnm y una máxima de 400 msnm. Cuenta con 100.000 habitantes, con una Población económicamente activa de 20.561 personas 8. La muestra total seleccionada fue 25 individuos.
se utilizaron criterios de inclusión como: lesión cutánea activa en al menos uno de sus integrantes, definiéndose como caso de leishmaniasis cutánea, aquel paciente que presentara en el examen físico una o más lesiones clínicas activas, o cicatrices compatibles con leishmaniasis, más la prueba diagnóstica positiva (frotis por aposición) y cuyo caso fuese registrado en el Ministerio de Salud Pública.
todos los participantes firmaron el consentimiento informado (no se incluyó en el estudio menores de edad) y proporcionaron la información para el llenado de la ficha de control respectiva, la cual incluyó datos de identificación, epidemiológicos y clínicos de interés; siguiendo los lineamientos establecidos en la Declaración de Helsinki de la Asociación Médica Mundial 9 y el proyecto fue autorizado por la Comisión científica de la Carrera de Laboratorio Clínico de la Facultad de Ciencias de la Salud de la Universidad Estatal del Sur de Manabí.
los datos obtenidos fueron vaciados en una tabla de Excel y transferidos a paquete estadístico SPSS Versión 20.0 para Windows para su análisis a través de la técnica de Chi cuadrado.
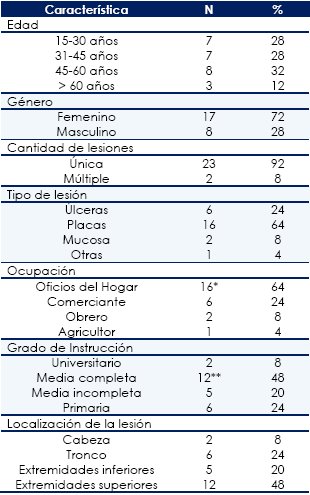
De los 25 individuos evaluados, 18 (72%) fueron del género femenino y 7 (28%) del masculino. La edad osciló entre 21 y 68 años, con una media de 42,6 y una desviación estándar de 14,31 años. El mayor grupo fue el de 45 a 60 años (32%) Del total de personas evaluadas se detectaron 23 (92%) con lesión única y 2 (8%) con lesión múltiple. Por su parte los tipos de lesión estuvieron distribuidas 16 (64%) placa, 6 úlceras (24%) y 2 mucosa (8%); localizadas 2 (8%) en cabeza, 6 (24%) en tronco, 5 (20%) en extremidades inferiores y la mayor cantidad estuvo presentada en extremidades superiores 12 (48%).
Con respecto a la ocupación de los habitantes, se observó que, 16 (64%) realizaban oficios del hogar, mientras los demás estuvieron distribuidos en los siguientes oficios: comerciante (6), obrero (2) y agricultor (1). Se observó diferencia significativa con relación a la ocupación y grado de instrucción (p = 0,003 // p = 0,048 respectivamente). (Tabla 1).
La leishmaniasis una de las enfermedades infecciosas de notificación obligatoria en el país desde 2005. Los resultados acá obtenidos no escapan de la realidad reportada con anterioridad en Ecuador. La enfermedad es endémica en la mayoría de provincias de la región costera del Pacífico como Esmeraldas, Manabí y Guayas, las tierras bajas amazónicas, y algunos valles interandinos de Guaranda, el Triunfo entre otros con un total de 21.805 casos notificados durante 1990-2008. También destacaron que la LC se encontraba dispersa en todos los focos encontrados, mientras que la LMC parece estar restringida a la región amazónica y solo se conoce de un caso no confirmado parasitológicamente de LV, reportado en 1949. Esto sugiere que la enfermedad sigue en aumento en diferentes provincias del país, incluso existen casos en zonas que anteriormente se conocían como no endémicas. 10,11.
Dentro del grupo de edad más afectado se encontró el correspondiente entre 45-60 años con 8 casos (32%), sin embargo, estudios realizados en Perú por Zorilla y cols. 12, señalan, que la edad más afectada fue la de 5 a 9 años; así como otras investigaciones realizadas en Brasil y Colombia, que apoyan el hecho de que la edad de la población afectada con leishmaniasis es menor a la encontrada en el presente estudio 13.
En cuanto al género, De Araujo-Pereira et al, 13 demostraron mayor cantidad de mujeres infectadas con lesiones, igual a los resultados obtenidos en esta investigación, observándose una diferencia significativa al realizarle la prueba estadística; resultado que difiere con otros autores 14,15 donde mencionan, que dentro de los factores de riesgo para adquirir la infección el sexo mayormente afectado es el masculino 14,15.
Al comparar la localización y la cantidad de lesiones con el estudio realizado por Zorilla y cols 12, los datos concuerdan en cuanto a la localización de las lesiones, donde la mayor presencia se encontró en las extremidades superiores, sin embargo, difiere con respecto a la cantidad de lesiones, ya que, se evidenciaron lesiones múltiples y en la población estudiada la mayoría mostraron lesiones únicas.
Autores han señalado los factores de riesgo para la enfermedad precisando que dentro del ciclo selvático de leishmaniasis cutánea se presenta en la interacción humano-vector infectado, principalmente cuando el hombre invade territorios donde cohabitan el vector y los reservorios selváticos que mantienen los focos de transmisión. Esto podría explicar algunos de los factores de riesgo, como la presencia de casos principalmente en varones de edad adulta, con actividades laborales en las cuales deben adentrarse en áreas selváticas húmedas, trabajar en ganadería, agricultura, pesca y permanecer mucho tiempo en el área laboral 16-18.
Como puede observarse todas las actividades anteriormente descritas son dirigidas al sexo masculino, sin embargo, el factor ocupación en esta investigación, fue prevalente para oficios del hogar, seguido por comerciante, obrero y agricultor. Por tanto, el sexo femenino fue el mayormente afectado, además de tratarse de zonas periurbanas hecho que contrasta con el concepto del ciclo selvático que sí es cubierto en su mayoría por personas del sexo masculino 1.
La presente investigación constituye un análisis imprescindible de la situación de salud con respecto a la leishmaniasis cutánea en zonas periurbanas, así como la actuación de la población frente a la leishmaniasis, o la manera de afrontar la leishmaniasis por parte de la población; siendo esto parte del proceso de actualización y adaptación a las condiciones actuales y específicas de la región con el objetivo de mejorar la calidad y seguridad de vida de la población.
Los resultados demuestran la presencia de la infección en comunidades que se mantenían como no endémicas en Ecuador; por lo que es importante seguir con la búsqueda de casos y relacionar con los factores de riesgo que puedan afectar la presencia de este agente en la población y tomar acciones de prevención y control a fin de disminuir la presencia de esta enfermedad.
Correspondencia: Bracho Mora, Angela. E-mail: angelitab60@gmail.com
