Artículo Especial

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
La Medicina basada en la evidencia (1, 2, 3, 4) intenta asentar los principios bioéticos de Tom L. Beauchamp y James F. Childress, (5) quienes reformulan en 1979 los principios básicos de la investigación en el ser humano del Informe Belmont (6) para ser aplicados a la ética asistencial, como el de beneficencia, principio muy unido al de autonomía (basado en la convicción de que el ser humano debe ser libre de todo control exterior y ser respetado en sus decisiones vitales básicas) y el de no maleficencia (que se entiende como la obligación de no hacer daño que perjudique la salud del paciente); pero que descuida otro de los principios básicos como es el de justicia y equidad. (7, 8, 9, 10, 11)
Los análisis de costos y la evaluación económica se han definido como el análisis comparativo de diferentes alternativas en términos de costos y consecuencias o efectos sobre el estado de salud de los individuos. En unos países, la evaluación económica se utiliza de forma sistemática para establecer el precio y financiación de medicamentos y tecnologías sanitarias, y para emitir recomendaciones acerca de su uso, mientras que en otros se utiliza de forma esporádica. (12)
Actualmente, se intenta una atención sanitaria enfocada directamente al problema sanitario concreto con análisis económicos de la actividad asistencial para intentar ofertar una asistencia sanitaria, además de eficaz y efectiva, también eficiente. Se considera la eficacia como la medida del resultado obtenido por una intervención en un problema de salud concreto en condiciones ideales de actuación al compararse con otras alternativas. La eficacia mide la capacidad potencial de una intervención sanitaria para conseguir un resultado positivo sobre un estado de salud. La efectividad es la medida del resultado obtenido por una intervención en un problema de salud concreto, pero ya no en condiciones experimentales e ideales, sino en condiciones habituales de actuación al compararse con otras alternativas generalmente más utilizadas en la práctica clínica. La efectividad mide la capacidad real de la intervención sanitaria para obtener un resultado positivo en el estado de salud de una población. La eficiencia es el resultado obtenido por una intervención en un problema de salud concreto, pero relacionado con un consumo determinado de recursos (costos), es decir, mide la razón existente entre la efectividad y el costo.
De aquí surge un concepto clave, como es el de “costo de oportunidad”, es decir, los resultados que se podrían haber obtenido de haber aplicado los recursos a la mejor alternativa en comparación. Este costo de oportunidad (costo alternativo) es el que pretende valorar la evaluación económica y la Medicina basada en la eficiencia. Otro de los objetivos de una evaluación económica es poder calcular cuál es el costo diferencial, el costo marginal, el costo incremental, los costos variables, el costo por proceso adicional y el punto de equilibrio o umbral de rentabilidad.
Los costos (directos e indirectos) se miden en unidades monetarias, en cambio, los beneficios pueden medirse también en unidades monetarias (análisis costo-beneficio), en unidades naturales (años de vida ganados) o en unidades clínicas habituales (análisis costo-efectividad) o en años de vida ganados con calidad de vida (análisis costo-utilidad).
Una forma de determinar la eficiencia de una opción en sí misma es mediante el análisis costo-beneficio; por ello, se han ideado formas de dar un valor monetario a los resultados sobre la salud que se miden en el análisis costo-efectividad o costo-utilidad y son, principalmente, la disponibilidad para pagar y la capacidad productiva de los individuos.
Como los costos y los beneficios que se producen en diferentes momentos no son comparables, ya que los costos futuros son preferibles a costos de la misma cuantía en el presente, y ante beneficios de igual cuantía son preferibles los presentes que los futuros, este problema se soluciona mediante la actualización o descuento, que consiste en aplicar un factor de corrección a los costos y beneficios futuros con el fin de buscar su equivalencia en el momento actual. (9) Se debe realizar un análisis incremental, en el que se compare la efectividad añadida por una alternativa respecto a otra con el incremento en los costos que se ha producido. Por último, ante todo ejercicio de evaluación económica se debe realizar un análisis de sensibilidad para valorar la robustez de los resultados, según los diferentes valores de los datos inciertos utilizados en el análisis. Los resultados del análisis se deben presentar de forma desagregada, con el fin de que se pueda realizar un análisis crítico y que el estudio sea reproducible. (10) En esta doble perspectiva de interés individual (lo mejor para el paciente individual) y de interés social, (lo mejor para el conjunto de la sociedad), es donde se encuentra uno de los debates sobre la evaluación económica. Los análisis básicos que podemos realizar hablando en términos de estudios de evaluación económica (economía de la salud) aplicables a las tecnologías sanitarias son los siguientes:
- 1. Análisis costo-beneficio (ACB).
- 2. Análisis costo-efectividad (ACE).
- 3. Análisis costo-utilidad (ACU).
Si los resultados se miden en unidades monetarias, se trata del análisis ACB; en cambio, si se miden en las unidades consustanciales al programa en estudio (vidas salvadas, años de vida ganados, enfermedades prevenidas, casos diagnosticados, unidades naturales), se trata de un análisis ACE. Cuando los resultados se expresan en años de vida ganados con calidad de vida, el análisis se denomina “ACU”; por último, cuando los resultados de las diferentes alternativas en comparación son similares, solo se comparan los costos y, entonces, se trata de un simple análisis de minimización de costos.
Los costos y beneficios que se producen en distintos períodos de tiempo no son estrictamente conmensurables y el valor actual de un beneficio (o un costo) futuro será inferior en una determinada proporción al mismo beneficio (o costo) en el momento actual, a saber: valor actual (VA) = valor futuro (VF) × 1 /(1 + r)t , donde t es el número de años y r la tasa de descuento o interés.
El factor de corrección que se aplica es la tasa marginal de preferencia temporal o tasa de descuento y el proceso por el cual se hacen homogéneos valores referidos a diferentes intervalos de tiempo se denomina “actualización o descuento”:
A es el beneficio o costo actualizado, X es el beneficio o costo dentro de un período t, t es el período de tiempo en obtener el beneficio, r es la tasa de descuento y n son los diferentes períodos de tiempo de obtención de los beneficios.
Un tema controvertido es el del descuento de los beneficios futuros, es decir, la actualización de los beneficios cuando estos no son medidos en unidades monetarias. Las razones más importantes para descontar los beneficios futuros son las siguientes: en primer lugar, que se han puesto en relación con unos costos que sí han sido actualizados y, en segundo lugar, por coherencia con otras formas de análisis que valoran los beneficios en unidades monetarias. De hecho, aplicando un criterio de consistencia, se debe aplicar la misma tasa de descuento para costos y beneficios por igual. (15, 16, 17) (Error 2: La referencia: 17 está ligada a un elemento que ya no existe)
ANÁLISIS COSTO-BENEFICIO (ACB)
En este tipo de análisis, tanto los costos como los resultados se miden en unidades monetarias. Permite calcular cuál es la opción con mayor beneficio (valor actual neto) global. Su principal problema es la dificultad para expresar en unidades monetarias las ganancias en salud. Tanto los costos como los resultados (beneficios) de las alternativas que se comparan se miden en unidades monetarias, y los beneficios se definen como lo máximo que se está dispuesto a pagar, willingness to pay (WTP), por estar en un estado de salud versus otro.
Es la forma más completa de evaluación económica en la que se comparan los costos de diferentes opciones alternativas y sus resultados o beneficios medidos ambos en unidades monetarias. Los resultados de un ACB se pueden expresar como un cociente entre los beneficios y los costos o preferentemente como el criterio de beneficio neto (diferencia entre los beneficios y los costos). Esto facilita enormemente las reglas de decisión en este tipo de estudios, puesto que cuando los beneficios de un programa superen a los costos, es decir, cuando el valor neto sea positivo, se justificaría su elección, por el contrario, ante un valor neto negativo sería preferible una utilización alternativa de los fondos. La principal ventaja de este tipo de estudios es que permite establecer comparaciones con otros proyectos que hayan utilizado la misma metodología con independencia del ámbito de actuación, ya que la medición de los costos y de los beneficios se realiza en términos económicos. Sin embargo, es un tipo de análisis que se utiliza cada vez menos por las dificultades que supone la transformación de los beneficios sanitarios en cantidades monetarias. Para facilitar este tipo de transformaciones se utilizan dos aproximaciones, la del capital humano y la de la WTP. El resultado se puede expresar tanto en forma de la diferencia entre beneficios y costos, valor actual neto (VAN), como mediante un cociente (índice beneficio -costo) tanto bruto como neto: ICB = B / C = (B – C) / C.
Un programa es eficiente cuando el VAN es mayor de 0, el índice bruto mayor de 1 o el índice neto mayor de 0 y tanto más eficiente cuanto más se aleje del 0 o del 1 según el caso.
ANALISIS COSTO-EFECTIVIDAD
El análisis ACE mide la efectividad de las políticas sanitarias en “unidades naturales”, tangibles y cuantificables, como, por ejemplo, los años de vida ganados al emplear un tipo de tratamiento en vez de otro. También permite medir la efectividad a través de los resultados expresados en forma de unidades habitualmente utilizadas en la clínica, midiendo dichos resultados expresados como variables intermedias (reducción de la presión arterial, complicaciones evitadas) o finales (vidas salvadas, años de vida ganados). Un requisito para poder aplicar este tipo de análisis es que los efectos de las opciones comparadas se midan en las mismas unidades. Se determina de forma numérica cuál es la relación entre los costos de una intervención dada y las consecuencias de esta. Este valor relativo de la intervención se expresa habitualmente como el cociente que se obtiene al dividir el costo neto de la intervención por su beneficio neto o efectividad, denominado como “costo-efectividad medio” (CEM).
El análisis costo-efectividad utiliza también otro indicador numérico conocido como “costo-efectividad incremental” (CEI), mediante el cual los costos y efectos de una intervención se comparan con los costos y efectos de otra intervención para cualquier problema de salud cuyos resultados se expresen en las mismas unidades. Si bien el uso del CEM es correcto, es menos informativo que el CEI, puesto que este último nos indica cuál es el costo extra por unidad de beneficio adicional conseguido con una opción respecto a la otra. La fórmula del costo-efectividad incremental es la siguiente:
Se puede ver gráficamente un sencillo análisis de costo-efectividad en este plano de ejes conocido como “plano costo-efectividad”. En dicho gráfico, el eje horizontal representa la diferencia en efectividad entre la intervención de interés y la alternativa relevante o de referencia; el eje vertical representa la diferencia en costos (Figura 1).
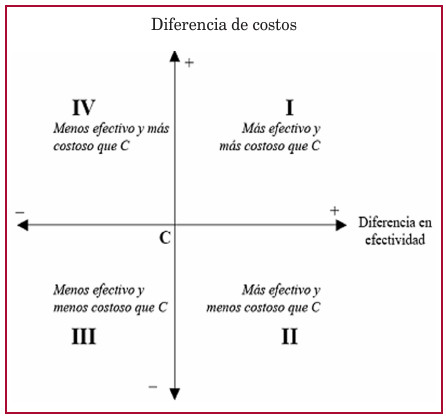
Fig. 1
Fig. 1. Análisis Costo-efectividad. Posición II. Más efectivo y menos costoso.
El análisis ACE es la forma de evaluación económica más frecuentemente utilizada en el sector sanitario. Los efectos de las opciones que se comparan son medidas en unidades clínicas habituales o en unidades físicas o naturales en términos de bien, Cambios en la mortalidad (vidas salvadas o años de vida ganados); Cambios en la morbilidad (incidencia, prevalencia, número de pacientes clínicamente curados, días libres de incapacidad o dolor); Cambios en parámetros clínicos (unidades analíticas o de medida, como colesterol, presión arterial).
La medida resumen del ACE es la ratio costo-efectividad (o ratio costo-eficacia). Esta ratio expresa el costo por unidad de resultados asociada con cada programa o intervención y permite la comparación entre las diferentes opciones. En general, las intervenciones con ratios costo-efectividad bajas son costo-efectivas (eficientes), ya que tienen un menor costo por cada unidad de beneficio que producen, y aquellas intervenciones con ratios altas son menos eficientes. Al comparar dos o más alternativas es conveniente calcular las ratios costo-efectividad de forma incremental (el cociente entre la diferencia en los costos de los tratamientos y la diferencia en los resultados) (Figura 2). (18, 19, 20)
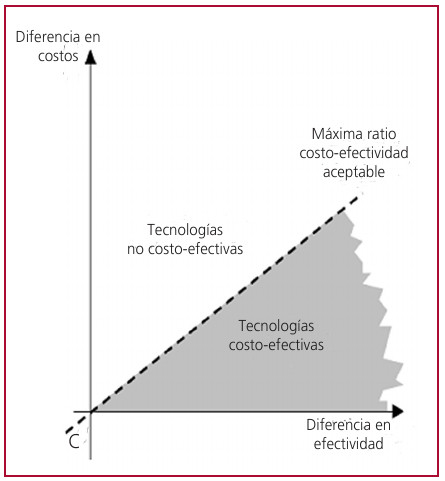
Fig. 2.
Fig. 2. Umbral costo-efectividad.
Mediante este tipo de análisis solo se pueden comparar programas con un resultado común, que puede variar en magnitud entre las diferentes alternativas. El resultado de un análisis costo-efectividad se expresa como un índice, el cociente entre los costos extras de una alternativa respecto a otra y el cambio en los resultados, es decir el análisis incremental, de la siguiente manera:
ANÁLISIS DE DECISIÓN. ÁRBOLES DE DECISIÓN
El análisis de decisión se representa mediante modelos gráficos llamados “árboles de decisión”. Un árbol de decisión de Markov es una representación visual de las consecuencias lógicas y temporales que han sido consideradas previas a la adopción de una decisión:
Árbol de decisión
Cada árbol se compone de nudos que describen: elecciones o acciones (nodo decisión, de elección o de acción) que se representan por medio de un cuadrado; nodos de acontecimientos, probabilidad o de azar (que se representan bien con un círculo o con un punto); y nodos terminales (que se representan por medio de un triángulo) que son los resultados finales relevantes esperados que se suelen expresar en términos de costos, efectos, utilidades o beneficios (Figura 3).
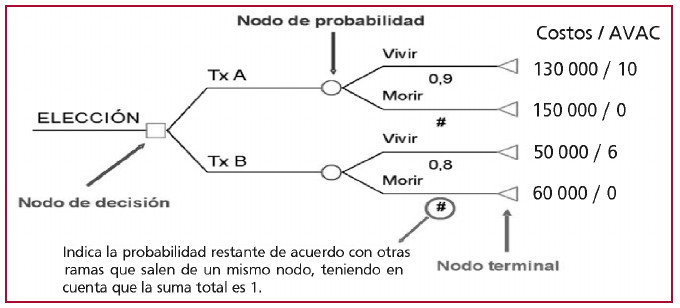
Fig. 3.
Fig. 3. Ejemplo de árbol de decisión de Markov.
La aplicación práctica de cualquier análisis de decisión requiere seis pasos básicos:
- 1. Confeccionar un árbol de decisión con todas las líneas de acción, los acontecimientos que de ellas se derivan y los resultados esperados.
- 2. Determinar las probabilidades que correspondan a todas las ramas que brotan de los nodos de azar o acontecimientos.
- 3. Asignar las utilidades (si ese es el resultado elegido) que correspondan a cada resultado potencial e intentar cuantificarlas en una escala común. A EE
- 4. Combinar las probabilidades y los resultados en cada nodo del árbol, plegándolo hacia atrás (de derecha a izquierda), para determinar las consecuencias o costos esperados que corresponden a cada acción, opción o alternativa.
- 5. Escoger de entre todas las acciones alternativas disponibles aquella decisión más racional y elegir la que nos proporcione el resultado esperado más elevado.
- 6. Probar la decisión en cuanto a su vulnerabilidad o su sensibilidad respecto a los cambios clínicamente sensatos que puedan producirse en las probabilidades o en los nodos terminales.
MODELOS DE MARKOV
Los modelos de Markov son muy útiles cuando un problema de decisión está sometido a un riesgo que es continuo en el tiempo, el momento en el que suceden los acontecimientos y cuando estos pueden tener lugar más de una vez, ya que los modelos de Markov consideran que los pacientes pueden encontrarse en un número finito de estados de salud, denominados estados de Markov.
El horizonte temporal del análisis se divide en períodos de tiempo, denominados “ciclos de Markov”; y a cada estado se le asigna una utilidad que contribuye al pronóstico general en función de la duración de cada ciclo y de la permanencia del enfermo en cada estado. Los procesos se clasifican según que las probabilidades de transición entre los estados sean o no constantes a lo largo del tiempo y puedan resolverse mediante una simulación de cohortes, una simulación tipo Monte Carlo y a través de una matriz algebraica (que solo puede usarse cuando las probabilidades transicionales son constantes). Los procesos de Markov son técnicas de apoyo para las evaluaciones económicas, en donde intervienen factores o variables aleatorias y en donde la probabilidad de que se produzca un suceso depende únicamente de la probabilidad de ocurrencia del suceso inmediatamente anterior. El proceso de Markov, en el que las probabilidades de transición son constantes en el tiempo, se conoce como “cadena de Markov”, y sus elementos son un conjunto finito de M estados, exhaustivos y mutuamente excluyentes como pueden ser los estados de enfermedad; un período de tiempo que sirve de base para examinar las transiciones entre los estados (ciclo de Markov o paso); probabilidades de transición entre estados en un ciclo (matriz p); y distribución inicial del sistema entre los M estadios posibles.
ANÁLISIS COSTO-UTILIDAD
El ACU emplea el método de los años de vida ajustados por la calidad (AVAC), medida del estado de salud que asigna a cada período de tiempo un peso que varía de 0 a 1 en función de la calidad de vida de ese período, donde el peso 1 corresponde a la salud perfecta, y el peso 0 corresponde a un estado de salud equivalente a la muerte. La idea del AVAC es integrar la mortalidad (supervivencia) y la morbilidad (calidad de vida) en un solo índice que mida la salud en términos de años de vida en buena salud. Este método sirve para ajustar los recursos sanitarios a favor de aquellos protocolos que proporcionen más AVAC por unidad monetaria de gasto. El AVAC es una medida de salud que recoge las ganancias en la reducción de la mortalidad (ganancias en cantidad de vida) y ganancias en la reducción de la morbilidad (mejoras en la calidad de vida).
Las técnicas que se utilizan para valorar las preferencias por los estados de salud son la escala visual analógica (EVA), la compensación temporal (CT) y la denominada lotería estándar (LE). La EVA consiste en la realización de una línea en la que los dos extremos están definidos uno como 0 que es el peor estado de salud y el otro como el 1, mejor estado de salud. En la CT y en la LE, el valor de los estados de salud se deduce de las decisiones hipotéticas que los sujetos manifiestan que tomarían en determinadas situaciones.
Los AVAC parten de la descomposición de la salud en dos factores, a saber, la calidad de vida (Q) y la cantidad de años de vida (Y). Por tanto, cualquier estado de salud en el que se encuentre un individuo puede expresarse mediante un par (Q, Y). Normalmente, se asocia al estado “buena salud” o “salud perfecta” el valor 1. Por tanto, un AVAC se puede interpretar como un año de vida con buena salud. A medida que la calidad de vida se deteriora V(Q) va disminuyendo y el número de AVAC asociados a dicha situación se va reduciendo. Los AVAC pueden interpretarse como años de vida ponderados por la calidad de vida. Para medir la salud en una escala intervalo, se establece que la utilidad de la muerte es 0, pueden existir utilidades negativas, en el caso de los denominados “estados de salud peores que la muerte”. Los AVAC son una medida de los resultados de los programas sanitarios que combina los dos componentes de una mejora en la salud: cantidad (Y) y calidad (Q) de vida en dicho estado, Y. Las ponderaciones utilizadas en los AVAC pueden medirse indirectamente recurriendo a los sistemas de clasificación de los estados de salud multiatributo existentes.
Los tres principales sistemas de clasificación disponibles en la actualidad son el Quality of Well Being (QWB), el Health Utilities Index (HUI) y el EQ-5D –antes conocido como EuroQol–. Así, por ejemplo, el QWB clasifica los estados de salud, o los pacientes, según cuatro atributos: movilidad, actividad física, actividad social y combinación síntomas/problemas. Para cada uno de los cuatro atributos se definen varios niveles y cada uno de ellos tiene asignada una puntuación (utilidad). El sistema se completa con un algoritmo que permite resumir en un único valor numérico la calidad de vida relacionada con la salud (CVRS) asociada a un estado de salud. Un segundo supuesto que subyace a los AVAC es que el valor –o la utilidad– de cualquier par (Q,Y) puede medirse de la siguiente manera, a través de la fórmula de cálculo de los AVAC:
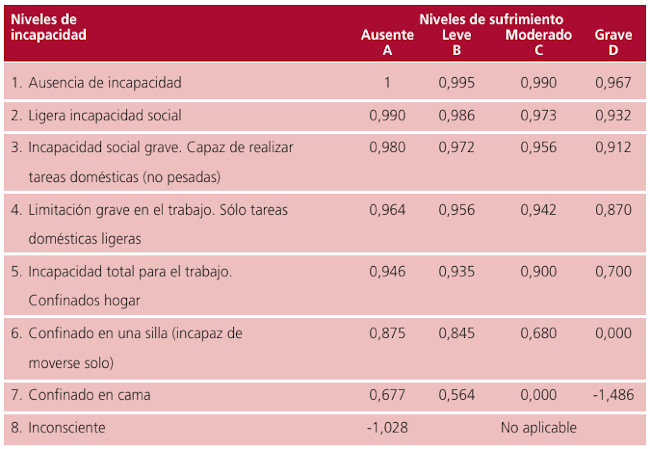
La Tabla 1 recoge la Matriz de Rosser y Kind muy utilizada en las valoraciones de la calidad de vida para obtención de los AVAC.
Tabla 1. Matriz de Rosser y Kind
BIBLIOGRAFÍA
1. National Institute for Health and Care Excellence (NICE) : https:// www.nice.org.uk/ (Error 2: El enlace externo https:// www.nice.org.uk/ debe ser una URL) (Error 3: La URL https:// www.nice.org.uk/ no esta bien escrita)
2. Agency for Healthcare Research and Quality (AHRQ): https:// www.ahrq.gov/ (Error 4: El enlace externo https:// www.ahrq.gov/ debe ser una URL) (Error 5: La URL https:// www.ahrq.gov/ no esta bien escrita)
3. Colaboración Cochrane: https://es.cochrane.org/sites/es.cochrane. org/files/public/uploads/Manual_Cochrane_510_reduit.pdf. (Error 6: El enlace externo https://es.cochrane.org/sites/es.cochrane. org/files/public/uploads/Manual_Cochrane_510_reduit.pdf. debe ser una URL) (Error 7: La URL https://es.cochrane.org/sites/es.cochrane. org/files/public/uploads/Manual_Cochrane_510_reduit.pdf. no esta bien escrita)
4. Critical Appraisal Skills Programme (CASP): http://www.casp-uk.net/
5. T.L. BEAUCHAMP y J. F. CHILDRESS: Principles of Biomedical Ethics. Fourth biomedica. Masson, Barcelona 1999.
6. Comision Nacional para la Proteccion de los Sujetos Humanos de Investigacion Biomedica y del Comportamiento, “Informe Belmont de 30 de septiembre de 1978. Principios eticos y orientaciones para la proteccion de sujetos humanos en la experimentacion”: https:// investigacion.udp.cl/wp-content/uploads/2014/11/Informe-Belmont.pdf (Error 11: El enlace externo https:// investigacion.udp.cl/wp-content/uploads/2014/11/Informe-Belmont.pdf debe ser una URL) (Error 12: La URL https:// investigacion.udp.cl/wp-content/uploads/2014/11/Informe-Belmont.pdf no esta bien escrita)
7. Cabo Salvador J, Herreros González JM. Pautas éticas internacionales y evaluación económica en la investigación biomédica. En Gestión Sanitaria Integral: Pública y Privada. Editor. Javier Cabo Salvador. Editorial CEF. 2010: 813-926.
8. Cabo Salvador J, Bellmont Lerma MA, Cabo Muiños J, Herreros González JM. Análisis de costos para la toma de decisiones en el sector sanitario: principios básicos de economía y su aplicación a la sanidad. ADALIA FARMA. 2011.
9. Cabo Salvador J, Bellmont Lerma MA, Herreros González J, Cabo Muiños J. Estudios de Evaluación Económica de Nuevas Tecnologías y Terapias Asistenciales con enfoque a la calidad asistencial. Cabo Salvador J, editor. FUNDACIÓN MAPFRE. Gestión de la Calidad en las Organizaciones Sanitarias. Editor: Javier Cabo Salvador. Editorial Fundación MAPFRE. Editorial Díaz de Santos. Año 2014.
10. Cabo Salvador J, Herreros González J, Cabo Muiños V, Bellmont Lerma MA, Garcia Jiménez E, Vilches Martínez M. Plan Estratégico de Gestión de las Organizaciones Sanitarias. Gestión Clínica y Gobierno Clínico. En Reunió d’experts: Innovant en prevenció cardiovascular i eficiencia. Price Waterhouse Coopers. Barcelona 2014.
11. Sánchez Martínez FI, Abellán Perpiñán JM, Martínez Pérez JE. Métodos de evaluación económica para la toma de decisiones en el sector sanitario. En Gestión Sanitaria Integral: Pública y Privada. Editor: Javier Cabo Salvador. Editorial CEF. 2010: 211-289.
12. Institute for Qualy and Cost-effectiveness(IQWiG): https://www. iqwig.de/en/home.2724.html (Error 13: El enlace externo https://www. iqwig.de/en/home.2724.html debe ser una URL) (Error 14: La URL https://www. iqwig.de/en/home.2724.html no esta bien escrita)
13. Brouwer W, Rutten F, Koopmanschap M. Costing in economic evaluations. En: Drummond M, McGuire A, editors. Economic evaluation in HEALTH care: merging theory with practice. Oxford: Oxford University Press, 2001; p. 68-93.
14. Canadian Coordinating Office for Health Technology Assesment. Guidelines for Economic Evaluation of Pharmaceuticals: Canadá. 2nd ed Ottawa: Canadian Coordinating Office for Health Technology Assessment (CCOHTA); 1997.
15. National Institute for Clinical Excellence (NICE). Health technology assessment: guidance for manufacturers and sponsors. London: NICE, 2001.
16. Ostenbrink JB, Koopmanschap MA, Rutten FF. Standardization of costs: the Dutch manual for cost in economic evaluations. Pharmacoeconomics 2002; 20:443-54.Prieto L, Sacristan JA. Problems and solutions in calculating quality-adjusted life years (QALYs). Health Qual Life Ouctcomes 2003;1:80. http://doi.org/cb6s4v
17. Proyecto de la Comisión Europea (Harmet). The Harmonisation by Consensus of the Methodology for Economic Evaluation of Health Care Technologies in the European Union. 1998.
18. Drummond M, Pang F. Transferability of economic evaluation results. En: Drummond M, McGuire A, editors. Economic evaluation in health care: merging theory with practice. Oxford: Oxford University Press, 2001; p. 256-76.
19. Gravelle H, Smith D. Discounting for health effects in cost-benefit and cost-effectiveness analysis. Health Economics 2001;10:587-99. http://doi.org/chtwgd
20. Grover SA, Ho V, Lavoie F, Coupal L, Zowall H, Pilote L. The importance of indirect costs in primary cardiovascular disease prevention. Arch Intern Med 2003;163:333-9. http://doi.org/fgh79k
Abreviaturas
ACB: Análisis Costo-beneficio
VAN: Valor actual neto
ACE: Análisis Costo-efectividad
AVAC: Años de vida ajustados por la calidad
CEM: Costo-efectividad medio
EVA: Escala visual analógica
CEI: Costo-efectividad incremental
CT: Compensación temporal
ACU: Análisis costo-utilidad
LE: Lotería estándar
VA: Valor actual
Q: Calidad de vida
VF: Valor futuro
Y: Cantidad de años de vida
ACB: Análisis costo-beneficio
CVRS: Calidad de vida relacionada con la salud
WTP: Willingness to Pay
Notas de autor
Dirección para separatas: Javier Cabo. Gloria Fuertes 14. 28232 Las Rozas. Madrid. España. jcabo@telefonica.net
